Выпадение женских половых органов
. Выпадение половых
органов — заболевание полиэтиологичное, основу которого составляют дистрофия и несостоятельность связочного аппарата матки и мышц тазового дна, повышенное внутрибрюшное давление. К факторам, способствующим формированию несостоятельности мышц тазового дна, относят патологические роды, эстрогенную недостаточность, возрастные изменения в мышечной и соединительной тканях, генетическую предрасположенность, а также ряд экстрагенитальных заболеваний и неблагоприятные социальные условия.
В последние годы наметилась тенденция к омоложению больных выпадением половых органов: если 10—15 лет назад эта патология встречалась в основном у лиц пожилого и старческого возраста, то сегодня средний возраст этих больных не превышает 50 лет, причем удельная частота пациенток репродуктивного возраста достигает 26%.
В патогенезе пролапса половых органов у молодых нерожавших женщин (или имеющих одни неосложненные роды) с неизмененным гормональным фоном и нормальными социальными условиями ведущую роль играет сис-
темный дефект соединительной ткани. Под влиянием какого-либо из перечисленных факторов или их комбинированного воздействия наступает функциональная несостоятельность связочного аппарата внутренних половых органов и тазового дна. На фоне функциональной несостоятельности связочного аппарата матки и ее придатков и повышенного внутрибрюшного давления органы начинают выходить за пределы тазового дна. При этом различают несколько вариантов патогенетических механизмов выпадения матки и влагалища:
При втором варианте влагалищная часть шейки матки, благодаря постоянному давлению внутри грыжевых ворот, может опуститься и растянуться (elongatio coli); в то время как тело матки, лежащее вне грыжевых ворот и прилегающее к частично еще функционирующим m. levator ani, противодействует полному выпадению органа. Этот механизм объясняет образование вытянутой и истонченной матки, удлинение которой зависит исключительно или преимущественно от гипертрофии шейки, тогда как дно матки может к этому времени оставаться в почти правильном положении. В подобной ситуации полное выпадение матки происходит при ее ретрофлексии — когда ось матки совпадает с осью влагалища. Поэтому ретрофлексию считают фактором риска полного выпадения матки.
Наиболее частыми жалобами больных пролапсом внутренних половых органов являются: ноющие боли и/или ощущение тяжести внизу живота, бели, нарушение сексуальной функции, чувство инородного тела во влагалище, недержание мочи и газов при физической нагрузке, кашле, чихании.
Достаточно часто пролапсу гениталий сопутствует недержание мочи и цистоцеле. Основной причиной цистоце-
ле является ослабление пубоцервикальной фасции, расхождение кардинальных связок, а также дефект собственно детрузорной мышцы. Формирование цистоцеле сопровождается деформацией передней стенки влагалища, уретровезикального сегмента и, соответственно, нарушением мочеиспускания. Ведущей причиной недержания мочи считаются патологические роды: стрессовое недержание мочи отмечается у 21% женщин после самопроизвольных родов и у 34% — после оперативных с наложением акушерских щипцов.
В генезе выпадения половых органов и недержания мочи решающая роль принадлежит не только общему количеству родов, но и особенностям их течения. Так, даже после неосложненных родов у 20% женщин обнаруживается замедление дистальной проводимости в срамных нервах (в 15% наблюдений — преходящее). Это дает основание предположить, что в родах повреждается пояснично-крестцовое сплетение, в результате которого развивается паралич запирательного, бедренного и седалищного нервов и как его следствие — инкотиненция мочи и кала. Более того, недержание мочи и кала после нормальных родов объясняется растяжением мышц или повреждением тканей промежности вследствие нарушения иннервации мышц-сфинктеров тазового дна.
В настоящее время выделяют два типа стрессового недержания мочи: гипермобильный тип и недостаточность внутреннего сфинктера. Гипермобильный тип является результатом неадекватной поддержки уретры; развитие второго типа вызвано неполным замыканием внутреннего сфинктера уретры.
Патогенез гипермобильного типа стрессового недержания мочи интерпретируется следующим образом. Как известно, fascia endopelvina, на поверхности которой располагается уретра, тянется между стенками малого таза и прикрепляется к стенке таза на уровне fascia arcus tendineus. В норме уретра поддерживается и хорошо сжимается этой фасцией в переднезаднем направлении при увеличении внутрибрюшного давления. При отделении fascia endo-
pelvina от fascia arcus tendineus в проекции боковой стенки таза уретра сжимается недостаточно, что приводит к развитию стрессового недержания мочи. Данный тип инкотинен- пии является результатом дефекта тазового дна и сочетается с цистоцеле, энтероцеле и ректоцеле.
При стрессовом недержании мочи вследствие недостаточности внутреннего сфинктера, несмотря на хорошую поддержку уретры и шейки мочевого пузыря, проксимальная уретра не способна эффективно закрыть просвет. Моча находится в проксимальной уретре и действует как клин, который оставляет уретру открытой при повышении внутрибрюшного давления до срабатывания нормального механизма передачи давления. Причинами этого типа недержания могут быть неврологические заболевания, радиация, воздействие медикаментозных препаратов, рубцовые изменения тканей после предыдущих операций по поводу недержания мочи.
Классификация выпадения женских половых органов. В
Международном Рубрикаторе Болезней (ВОЗ, 10 пересмотр) приведена следующая классификация выпадения половых органов (следует отметить, что в МКБ-10 фигурирует только термин «выпадение»):
N81 Выпадение женских половых органов (исключены: выпадение половых органов, осложняющее беременность, роды или родоразрешение; выпадение и грыжа яичника и маточной трубы; выпадение культи (свода) влагалища после гистерэктомии)
N81.0 Уретроцеле у женщин
N81. 1 Цистоцеле
N81.2 Неполное выпадение матки и влагалища
первой степени второй степени
N81.3 Полное выпадение матки и влагалища
N81.4 Выпадение матки и влагалища неуточненное
N81. 5 Энтероцеле влагалища
N81. 6 Ректоцеле
N81.8 Другие формы выпадения женских половых органов
N81.9 Выпадение женских половых органов неуточненное.
Хирургическое лечение выпадения женских половых органов.
Анатомо-топографические особенности органов малого таза, общность кровоснабжения, иннервации, а также тесные функциональные связи позволяют рассматривать их как целую единую систему, в которой даже локальные изменения обусловливают повреждения функции и анатомии соседних органов. Поэтому основная цель лечения пролапсов — ликвидировать не только основное заболевание, но и корригировать нарушения со стороны половых органов, мочевого пузыря, мочеиспускательного канала, прямой кишки и тазового дна. Патогенетически обоснованным методом лечения выпадения женских половых органов следует считать хирургическое вмешательство.
К настоящему времени известны свыше 300 способов хирургической коррекции этой патологии. Среди факторов, определяющих тактику хирургического лечения больных выпадением половых органов, выделяют следующие:
Известные способы хирургической коррекции выпадения гениталий целесообразно разделить по групповому признаку, взяв за основу анатомическое образование, которое укрепляется для исправления неправильного положения половых органов.
7группа операций — радикальное хирургическое вмешательство — влагалищная гистерэктомия. Безусловно, эта операция полностью ликвидирует выпадение органа, тем не менее она имеет ряд отрицательных моментов: рецидивы заболевания в виде энтероцеле, стойкое нарушение менструальной и детородной функций.
В последние годы приобретает популярность тактика комбинированной коррекции выпадения половых органов с применением лапароскопии и вагинального доступа. Этапы комбинированной лапаро-вагинальной методики лечения опущения стенок влагалища и несостоятельности мышц тазового дна включают:
При выполнении операции МоБсЬлкг позадиматочное пространство закрывают окружным швом, фиксируя переднюю часть этой лигатуры к задней поверхности нижнего сегмента матки (если матку не удаляют) или к задней стенке влагалища после гистерэктомии.
На рис. 14 в качестве иллюстративного примера представлена г-образная передняя кольпоррафия.
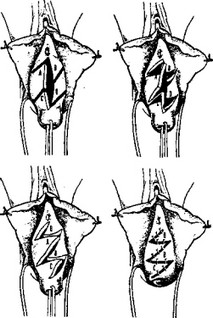
Рис. 14. 2-образная передняя кольпоррафия
органов — заболевание полиэтиологичное, основу которого составляют дистрофия и несостоятельность связочного аппарата матки и мышц тазового дна, повышенное внутрибрюшное давление. К факторам, способствующим формированию несостоятельности мышц тазового дна, относят патологические роды, эстрогенную недостаточность, возрастные изменения в мышечной и соединительной тканях, генетическую предрасположенность, а также ряд экстрагенитальных заболеваний и неблагоприятные социальные условия.
В последние годы наметилась тенденция к омоложению больных выпадением половых органов: если 10—15 лет назад эта патология встречалась в основном у лиц пожилого и старческого возраста, то сегодня средний возраст этих больных не превышает 50 лет, причем удельная частота пациенток репродуктивного возраста достигает 26%.
В патогенезе пролапса половых органов у молодых нерожавших женщин (или имеющих одни неосложненные роды) с неизмененным гормональным фоном и нормальными социальными условиями ведущую роль играет сис-
темный дефект соединительной ткани. Под влиянием какого-либо из перечисленных факторов или их комбинированного воздействия наступает функциональная несостоятельность связочного аппарата внутренних половых органов и тазового дна. На фоне функциональной несостоятельности связочного аппарата матки и ее придатков и повышенного внутрибрюшного давления органы начинают выходить за пределы тазового дна. При этом различают несколько вариантов патогенетических механизмов выпадения матки и влагалища:
- матка находится целиком внутри предельно расширившегося тазового дна — лишившись всякой поддержки, она выдавливается через тазовое дно;
- часть ее располагается внутри, а часть — вне грыжевых ворот; первая часть выдавливается, другая же прижимается к поддерживающему основанию.
При втором варианте влагалищная часть шейки матки, благодаря постоянному давлению внутри грыжевых ворот, может опуститься и растянуться (elongatio coli); в то время как тело матки, лежащее вне грыжевых ворот и прилегающее к частично еще функционирующим m. levator ani, противодействует полному выпадению органа. Этот механизм объясняет образование вытянутой и истонченной матки, удлинение которой зависит исключительно или преимущественно от гипертрофии шейки, тогда как дно матки может к этому времени оставаться в почти правильном положении. В подобной ситуации полное выпадение матки происходит при ее ретрофлексии — когда ось матки совпадает с осью влагалища. Поэтому ретрофлексию считают фактором риска полного выпадения матки.
Наиболее частыми жалобами больных пролапсом внутренних половых органов являются: ноющие боли и/или ощущение тяжести внизу живота, бели, нарушение сексуальной функции, чувство инородного тела во влагалище, недержание мочи и газов при физической нагрузке, кашле, чихании.
Достаточно часто пролапсу гениталий сопутствует недержание мочи и цистоцеле. Основной причиной цистоце-
ле является ослабление пубоцервикальной фасции, расхождение кардинальных связок, а также дефект собственно детрузорной мышцы. Формирование цистоцеле сопровождается деформацией передней стенки влагалища, уретровезикального сегмента и, соответственно, нарушением мочеиспускания. Ведущей причиной недержания мочи считаются патологические роды: стрессовое недержание мочи отмечается у 21% женщин после самопроизвольных родов и у 34% — после оперативных с наложением акушерских щипцов.
В генезе выпадения половых органов и недержания мочи решающая роль принадлежит не только общему количеству родов, но и особенностям их течения. Так, даже после неосложненных родов у 20% женщин обнаруживается замедление дистальной проводимости в срамных нервах (в 15% наблюдений — преходящее). Это дает основание предположить, что в родах повреждается пояснично-крестцовое сплетение, в результате которого развивается паралич запирательного, бедренного и седалищного нервов и как его следствие — инкотиненция мочи и кала. Более того, недержание мочи и кала после нормальных родов объясняется растяжением мышц или повреждением тканей промежности вследствие нарушения иннервации мышц-сфинктеров тазового дна.
В настоящее время выделяют два типа стрессового недержания мочи: гипермобильный тип и недостаточность внутреннего сфинктера. Гипермобильный тип является результатом неадекватной поддержки уретры; развитие второго типа вызвано неполным замыканием внутреннего сфинктера уретры.
Патогенез гипермобильного типа стрессового недержания мочи интерпретируется следующим образом. Как известно, fascia endopelvina, на поверхности которой располагается уретра, тянется между стенками малого таза и прикрепляется к стенке таза на уровне fascia arcus tendineus. В норме уретра поддерживается и хорошо сжимается этой фасцией в переднезаднем направлении при увеличении внутрибрюшного давления. При отделении fascia endo-
pelvina от fascia arcus tendineus в проекции боковой стенки таза уретра сжимается недостаточно, что приводит к развитию стрессового недержания мочи. Данный тип инкотинен- пии является результатом дефекта тазового дна и сочетается с цистоцеле, энтероцеле и ректоцеле.
При стрессовом недержании мочи вследствие недостаточности внутреннего сфинктера, несмотря на хорошую поддержку уретры и шейки мочевого пузыря, проксимальная уретра не способна эффективно закрыть просвет. Моча находится в проксимальной уретре и действует как клин, который оставляет уретру открытой при повышении внутрибрюшного давления до срабатывания нормального механизма передачи давления. Причинами этого типа недержания могут быть неврологические заболевания, радиация, воздействие медикаментозных препаратов, рубцовые изменения тканей после предыдущих операций по поводу недержания мочи.
Классификация выпадения женских половых органов. В
Международном Рубрикаторе Болезней (ВОЗ, 10 пересмотр) приведена следующая классификация выпадения половых органов (следует отметить, что в МКБ-10 фигурирует только термин «выпадение»):
N81 Выпадение женских половых органов (исключены: выпадение половых органов, осложняющее беременность, роды или родоразрешение; выпадение и грыжа яичника и маточной трубы; выпадение культи (свода) влагалища после гистерэктомии)
N81.0 Уретроцеле у женщин
N81. 1 Цистоцеле
- Цистоцеле с уретроцеле
- Выпадение стенки (передней) влагалища
N81.2 Неполное выпадение матки и влагалища
- Выпадение шейки матки
- Выпадение влагалища:
первой степени второй степени
N81.3 Полное выпадение матки и влагалища
- Просиденция (матки)
- Выпадение матки третьей степени
N81.4 Выпадение матки и влагалища неуточненное
N81. 5 Энтероцеле влагалища
N81. 6 Ректоцеле
N81.8 Другие формы выпадения женских половых органов
- Недостаточность мышц тазового дна
- Старые разрывы мышц тазового дна
N81.9 Выпадение женских половых органов неуточненное.
Хирургическое лечение выпадения женских половых органов.
Анатомо-топографические особенности органов малого таза, общность кровоснабжения, иннервации, а также тесные функциональные связи позволяют рассматривать их как целую единую систему, в которой даже локальные изменения обусловливают повреждения функции и анатомии соседних органов. Поэтому основная цель лечения пролапсов — ликвидировать не только основное заболевание, но и корригировать нарушения со стороны половых органов, мочевого пузыря, мочеиспускательного канала, прямой кишки и тазового дна. Патогенетически обоснованным методом лечения выпадения женских половых органов следует считать хирургическое вмешательство.
К настоящему времени известны свыше 300 способов хирургической коррекции этой патологии. Среди факторов, определяющих тактику хирургического лечения больных выпадением половых органов, выделяют следующие:
- тяжесть выпадения половых органов;
- анатомо-функциональные изменения половых органов (наличие и характер сопутствующих гинекологических заболеваний);
- возможность и целесообразность сохранения и восстановления детородной и менструальной функций;
- особенности нарушения функции толстой кишки и сфинктера прямой кишки;
- возраст больных;
- сопутствующая экстрагенитальная патология и степень риска хирургического вмешательства и анестезиологического пособия.
Известные способы хирургической коррекции выпадения гениталий целесообразно разделить по групповому признаку, взяв за основу анатомическое образование, которое укрепляется для исправления неправильного положения половых органов.
- группа операций — укрепление тазового дна — кольпо- перинеолеваторопластика. Учитывая, что мышцы тазового дна патогенетически всегда вовлекаются в патологический процесс, кольпоперинеолеваторопластику следует проводить во всех случаях хирургического вмешательства как дополнительное или основное пособие.
- группа операций — применение различных модификаций укорочения и укрепления круглых связок матки. Наиболее часто используется укорочение круглых связок с их фиксацией к передней поверхности матки. Укорочение круглых связок матки с их фиксацией к задней поверхности матки, вентрофиксация матки по Кохеру и другие подобные операции малоэффективны, поскольку в качестве фиксирующего материала применяется заведомо несостоятельная ткань — круглые связки матки.
- группа операций — укрепление фиксирующего аппарата матки (кардинальные, крестцово-маточные связки) за счет сшивания их между собой, транспозиции и т. д. К этой группе авторы относят «манчестерскую операцию», суть которой заключается в укорочении кардинальных связок.
- группа операций — жесткая фиксация выпавших органов к стенкам таза — к Лобковым костям, крестцовой кости, сакроспинальной связке и др. Осложнениями этих операций являются остеомиелиты, стойкие боли, а также так называемые оперативно-патологические положения органов малого таза со всеми вытекающими последствиями.
- группа операций — использование аллопластических материалов для укрепления связочного аппарата матки и ее фиксации. Применение этих операций нередко приводит к отторжению аллопласта и образованию свищей.
- группа операций — частичная облитерация влагалища (срединная кольпоррафия по Нейгебауэру—Лефору, влагалищно-промежностный клейзис — операция Лабгардта). Операции нефизиологичны, исключают возможность половой жизни, наблюдаются рецидивы заболевания.
7группа операций — радикальное хирургическое вмешательство — влагалищная гистерэктомия. Безусловно, эта операция полностью ликвидирует выпадение органа, тем не менее она имеет ряд отрицательных моментов: рецидивы заболевания в виде энтероцеле, стойкое нарушение менструальной и детородной функций.
В последние годы приобретает популярность тактика комбинированной коррекции выпадения половых органов с применением лапароскопии и вагинального доступа. Этапы комбинированной лапаро-вагинальной методики лечения опущения стенок влагалища и несостоятельности мышц тазового дна включают:
- при выраженной элонгации шейки матки — ее ампутация с укорочением и укреплением кардинальных связок (типа «манчестерской») или без таковой;
- передняя кольпоррафия и укрепление фасции мочевого пузыря и уретры (типа Фигурнова);
- кольпоперинеоррафия и леваторопластика;
- укорочение круглых маточных связок путем проведения их через «окна» в листках широких маточных связок с последующей фиксацией к крестово-маточным связкам противоположных сторон;
- укрепление крестцово-маточных связок путем сшивания их медиальных отделов между собой (типа Моспсоуцг) нерассасывающимися нитями после предварительного уменьшения площади брюшины маточно-прямокишечного углубления с помощью частичного иссечения или коагуляции.
При выполнении операции МоБсЬлкг позадиматочное пространство закрывают окружным швом, фиксируя переднюю часть этой лигатуры к задней поверхности нижнего сегмента матки (если матку не удаляют) или к задней стенке влагалища после гистерэктомии.
На рис. 14 в качестве иллюстративного примера представлена г-образная передняя кольпоррафия.

Рис. 14. 2-образная передняя кольпоррафия
А так же в разделе « Выпадение женских половых органов »
- Клиника.
- Диагностика. Трансвагинальная эхография.
- Лапароскопия.
- Содержание ПГР2 а в очагах перитонеального эндометриоза
- Бесплодие при эндометрите.
- Лечение.
- АНОМАЛИИ ПОЛОЖЕНИЯ ПОЛОВЫХ ОРГАНОВ
- Гиперантефлексия.
- МАЛОИНВАЗИВНАЯ ХИРУРГИЯ В ГИНЕКОЛОГИИ
- «Инвазивная» эхография
- «Ультразвуковая» минискоггия
- Гистерорезектоскопия
- Методика гистерорезектоскопии.
- Гиперпластические процессы эндометрия.
- Подслизистая миома матки.
- Внутриматочная перегородка.
- Оперативная лапароскопия
- Техника лапароскопии.
- Введение первого («слепого») троакара
- «Открытая» лапароскопия, или мини-лапаротомия
- ФОНОВЫЕ ПРОЦЕССЫ, ПРЕДРАК И РАК ШЕЙКИ МАТКИ
- Низкоинтенсивная лазеротерапия (инфракрасное или гелий-неоновое излучение).
- Высокоинтенсивное лазерное воздействие.
- Рак шейки матки. Классификация рака шейки матки по стадиям.
- Преинвазивный рак шейки матки (внутриэпителиальная
- ВТОРИЧНАЯ АМЕНОРЕЯ
- Заболевания, синдромы и состояния — причины вторичной аменореи