Механические (закрытые и открытые) травмы груди в военное время могут возникнуть при взрывных травмах в результате действия взрывной волны, при обвалах сооружений, сдавлении тяжелыми предметами, нарушении техники безопасности при обслуживании боевой техники. Тяжелая травма груди в 60—65% случаев сопровождается значительными и обширными повреждениями реберного каркаса с множественными переломами ребер, разрывами межреберных мышц, сухожильно-мышечных образований груди, а также повреждениями межреберных нервно-сосудистых пучков с массивными кровоизлияниями в подкожное, межмышечное и паракостальное пространства грудной стенки.
Переломы ребер при закрытых травмах груди наблюдаются значительно чаще, чем при ранениях. По характеру переломы ребер бывают единичными (1—2 ребра) и множественными (3 ребра и более). У молодых людей ребра обладают значительной эластичностью, поэтому у них могут происходить переломы кортикальной пластинки ребра по выпуклой поверхности (неполный перелом по типу «зеленой ветки»). При полном переломе ребра наступает, как правило, смещение костных отломков с захождением по длиннику ребра во время выдоха и расправлением во время вдоха. Тесное прилегание париетальной
плевры к надкостнице ребер является причиной того, что при переломе ребер часто возникает разрыв плевры, а иногда и повреждение легкого. Это может привести к развитию гемоторакса, закрытого или напряженного пневмоторакса.
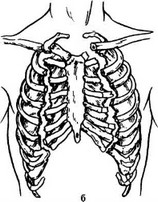
Если одиночные переломы ребер являются стабильными и не вызывают выраженных нарушений дыхания и гемодинамики, то множественные переломы протекают тяжело, особенно нестабильные двойные и тройные переломы ребер, образующие «реберный клапан». Следует различать следующие виды «реберных клапанов»: передний билатеральный или грудинно-реберный (переломы ребер локализуются по обе стороны грудины); передне-боковой (при переломах ребер по передней и боковой поверхности груди) и задний (при переломах ребер в области спины) (рис. 20.12).
 При образовании реберного клапана развиваются тяжелые нарушения дыхания, которые характеризуются тем, что во время вдоха «реберный клапан», в отличие от всего каркаса грудной клетки, западает, а во время выдоха — выпячивается. Такая патологическая подвижность участка грудной стенки называется парадоксальным движением грудной стенки (следует отличать от «парадоксального дыхания» при открытом
При образовании реберного клапана развиваются тяжелые нарушения дыхания, которые характеризуются тем, что во время вдоха «реберный клапан», в отличие от всего каркаса грудной клетки, западает, а во время выдоха — выпячивается. Такая патологическая подвижность участка грудной стенки называется парадоксальным движением грудной стенки (следует отличать от «парадоксального дыхания» при открытом
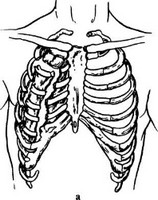
Рис. 20.12. Виды реберных клапанов: а — правосторонний передне-боковой, б — передний (грудинно-реберный)
пневмотораксе). Особенно тяжело протекают повреждения с образованием переднего билатерального клапана, в которых участвует грудина с реберными хрящами. Кроме дыхательных расстройств, при этом возникают сердечно-сосудистые нарушения. Тяжело переносят раненые и передне-боковой реберный клапан. Задний «реберный клапан» протекает легче, т.к. достаточно фиксируется мощным мышечным массивом спины и горизонтальным положением тела раненого.
Раненые с переломами ребер испытывают сильные боли в груди, усиливающиеся при каждом дыхательном движении, что вызывает резкое ограничение дыхательных экскурсий. При обследовании выявляется уменьшение подвижности грудной стенки с поврежденной стороны, локальная болезненность в области перелома и крепитация отломков. При образовании переднего или передне- бокового реберного клапана выявляется парадоксальное движение грудной стенки[31]. В 46% случаев при реберном клапане формируется ушиб легких, а в 70% случаев — гемопневмоторакс. Обзорная рентгенография груди позволяет выявить локализацию переломов и положение отломков, однако следует помнить, что на первичных рентгенограммах может не выявляться до 50% переломов ребер. СКТ груди позволяет получить исчерпывающую информацию о наличии переломов ребер, грудины и повреждении органов груди (рис. 20.13), в т.ч. о формировании т.н. симптома «острого осколка» — выстоянии острых отломков ребер в просвет плевральной полости с неизбежным повреждением легких.
Лечение переломов ребер заключается в адекватном обезболивании (проводниковая межреберная блокада при единичных переломах, меж- реберная сегментарная блокада по паравертебральной линии — при множественных), ингаляции кислорода при развитии ОДН. Как правило, для устранения дыхательной недостаточности при реберном клапане требуется продленная или длительная ИВЛ, при гемопневмотораксе производится дренирование плевральной полости, осуществляется лечение ушиба сердца и легких.
 Иммобилизация реберного клапана осуществляется скелетным вытяжением за грудину (передний билатеральный клапан) или за ребра (передне-боковой клапан) (рис. 20.14 цв. илл.) с использованием системы блоков или независимой аппаратной фиксации. При передне- боковом клапане без выраженного смещения отломков производится
Иммобилизация реберного клапана осуществляется скелетным вытяжением за грудину (передний билатеральный клапан) или за ребра (передне-боковой клапан) (рис. 20.14 цв. илл.) с использованием системы блоков или независимой аппаратной фиксации. При передне- боковом клапане без выраженного смещения отломков производитсяего супракостальная фиксация несколькими длинными спицами, проводимыми перпендикулярно сломанным ребрам с упором концов спиц на ключице и реберных дугах (рис. 20.15 цв. илл.).
Исходы лечения тяжелых травм груди с множественными нестабильными переломами ребер и образованием реберного клапана значительно улучшились при применении эндовидеоторакоскопии (рис. 20.16 цв. илл.). Этот метод обеспечивает как устранение внутриг- рудных последствий травмы (остановку кровотечения, аэростаз), так и «видеоассистированное» (т.е. с визуальным контролем из плевральной полости) под надкостничное проведение лигатур в центре флотирующего участка грудной стенки для фиксации реберного клапана с последующим вытяжением.
Повреждения внутренних органов при закрытых травмах груди заключаются, главным образом, в повреждениях легких; реже повреждаются сердце, крупные сосуды. При закрытой травме груди с повреждением легкого может развиться закрытый или напряженный пневмоторакс, гемо- или гемопневмоторакс. Мероприятия медицинской помощи при этих повреждениях аналогичны проводимым при ранениях органов груди.
Травматическая асфиксия. При внезапном сдавлении груди (например, при прижатии раненого автомобилем к стене), в условиях рефлекторного спазма голосовой щели, резко повышается внутриг- рудное давление и наступает затруднение оттока крови по системе верхней полой вены из верхней половины тела в правые отделы сердца. Это приводит к выраженному застою крови в венозной сети головы, шеи и надплечий, сопровождающемуся разрывом венул, мелких сосудов и образованием обширных мелкоточечных кровоизлияний, в т.ч. в коже и слизистых.
Травматическая асфиксия в первые часы и дни после травмы сопровождается развитием тяжелого состояния и ОДН. Клиника травматической асфиксии имеет характерные особенности. Кожа верхней части тела покрыта мелкоточечными кровоизлияниями, местами сливающимися. Особенно выражены субконъюнктивальные кровоизлияния (иногда склеры полностью закрыты гематомой). В местах плотного прилегания одежды (воротник рубашки, женский бюстгальтер и др.) кровоизлияния на коже отсутствуют, и здесь остаются белые отпечатки одежды. В случаях, когда травматическая асфиксия сопровождается множественными переломами ребер и повреждениями легочной паренхимы, ушибом сердца и легких — течение травмы значительно отягощается. Помощь при травматической асфиксии предусматривает восстановление проходимости дыхательных путей, ингаляцию кислорода, а при тяжелой ОДН — продленную (длительную) ИВЛ, введение антибиотиков, кортикостероидов, дыхательных аналептиков, инотропных препаратов и антикоагулянтов. Производится лечение сопутствующих повреждений и жизнеугрожающих последствий травмы груди (гемопневмоторакса, реберного клапана, ушиба сердца и легких).
Ушибы легкого при огнестрельных и МВР груди возникают в результате воздействия большой кинетической энергии PC на легочную ткань. Ушибы легких наблюдаются также при воздействии взрывной травмы, при ранениях в бронежилетах (когда пробития защитного слоя не происходит) и других закрытых травм груди.
Раненые жалуются на сильную боль в груди, нехватку воздуха, мучительный кашель, иногда с пенистой кровью, отмечается кровохарканье. Может развиваться одышка с ЧД до 40 в мин. Кожный покров цианотичен. Дыхание жесткое, выслушиваются хрипы на стороне повреждения. Рентгенологически ушиб легких проявляется участками затенения с нечеткими расплывчатыми контурами
(рис. 20.17 цв. илл.). В диагностике ушиба легких наиболее информативными являются бронхофиброскопия (видны кровь и кровоизлияния в стенках бронхов), УЗИ и КТ груди. При обширных ушибах легкого показаны повторные ФБС для удаления крови и скапливающегося секрета, ингаляции кислорода, введение антибиотиков, кортикостероидных гормонов, бронхолитиков, дегидра- тационная терапия, при неэффективности — ИВЛ.
Ушиб сердца является сравнительно частым морфологическим проявлением тяжелой закрытой травмы груди и реже — огнестрельных и МВР, существенно усугубляющим тяжесть их течения и требующим принципиальной коррекции лечебной тактики.
Объективная диагностика ушиба сердца возможна только на основе комплексной оценки клинических, электрофизиологических и биохимических показателей. С этой целью используется поликрите- риальная диагностическая шкала «ВПХ-СУ» Е.К. Гуманенко и соавт. (табл. 12 Приложение 1).
Особенностью хирургической тактики при ушибе сердца является проведение только неотложных и срочных оперативных вмешательств на всех областях тела, отказ от выполнения отсроченных операций до достижения субкомпенсированного состояния раненого. Реконструктивные и плановые операции производятся только в состоянии полной компенсации. Интенсивная терапия ушиба сердца сходна с лечением инфаркта миокарда. Она включает обезболивание, ингаляцию кислорода, ограничение объема инфузионно-трансфу- зионной терапии до 2—2,5 л (при необходимости введения больших объемов жидкости производится постановка аортального катетера для инфузии непосредственно в большой круг кровообращения). При нестабильности гемодинамики осуществляется инотропная поддержка дофамином (до 10—15 мкг/кг в мин). Вводятся нитропрепараты, глюкокортиноиды, солкосерил, неотон, ингибиторы проте- олитических ферментов (гордокс — до 500 000 ЕД). В случае нарушений сердечного ритма — назначаются антиаритмические препараты (новокаинамид, изоптин, индерал), при гемодинамически значимой брадикардии — вводится атропин. В лечении ушибов сердца эффективна гипербарическая оксигенация.
