Непроникающие ранения наблюдаются в 12—15% случаев огнестрельных ранений груди. Они чаще наносятся мелкими осколками и локализуются главным образом в верхних отделах груди, где имеется более массивный мышечный слой. Непроникающие огнестрельные ранения груди могут сопровождаться переломами ребер, костей плечевого пояса (лопатка, ключица). При непроникающих пулевых ранениях возможно повреждение легкого за счет энергии бокового удара с формированием гемопневмоторакса.
Проникающие огнестрельные ранения груди относятся к тяжелой травме. При проникающих ранениях груди часто повреждаются легкие, что может вызвать развитие пневмоторакса, гемоторакса,
гемопневмоторакса. Легочная паренхима отличается повышенной способностью к гемостазу, высокими репаративными свойствами, резистентностью к инфекции. Поэтому для лечения проникающих ранений груди торакотомия требуется относительно редко — 10—15% (в контртеррористических операциях на Северном Кавказе - 6%). Частоту торакотомий снижает применение новых диагностических технологий и видеоторакоскопии.
В большинстве случаев достаточно дренирования плевральной полости и ПХО раны грудной стенки. При огнестрельных ранах диаметром не более 1—1,5 см, без рваных краев, без открытого пневмоторакса и повреждения кровеносных сосудов хирургическая обработка не показана.
Наиболее часто при проникающих ранениях груди встречаются гемоторакс и гемопневмоторакс, открытый пневмоторакс, реже — закрытый и напряженный пневмоторакс.
Закрытый пневмоторакс — возникает чаще при краевом повреждении легкого и (или) небольшом раневом отверстии грудной стенки, когда тотчас после ранения происходит закрытие отверстия в плевре и разобщение плевральной полости с внешней средой. В первом случае воздух в небольшом количестве попадает в плевральную полость из легкого, т.к. краевая рана быстро склеивается, во втором — из внешней среды. При закрытом пневмотораксе легкое, как правило, спадается незначительно (поэтому плевральная пункция может привести к дополнительному повреждению легкого). Общее состояние раненых удовлетворительное, реже — средней степени тяжести. Дыхательная недостаточность развивается только при двустороннем закрытом пневмотораксе. ЧД увеличена не более 20-24 в мин. При перкуссии определяется тимпанит над верхними отделами груди, аускультатив- но — ослабление дыхания на стороне повреждения, на рентгенограммах виден воздух в верхних отделах плевральной полости. Обычно через несколько суток воздух в плевральной полости рассасывается, и легкое расправляется. В связи с этим дренирование плевральной полости при закрытом пневмотораксе производится только перед операциями у раненых с сочетанными ранениями — из-за угрозы развития напряженного пневмоторакса при ИВЛ.
Открытый пневмоторакс (чаще гемопневмоторакс) возникает при зияющей ране грудной стенки, когда происходит свободное сообщение между плевральной полостью и окружающей средой. Расстройства жизненных функций при открытом пневмотораксе значительно тяжелее, чем при закрытом (рис. 20.3).
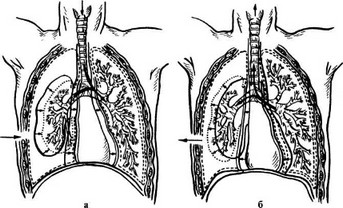
Рис. 20.3. Патофизиологические расстройства при открытом пневмотораксе: а — на вдохе здоровое легкое расправляется, поврежденное — спадается, часть воздуха из поврежденного попадает в здоровое легкое, средостение смещается в здоровую сторону; б — на выдохе здоровое легкое спадается, поврежденное — частично расправляется, часть воздуха из здорового легкого возвращается в поврежденное, средостение смещается в сторону поврежденного легкого
Комплекс возникающих нарушений при открытом пневмотораксе обозначается термином синдром кардиопульмональных расстройств и включает следующие патологические процессы:
- парадоксальное дыхание (в момент вдоха легкое на стороне ранения вместо расширения спадается, в момент выдоха — частично расправляется);
- маятникообразное движение воздуха (при каждом вдохе вместе с воздухом из внешней среды в расширяющееся здоровое легкое попадает «отработанный» воздух из спадающегося поврежденного легкого, неся с собой раневой детрит, кровяные свертки, микрофлору — это способствует развитию инфекционных осложнений в неповрежденном легком; при выдохе часть воздуха из здорового легкого возвращается в поврежденное);
- «флотирование» средостения (непрерывные колебания давления в плевральных полостях сопровождаются раскачиваниями средостения, которые сравниваются с трепетанием корабельного паруса при перемене направления ветра: на вдохе органы средостения смещаются в сторону здорового легкого, при выдохе — в сторону поврежденного легкого; при этом происходит раздражение блуждающих и симпатических нервов и затрудняется деятельность органов средостения);
- шунтирование недоокисленной крови в спавшемся легком (минуя легочные капилляры в стенках спавшихся альвеол, кровь из артериол по шунтам сразу переходит в венулы, что приводит к снижению оксигенации крови в большом круге кровообращения);
- порочный круг Курнана (развивающаяся в большом круге кровообращения гипоксемия сопровождается компенсаторным повышением давления в малом круге (спазм венул), что в свою очередь вызывает перегрузку правых отделов сердца и дополнительное нарушение микроциркуляции в легких).
Общее состояние раненых с открытым пневмотораксом тяжелое. Они возбуждены, испытывают страх, стремятся закрыть зияющий дефект грудной стенки рукой. Дыхание частое и поверхностное, ЧД до 30—40 в мин. Рана на грудной стенке присасывает воздух при вдохе, в момент выдоха из нее выделяется воздух с кровяной пеной. Вокруг раны - подкожная эмфизема. На рентгенограммах выявляется спадение легкого, смещение органов средостения в противоположную сторону.
Несвоевременное оказание неотложной помощи раненым с открытым пневмотораксом приводит к летальному исходу. Поэтому открытый пневмоторакс относится к жизнеугрожающим последствиям ранения. Необходимо как можно быстрее устранить открытый пневмоторакс наложением окклюзионной повязки. Хирургическая помощь при открытом пневмотораксе включает ПХО и устранение пневмоторакса ушиванием раны (если после хирургической обработки сохранен достаточный объем мягких тканей) либо накладывается герметизирующая мазевая повязка с последующим пластическим закрытием дефекта грудной стенки. Для удаления остаточного воздуха выполняется торакоцентез и дренирование плевральной полости во втором межреберье по Бюлау.
Напряженный или клапанный пневмоторакс является одним из наиболее тяжелых последствий ранений груди. Развитие напряженного пневмоторакса связано с ранением бронха (трахеи) или обширным
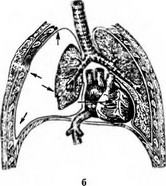
 Рис. 20.4. Патофизиологические расстройства при напряженном пневмотораксе: а — на вдохе воздух поступает в плевральную полость через поврежденный бронх; б — на выдохе «клапан» в легком закрывается, выход воздуха невозможен. Нарастает внутриплевральное давление, средостение все больше смещается в противоположную сторону
Рис. 20.4. Патофизиологические расстройства при напряженном пневмотораксе: а — на вдохе воздух поступает в плевральную полость через поврежденный бронх; б — на выдохе «клапан» в легком закрывается, выход воздуха невозможен. Нарастает внутриплевральное давление, средостение все больше смещается в противоположную сторону
повреждением паренхимы легкого при отсутствии зияющей раны грудной стенки, через которую скапливающийся в плевральной полости воздух под давлением мог бы выйти наружу (рис. 20.4).
Патологические процессы при напряженном пневмотораксе развиваются следующим образом:
- через раневое отверстие в бронхе при каждом вдохе в плевральную полость поступает небольшое количество воздуха, которое при выдохе не находит выхода во внешнюю среду;
- внутриплевральное давление прогрессивно нарастает, органы средостения смещаются в противоположную сторону груди; легкое (если оно не фиксировано сращениями к грудной стенке) полностью спадается;
- смещение органов средостения ведет к перегибу крупных сосудов груди, особенно полых вен, имеющих тонкую стенку, что затрудняет возврат крови к сердцу;
- одновременно сдавление легочных вен вызывает застой крови в легком, что также нарушает приток крови к сердцу и, соответственно, уменьшение наполнения легочных артерий;
- через дефекты в париетальной плевре воздух из плевральной полости под давлением проникает в мягкие ткани, вызывая развитие характерной для напряженного пневмоторакса обширной подкожной и межмышенной эмфиземы (рис. 20.5 цв. илл.);
- при наличии дефектов в медиастинальной плевре может возникать эмфизема средостения.
Состояние раненых с напряженным пневмотораксом тяжелое или край не тяжелое. Они стараются принять полусидячее положение, боятся делать вдох (т.к. при этом дополнительно нарастает давление в плевральной полости). Развивается выраженная одышка (ЧД 30—50 в мин). Обширная подкожная эмфизема, распространяющаяся налицо, шею, живот, половые органы, позволяет сразу заподозрить напряженный пневмоторакс. Перкуторно определяется тимпанит или коробочный звук на стороне ранения, смещение средостения в противоположную сторону, аускультативно — отсутствие дыхания над поврежденным легким. На рентгенограммах выявляется полное спадение легкого, смещение органов средостения в здоровую сторону, опущение купола диафрагмы на стороне повреждения, обширная подкожная и межмы- шечная эмфизема.
Медицинская помощь при напряженном пневмотораксе оказывается по неотложным показаниям: его необходимо устранить как можно быстрее. Для этого на стороне ранения во втором межреберье по срединно-ключичной линии производится пункция плевральной полости толстой иглой (типа иглы Дюфо) с лепестковым клапаном из перчаточной резины. Из плевральной полости под давлением выходит скопившийся воздух, устраняется смещение средостения. Более эффективным методом устранения напряженного пневмоторакса является торакоцентез и дренирование плевральной полости во II межреберье по срединно-ключичной линии.
Техника торакоцентеза при напряженном пневмотораксе. Для подтверждения наличия напряженного пневмоторакса первоначально может выполняться диагностическая плевральная пункция во II межреберье по срединно-ключичной линии. Тонкой иглой со шприцом, наполовину заполненным новокаином в направлении, перпендикулярном грудной стенке, предпосылая новокаин, упираются в III ребро. Затем изменяют направление иглы кверху, и ее по верхнему краю ребра продвигают в плевральную полость. При этом вначале ощущается эластическое сопротивление, а затем — провал. Оттягивают поршень шприца назад. При наличии воздуха в плевральной
полости — поршень идет свободно, и в растворе новокаина появля
 Для выполнения торакоценте- за используется готовый набор либо изготавливается дренажная трубка длиной 40—50 см из стерильной полихлорвиниловой трубки диаметром 0,5 см от системы переливания крови. На ее конце, который вводится в плевральную полость, ножницами вырезаются 2—3 отверстия, не превышающие треть диаметра трубки. Отступив от последнего отверстия 3 см, отмеряется отрезок, примерно соответствующий толщине грудной стенки в месте введения дренажной трубки (3—5 см), и на ней туго завязывается лигатура, чтобы отметить, до какой глубины вводить дренаж. Под местным обезболиванием производится поперечный разрез кожи во втором межреберье по срединно-ключичной линии длиной 1,0—1,5 см. При наличии троакара, торако- центез (прокол грудной стенки) выполняется им, затем удаляется стилет и через гильзу вводится дренажная трубка (рис. 20.6).
Для выполнения торакоценте- за используется готовый набор либо изготавливается дренажная трубка длиной 40—50 см из стерильной полихлорвиниловой трубки диаметром 0,5 см от системы переливания крови. На ее конце, который вводится в плевральную полость, ножницами вырезаются 2—3 отверстия, не превышающие треть диаметра трубки. Отступив от последнего отверстия 3 см, отмеряется отрезок, примерно соответствующий толщине грудной стенки в месте введения дренажной трубки (3—5 см), и на ней туго завязывается лигатура, чтобы отметить, до какой глубины вводить дренаж. Под местным обезболиванием производится поперечный разрез кожи во втором межреберье по срединно-ключичной линии длиной 1,0—1,5 см. При наличии троакара, торако- центез (прокол грудной стенки) выполняется им, затем удаляется стилет и через гильзу вводится дренажная трубка (рис. 20.6).
При отсутствии троакара дренирование плевральной полости следует произвести, используя зажим Бильрота, которым захватывается трубка так, чтобы концы его браншей немного выступали впереди конца трубки. Затем вращательным движением этого
зажима через кожный разрез прокалываются ткани межреберья. После ощущения провала зажим удаляется, а трубка вводится в плевральную полость до метки. Дренажная трубка подшивается к коже обоими концами предварительно завязанной на трубке лигатуры и присоединяется к заранее приготовленной удлинительной трубке. На конце этой трубки привязывается палец от резиновой перчатки с продольной насечкой, который опускается в банку, на треть заполненную стерильным 0,9% раствором натрия хлорида (дренаж по Бюлау).
Гемоторакс (чаще гемопневмоторакс) — скопление крови в плевральной полости вследствие повреждения кровеносных сосудов легкого, грудной стенки, ранения сердца и крупных сосудов груди. По П.А. Куприянову выделяется малый (в плевральных синусах — 100—200 мл), средний (до уровня угла лопатки — 500—700 мл), большой (до уровня середины лопатки — 1000—1500 мл) и тотальный гемоторакс (2000 мл и более). Однако определить по этим рентгенологическим критериям величину гемоторакса у раненых, поступающих в тяжелом состоянии, не всегда возможно, поскольку обзорная рентгенография груди им, как правило, выполняется в положении лежа на спине (рис. 20.7).
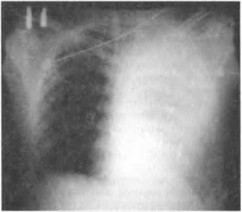
Рис. 20.7. Рентгенограмма груди при проникающем ранении груди слева, левостороннем тотальном гемотораксе (затемнение всей левой плевральной полости)
Кровотечение из паренхимы легкого имеет склонность к самостоятельной остановке (за исключением крупных сосудов корня легкого и прикорневой зоны). Большой или тотальный гемоторакс с продолжающимся внутриплевральным кровотечением чаще всего возникает при ранении артерий грудной стенки, исходящих из аорты (межреберных артерий и внутренней грудной артерии) и подключичной артерии.
Кровь, излившаяся в плевральную полость, подвергается своеобразным однонаправленным изменениям: дефибринированию и фибринолизу. Непрерывно двигающиеся легкие взбалтывают кровь, вследствие чего происходит образование фибрина. Фибринолиз связан со специфическим воздействием эндотелия плевры. Длительно неустраненный гемоторакс может явиться причиной формирования свернувшегося гемоторакса, фиброторакса или эмпиемы плевральной полости.
Состояние раненых с гемотораксом средней тяжести или тяжелое; характерна бледность кожного покрова, частое поверхностное дыхание, тахикардия, гипотония — соответственно величине острой кровопотери. При перкуссии выявляется притупление перкуторного звука, смещение границ сердца в противоположную сторону, при аускультации — ослабление дыхательных шумов. Рентгенологическая и УЗИ-диагностика величины и локализации гемоторакса позволяет с минимальной ошибкой произвести диагностическую и одновременно лечебную процедуру — плевральную пункцию.
С целью выявления крови в плевральной полости пункция выполняется в VI—VII межреберье по средней или задней подмышечной линии. Под местной анестезией длинной иглой диаметром до 2 мм, соединенной со шприцом с новокаином через полихлорвиниловую трубку, осторожно производится прокол грудной стенки. После попадания в плевральную полость (ощущение провала) поршень шприца оттягивается назад. При наличии гемоторакса — в шприце появляется кровь. Для устранения малого гемоторакса бывает достаточно одной — двух (через сутки) плевральных пункций. Большинству же раненых со средним или большим гемотораксом показан торакоцентез и дренирование плевральной полости.
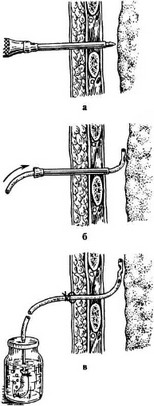
Техника торакоцентеза при гемотораксе (рис. 20.8).
На конце стерильной плотной пластиковой трубки диаметром 1,5 см делаются 2—3 боковых отверстия, не превышающие треть диаметра трубки. Отмерив 3 см от последнего отверстия и, добавляя к ним предполагаемую толщину грудной стенки (5—7 см), вокруг трубки туго привязывается лигатура, чтобы отметить до какой глубины
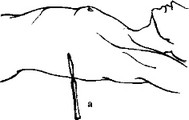
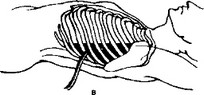
Рис. 20.8. Техника торакоцентеза при гемотораксе: а — разрез грудной стенки; б — корнцанг с подготовленной дренажной трубкой; в — введение дренажа в плевральную полость
 вводить дренаж. Под местным обезболиванием выполняется разрез кожи и фасции длиной 2,0—2,5 см в проекции верхнего края VII ребра (чтобы избежать повреждения межреберных сосудов) по средней или задней подмышечной линии. Дренажная трубка со стороны нанесенных боковых отверстий захватывается корнцангом, оставляя бранши инструмента выступающими над трубкой. Затем корнцангом через кожный разрез прокалываются ткани межреберья, и трубка вводится в плевральную полость до метки. Кровь из плевральной полости забирается в стерильную емкость с гепарином для реинфузии. Дренажная трубка надежно подшивается к коже, обоими концами предварительно завязанной на ней лигатуры, а затем фиксируется еще и лигатурами от кожных швов. После устранения гемоторакса налаживается подводный дренаж по Бюлау (рис. 20.9 цв. илл.).
вводить дренаж. Под местным обезболиванием выполняется разрез кожи и фасции длиной 2,0—2,5 см в проекции верхнего края VII ребра (чтобы избежать повреждения межреберных сосудов) по средней или задней подмышечной линии. Дренажная трубка со стороны нанесенных боковых отверстий захватывается корнцангом, оставляя бранши инструмента выступающими над трубкой. Затем корнцангом через кожный разрез прокалываются ткани межреберья, и трубка вводится в плевральную полость до метки. Кровь из плевральной полости забирается в стерильную емкость с гепарином для реинфузии. Дренажная трубка надежно подшивается к коже, обоими концами предварительно завязанной на ней лигатуры, а затем фиксируется еще и лигатурами от кожных швов. После устранения гемоторакса налаживается подводный дренаж по Бюлау (рис. 20.9 цв. илл.).
При оказании хирургической помощи раненым с гемотораксом наиболее важным является решение вопроса — продолжается ли внут- риплевральное кровотечение или оно остановилось. Тяжесть общего состояния раненого и признаки острой массивной кровопотери
обязательно учитываются, но имеют вспомогательное значение.
Для объективной диагностики продолжающегося внутриплевралъного кровотечения используются две методики: «объемный» метод, включающий оценку количества эвакуированной крови из плевральной полости при ее дренировании и темп последующего выделения крови по дренажам, а также проба на свертывание излившейся крови (Рувилуа — Грегуара).
- Основным критерием продолжающегося внутриплеврального кровотечения является: одномоментное поступление более 1200мл крови при дренировании плевральной полости либо последующее выделение крови по дренажам более 250 мл в 1 ч. При быстрой (мснсс 1 ч) доставке раненного в грудь — как признак продолжающегося внутриплеврального кровотечения необходимо расценивать одномоментное поступление по дренажам 700—800 мл крови в сочетании с сохраняющимся значительным затемнением плевральной полости на контрольной рентгенограмме после опорожнения гемоторакса (наличие свертков крови в большом количестве). Следует также учитывать опасную локализацию проникающего ранения по парастернальной линии с высокой вероятностью повреждения внутренней грудной артерии.
- При эвакуации крови из плевральной полости по дренажной трубке также проводится проба Рувилуа — Грегуара, которая основана на том, что поступающая в плевральную полость при кровотечении свежая кровь способна образовывать свертки (если же кровотечение остановилось, то излившаяся ранее кровь, вследствие происходящего в плевральной полости дефибринирования и фибринолиза, теряет способность к свертыванию). Методика выполнения пробы, небольшое количество аспирированной из плевральной полости крови выливается на чашку Петри или в пробирку. Свертывание крови в течение 5—10 мин (положительная проба) указывает на продолжающееся кровотечение.
Продолжающееся внутриплевральное кровотечение у гемодинамически нестабильных раненых является показанием к выполнению неотложной торакотомии для остановки кровотечения. При стабильном компенсированном состоянии раненого для этой цели возможно выполнение неотложной видеоторакоскопии. Задержка проведения операции по остановке внутриплеврального кровотечения при обнаружении описанных выше признаков является грубой тактической ошибкой.
Ранения сердца в большинстве случаев заканчиваются летальным исходом на поле боя вследствие массивной кровопотери или тампонады сердца. Различаются ранения непосредственно сердца и ранения перикарда. Ранения сердца могут быть проникающими и непроникающими
в полости сердца. Ранение сердца обычно сочетается с проникающим ранением одной из плевральных полостей и легкого с развитием гемо- или гемопневмоторакса. При огнестрельных ранениях сердца вокруг раневого канала образуется зона контузионных повреждений, что сопровождается выраженными и длительными расстройствами гемодинамики, а также тяжелыми нарушениями ритма с явлениями сердеч но-сосудистой недостаточ ности.
Для своевременной диагностики ранений сердца следует учитывать локализацию раны (в проекции сердца по И.И. Грекову', сверху — II ребро, снизу — левое подреберье и эпигастральная область, слева — средняя подмышечная и справа — парастернальная линии), крайне тяжелое общее состояние, наличие большого гемоторакса и признаков тампонады сердца. Состояние раненых тяжелое или крайне тяжелое. Раненые бледны, беспокойны, в ряде случаев отсутствует сознание, иногда отмечаются самопроизвольное мочеиспускание и дефекация. Могут быть расширены яремные вены (признак повышенного центрального венозного давления — ЦВД) — рис. 20.10 цв. илл. При развитии тампонады сердца (вследствие скопления в полости перикарда более 150 мл крови) возникает триада Бека\ снижение сАД до 70 мм рт.ст. и ниже; повышение ЦВД выше 12 см вод.ст.;резкое ослабление сердечных тонов. На рентгенограммах определяется расширение тени сердца (имеет форму трапеции или шара) и/или картина большого (тотального) гемоторакса. На кардиомониторе — снижение вольтажа зубов ЭКГ.
Явные признаки тампонады сердца свидетельствуют о далеко зашедших изменениях на грани остановки сердца, которые требуют неотложной торакотомии. В ходе операции широко вскрывается перикард, устраняется тампонада сердца, производится ушивание ран сердца.
В большинстве случаев при ранней доставке раненого в лечебное учреждение диагноз ранения сердца по клиническим данным не столь очевиден. По этой причине для его уточнения применяются инструментальные методы: УЗИ сердца, а при его отсутствии — экстраплевральная субкси- фоидальная перикардиотомия (вскрытие перикарда из небольшого вне- брюшинного доступа в эпигастральной области), которая позволяет достоверно выявить гемоперикард, т.е. подтвердить либо однозначно исключить диагноз ранения сердца. Кроме того, в случае тампонады сердца перикардиотомия позволяет временно разгрузить полость перикарда. Выполнение практиковавшейся ранее пункции перикарда (по Ларрею) не всегда достоверно и может привести к дополнительному повреждению миокарда.
Ранения крупных кровеносных сосудов груди (грудной аорты, верхней полой вены, легочных сосудов), как правило, вызывают массивное внутри плевральное кровотечение с летальным исходом на поле боя. При небольших ранах возможны спонтанная остановка кровотечения, формирование ложной (травматической) аневризмы либо артериове- нозного свища. В клиническом течении превалируют симптомы острой кровопотери. На рентгенограмме может выявляться расширение средостения (рис. 20.11), тотальный гемоторакс.
Раненые с повреждением крупных сосудов груди нуждаются в неотложном оперативном вмешательстве (торакотомии, стернотомии) в условиях специализированного ВГ, но при продолжающемся кровотечении, угрожающем жизни, операция — как правило, наложение бокового сосудистого шва — может вынужденно осуществляться и в передовых лечебных учреждениях.
Повреждения трахеи и крупных бронхов — редкая боевая патология. Большинство таких раненых погибает на поле боя от асфиксии или кровопотери. Ранения трахеи и бронхов нередко сочетаются с ранениями крупных сосудов и пищевода. Наиболее характерными проявлениями ранений трахеи и бронхов является выделение воздуха
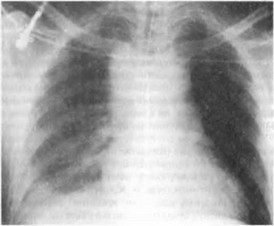
Рис. 20.11. Рентгенограмма груди при осколочном ранении безымянного ствола, гематоме верхнего средостения
через рану, кровохарканье, развитие напряженного пневмоторакса и эмфиземы средостения. При эмфиземе средостения воздух в первую очередь распространяется на шею, лицо; глаза закрываются из-за отека век, нарушается фонация, голос становится осиплым. Набухают шейные вены, лицо становится синюшным из-за сдавления вен в средостении и затруднения оттока крови. Значительное накопление воздуха в клетчатке средостения может привести к экстраперикарди- алъному сдавлению сердца с резким нарушением сердечной деятельности. Состояние таких раненых крайне тяжелое и при несвоевременном оказании помощи (декомпрессии средостения путем надгрудиннои медиастинотомии) может закончиться гибелью. Подтвердить диагноз повреждения трахеи или крупных бронхов можно с помощью фибротрахеобронхоскопии. При ее выполнении также производится обязательная санация трахеобронхиального дерева от аспирирован- ной крови и рвотных масс.
Наилучшим оперативным доступом при ранении трахеи является продольная срединная стернотомия. Шов трахеи проводится на эндотра- хеальной трубке рассасывающимся шовным материалом. Повреждения крупных бронхов выявляются при торакотомии, в ходе которой осуществляется восстановление их непрерывности. При невозможности восстановить проходимость бронха вынужденно выполняется лобэктомия или пневмонэктомия.
Повреждения пищевода при огнестрельных ранениях выявляются поздно в связи с тем, что они, как правило, сопровождаются ранением других органов средостения, и большинство раненых погибает из-за кровопотери. Диагностика ранений пищевода сложна. Локализация раневого канала, наличие воздуха в клетчатке средостения позволяют лишь предполагать повреждение пищевода. Поэтому диагноз повреждения пищевода часто устанавливается только через несколько дней после ранения при развитии медиастинита (резкое утяжеление состояния раненого, лихорадка, появление эмфиземы шеи) или плеврита (чаще левостороннего). Для уточнения диагноза ранения пищевода показаны фиброэзофагоскопия, полипозиционная рентгеноскопия с контрастированием пищевода водорастворимым контрастом, при возможности — СКТ.
При торакотомии в плевральной полости обнаруживается мутный геморрагический экссудат с пузырьками воздуха, в поздние сроки — гной. При отсутствии признаков раневой инфекции в окружающих тканях, небольшие раны пищевода после экономного
иссечения ушиваются однорядным узловым швом рассасывающейся нитью (викрил) на атравматической игле. Для раннего энтерального питания используется тонкий назогастральный зонд. При обширных ранениях грудного отдела пищевода и признаках раневой инфекции целесообразно заглушить сшивающими аппаратами и дренировать приводящий и отводящий его концы. Широко вскрыть средостение и дренировать плевральную полость. Питание раненого осуществляется через гастростому.
Ранение грудного лимфатического протока встречается редко и проявляется накоплением лимфы в плевральной полости (хилоторакс). Как правило, хилоторакс развивается через 2—3 дня после ранения, по мере восстановления продукции лимфы. Необходимо дренирование плевральной полости для аспирации лимфы и расправления легкого. Обычно к концу 2—3-й нед истечение лимфы прекращается.
