ГЛАВА VII ТИПЫ ЭПИДЕМИЙ И СЕЗОННОСТЬ ЗАБОЛЕВАНИЙ И. И. Рогозин и Б. Л. Шура-Бура
Типы эпидемий. В зависимости от путей распространения и механизма передачи развитие и течение эпидемий принимают различный характер. Эпидемии могут быть контактно-бытовыми, воздушно-капельными, воздушно-пылевыми, водными, пищевыми, трансмиссивными и др. Возможность и вероятность распространения эпидемий по тому или иному типу зависят прежде всего от социальных условий. Вместе с тем в определенной степени на характер эпидемий могут оказать влияние климато-географические условия местности. Изучение особенностей отдельных эпидемий позволяет в более короткие сроки выяснять причины появления заболеваний. Это в свою очередь способствует разработке наиболее эффективных способов ликвидации эпидемии и дает возможность правильно организовать меры по их предупреждению.
Контактно-бытовые эпидемии. Этот тип эпидемий является одним из наиболее распространенных при многих группах заболеваний, но чаще всего он встречается при кишечных (дизентерия и др.) заболеваниях. При оценке этих эпидемий Следует учитывать длительные споры, которые имели место по поводу воможности контактных заражений.
Длительное время существовало мнение, что многие эпидемические заболевания могут передаваться непосредственно от больных людей здоровым. Но как оказалось в последующем, только некоторые заболевания (венерические) распространяются прямым контактом от больных к здоровым. В редких случаях такой путь может иметь место при тесном контакте людей, обслуживающих больных или обрабатывающих сырье от больных животных.
В большинстве случаев при эпидемических заболеваних передача заразного начала от больных здоровым лицам происходит не путем прямого коннтакта, а через различные объекты внешней среды, зараженные выделениями больных. Поскольку такими объектами чаще являются предметы бытовой обстановки, подобные эпидемии было предложено называть контактно-бытовыми (Л. В. Громашевский, 1941—1949). Подобное название является вполне оправданным. Наиболее характерными чертами таких эпидемий является медленное и прогрессивно-увеличивающееся нарастание одноименных заболеваний в коллективе или населенном пункте (см. рис. 24).
Из данных, представленных на рис. 24, видно, что такие эпидемии могут продолжаться длительное время и быть достаточно интенсивными. В литературе приведены данные о дрезденской эпидемии брюшного тифа в 1945 г., расцениваемой как контактно-бытовой и давшей 1380 случаев заболеваний.
Этот тип эпидемий приобретает особенно большое значение в условиях плотного размещения люден (М. Д. Сыромятникова, 1953) и недостаточности санитарно-гигиенических навыков [Харди и Уатт (Hardy и Watt, 1948)1. Контактно-бытовые эпидемии кишечных заболеваний нередко протекают с наличием трудно обнаруживаемых стертых форм (например, энтероколиты при эпидемии дизентерии), что значительно затрудняет установ-
ление эпидемических связей между отдельными заболеваниями. Это необходимо учитывать при определении характера контактно-бытовых заболеваний.
Воздушно-капельные и воздушно-пылевые эпидемии. Такие эпидемии присущи прежде всего группе воздушно-капельных (дыхательных путей) заболеваний. Вместе с тем заболевания других групп могут также изредка распространяться этим путем. В этих случаях значительно затрудняется выяснение истинного характера заболеваний.
Рассеиванию возбудителей воздушно-капельным путем способствует то обстоятельство, что при большинстве воздушно-капельных заболеваний отмечается воспаление слизистой дыхательных путей. Это приводит к появлению кашля и насморка у больных с выделением в окружающую среду капелек слизи, содержащих возбудителей, и к массивному обсеменению окружающей среды.
Наибольшее количество микробов (от 4500 до 15 000) выделяется при чиханье [Дэгид , 1946)]. При кашлевом толчке образуется большое количество капелек, содержащих бактерий. Во много раз меньше возникает капелек при разговоре. При чиханье разбрызгивается преимущественно слюна из передней части полости рта, отделяемое слизистой щек и губ и только небольшое число капелек образуется в полости носа. При кашле распыляется отделяемое глотки, отчасти секрет полости носа.
Несмотря на относительно небольшую стойкость возбудителей большинства воздушно-капельных заболеваний (грипп, корь), они имеют возможность сохраняться определенное время в воздухе. Дальность рассеивания и судьба образовавшихся капелек зависят от их величины. Наиболее крупные капли (100—2000 р) разлетают за счет полученной кинетической энергии на 2—3 м, но быстро оседают. Капли среднего и мелкого размера разлетаются на расстояние до 1 м и оседают медленнее. Наиболее мелкие частицы бактериального аэрозоля часами находятся во взвешенном состоянии за счет имеющихся постоянно в помещениях токов воздуха (табл. 6).
Бактериальный аэрозоль в капельной фазе обладает наиболее высокой биологической активностью, поэтому наибольшая возможность зараже- жения возникает при нахождении в непосредственной близости от больного человека.
Массивное обсеменение окружающей воздушной среды при воздушнокапельных заболеваниях приводит к тому, что передача осуществляется очень быстро. Скорость распространения заболевания увеличивается еще за счет короткого инкубационного периода при некоторых из них (грипп) и большой восприимчивости людей, не имеющих соответствующего иммунитета.
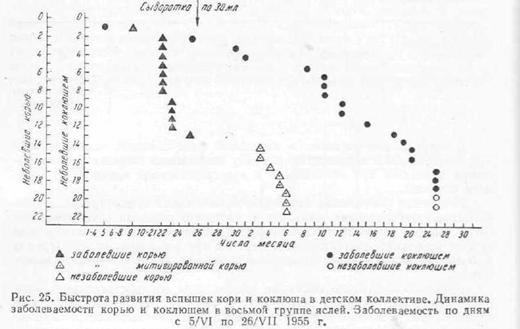
Капельно-воздушные инфекции по быстроте распространения можно разделить на две группы. К первой группе относятся такие инфекции, как корь и грипп, в течение короткого времени охватывающие всех восприимчивых членов коллектива, к другой — коклюш, эпидемический паротит, распространяющиеся более медленно. При возникновении эпидемии кори и коклюша в одном и том же коллективе эта разница выглядит очень демонстративно (рис. 25).
Из 21 восприимчивого ребенка в одной из групп детских яслей заболело корью 20, причем 19 детей заразились почти одновременно от первого случая. Растянутость всей вспышки на 27 дней объясняется за счет удлинения инкубационного периода при случаях митигированной кори. Вспышка паротита поразила 18 из 20 восприимчивых детей, но растянулась почти на 2 месяца, при этом каждый больной заражал не более 1—2 здоровых детей.
Различия в скорости распространения этих групп инфекций можно объяснить особенностями образования и рассеивания больными бактериальных аэрозолей. При коре и гриппе во время кашля и чихания слизистый жидкий секрет достигает высокой степени дисперсности и длительно удерживается в воздухе. При коклюше выделяется вязкий секрет, капли при этом образуются крупные, быстро оседающие (Т. Ю. Каспарова, 1957).
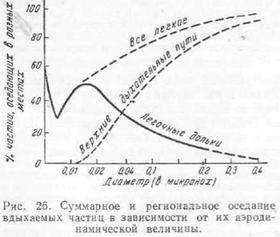
Значение величины частиц аэрозоля для реализации механизма воздушнокапельного заражения установлено экспериментально (рис. 26). Частицы диаметром 10 р а выше почти целиком задерживаются в верхних дыхательных путях и в легкие не про- -икают, частицы диаметром 5 и задерживаются в 80%. При диаметре частиц 1—2 р адержки их в верхних дыхательных путях практически не происходит и они проникают в легкие. Степень удержания вдыхаемых частиц аэрозоля в легочных дольках :азиснт от ряда причин. Наиболее удерживаются частицы диаметром 1—2 р за счет -завитационного оседания. Частицы менее 1—2 р оседают в легких в меньшей сте- -ени по мере замедления процесса гравитационного оседания. Частицы диаметром . 25—0,5 р мало задерживаются в дыхательных путях, поскольку при такой величине частиц силы преципитации, обусловленные тяжестью и диффузией, имеют минимальное значение. Наконец, для частиц диаметром менее 0,2 р вероятность оседания сно-
Приведенные данные соответствуют результатам экспериментальных заражений животных. Показано, что с уменьшением величины частицы
 аэрозоля значение «D50 и Ю59 для ряда патогенных микробов (В. anthracis, В. tularense, С. burneti и др.) снижается. При диаметре частиц аэрозоля туляремнйного микроба 1 р aDjo Для обезьян резус составляет 17 клеток, а при диаметре 7 и 22 р соответственно 240 и 3000 клеток 1Гудлоу, Леонард (Goodlow, Leonard, 1961)1.
аэрозоля значение «D50 и Ю59 для ряда патогенных микробов (В. anthracis, В. tularense, С. burneti и др.) снижается. При диаметре частиц аэрозоля туляремнйного микроба 1 р aDjo Для обезьян резус составляет 17 клеток, а при диаметре 7 и 22 р соответственно 240 и 3000 клеток 1Гудлоу, Леонард (Goodlow, Leonard, 1961)1.
Заболевания, распространяющиеся воздушно-капельным путем, характеризуются весьма быстрым подъемом и таким же быстрым снижением (рис. 27). Движение заболеваний настолько характерно, что оно позволяет безошибочно определить тип эпидемии. Скорость распространения воздушно-капельных заболеваний тем больше, чем выше плотность населения в населенных пунктах и плотность размещения людей в жилых и производственных помещениях. Быстрота распространения
эпидемий между населенными пунктами и странами соответствует скорости современных средств сообщения. При пандемии гриппа 1957 г. заболевания распространились по всему миру в течение 6—7 месяцев (О. В. Ба- роян, 1962).
Быстрое снижение заболеваний при воздушно-капельных эпидемиях связывают с исчерпанием восприимчивых лиц в коллективах, где появились такие заболевания. Так, при заносе гриппа или кори в изолированные местности, например на острова, где давно их не было, наблюдается быстрый охват заболеваниями поголовно всего населения и такое же быстрое окончание заболеваний. Возникающая в результате перенесенных заболеваний имун- ная прослойка не только приводит к угасанию эпидемии, но и делает невозможным ее повторение в ближайшее время.
Воздушно-пылевые эпидемии возникают при вдыхании инфицированной пыли или высохших капель бактериального аэрозоля.
Крупные капли бактериального аэрозоля, образовавшиеся при чихании и кашле, оседают, смешиваясь с пылью. Мелкие капли бактериального аэрозоля высыхают, еще находясь в воздухе, и переходят в капельно-ядерную фазу [Уэллс (Wellsi, 1934)|, иначе в фазу высохших бактериальных капель. Они также постепенно осаждаются и соединяются с пылью. Высохшие остатки капель могут вновь поступать в воздух в виде бактериальной пыли (ресуспензия), например при уборке помещения. Схема образования капельной и пылевой фазы представлена на рис. 28.
Воздушно-пылевой механизм заражения (капельно-ядерной фазой) может иметь место при болезнях с воздушно-капельным путем передачи, в тех случаях, когда возбудители обладают известной устойчивостью к высыханию действию солнечных лучей (туберкулез, возможно дифтерия).
Пылевая фаза представляет меньшую опасность, чем капельная, поскольку концентрация микробов в высохших каплях меньше, чем в момент выделения. Вместе с тем в пылевой фазе микробы могут переноситься в соседние помещения, а на открытом воздухе на расстояние в десятки и сотни километров [Перкинс (Perkins, 1961)1. Воздушно-пылевым путем могут распространяться возбудители некоторых других инфекций, обладающие высокой устойчивостью к высыханию, например зоонозных.
По этому типу распространяются, например, обмолотные вспышки туляремии.
Обмолотные вспышки возникают внезапно при запоздалом обмолоте зерновых культур, остановленных в скирдах до зимы, и так же быстро прекращаются после окончания работ. Массовое заражение людей происходит при вдыхании воздуха, наполненного пылью; загрязненной высохшими фекалиями и частицами высохших раздробленных трупов грызунов. В одной из вспышек из 31 человека, участвовавшего в обмолоте, заболело 16. Все они были из одного колхоза и из одной бригады и принимали участие в обмолоте одной и той же зараженной скирды и заболели почти одновременно. У 15 из них туляремия протекала с преимущественным поражением легких (Г. П. Углова I960).
При определенных условиях воздушно-пылевой путь передачи может стать исключительно опасным, о чем свидетельствует ряд лабораторных и производственных вспышек.
Лабораторная вспышка геморрагической лихорадки, описанная С. М. Кулагиным (1962), имела несомненно воздушно-пылевой характер. Источником инфекции послужили больные грызуны, содержавшиеся в одной из комнат большого отдела института. Из 113 заболевших только 5 имели непосредственный контакт с больными животными. Преобладающее большинство заболевших даже не входило в комнаты, где были грызуны. Характерно, что контактных заражений при этой вспышке не было. Анализ вспышки показал, что вирус геморрагической лихорадки при высыхании не погибает, сохраняет высокую инфекциозность и может распространяться пылевым путем.
Почвенные эпидемии. Пылевые эпидемии близко примыкают к заболеваниям, которые непосредственно связаны с почвой. Правда, этот
путь получил наименее полное освещение в литературе. Как известно, загрязнение почвы, в том числе и патогенными микробами, происходит весьма интенсивно. Хотя в почве имеются многочисленные микробы — антагонисты патогенных возбудителей, тем не менее последние могут сохраняться в почве в различных условиях длительное время (особенно при низких температурах). Однако заражение людей от почвы происходит относительно редко. Наибольшее значение имеет почва как фактор распространения возбудителей при раневых инфекциях (столбняк, газовая инфекция) у людей и при сибирской язве у животных. Это связано с тем, что споры этих возбудителей могут длительное время сохраняться в почве. Отдельные участки почвы могут быть особенно интенсивно заражены и тогда они становятся постоянными факторами заражения (проклятые поля во Франции в отношении сибирской язвы).
Что касается других эпидемических заболеваний, то при них рать почвы более ограничена.
Допте (Dopteг) привел случай заражения кавалеристов брюшным тифом через пыль на высохших полях орошения. Правда, отдельные авторы сомневаются в точности установления причины заражения людей в этом случае. Они считают, что заражение могло произойти в результате использования для питья зараженной воды.
Независимо от этих споров следует считать, что почва должна всегда учитываться как важный фактор при установлении типа отдельных эпидемий.
Водные эпидемии. Водные эпидемии наиболее часто встречаются при антропонозных кишечных инфекциях (брюшной тиф и др.). Вместе с тем через воду как фактор передачи могут распространяться возбудители многих других заразных заболеваний (например, туляремия и т. п.). Различают несколько типов водных эпидемий: а) водопроводные, б) колодезные, в) связанные с водопользованием из открытых водоемов, г) связанные с взятием воды из мелких искусственных загрязненных водохранилищ.
Водопроводные эпидемии в зависимости от механизма заражения воды в свою очередь делятся на: а) возникающие при водопользовании из водопроводов, подающих воду без очистки из благополучных в санитарно-гигиеническом отношении водоемов, например многоводных рек, при случайном (временном) фекальном загрязнении последних, обычно за счет спуска необезвреженных сточных вод выше места забора питьевой воды; б) эпидемии в результате вынужденного пользования водой из водопроводов, предназначенных для технических целей, забирающих воду без очистки из водоемов, систематически загрязняемых сточными водами; в) эпидемии при загрязнении сточными водами хозяйственно-питьевых водопроводов (подземных источников и водосборных систем, головных очистных сооружений, распределительной водопроводной сети, отдельных водоразборных колонок и смотровых колодцев).
Массовое фекальное загрязнение водопровода может произойти при аварии расположенной вблизи канализационной сети и проникновении сточных вод в водопровод. Вода в распределительной сети водопровода может загрязняться при попадании сточных вод в смотровые колодцы, колонки и др. при наличии технических неисправностей, приводящих к нарушению герметичности системы.
Для всех типов водных эпидемий характерен ряд признаков, наиболее полно выраженных при водопроводных эпидемиях. При загрязнении хозяйственно-питьевых водопроводов эпидемии возникают, как правило, взры- вообразно на фоне полного благополучия или обычного уровня заболеваемости данной инфекционной формой. Такой быстрый рост заболеваемости называет на наличие единого источника заражения для всех пострадавших. После прекращения пользования зараженной водой или началом ее обеззараживания эпидемии также стремительно обрываются (рис. 29). Этот тип водных эпидемий называют острыми эпидемиями.
Несмотря на единовременность заражения, подъем заболеваний может растягиваться на несколько дней за счет различной инкубации у зараженных лиц. Вслед за падением основной волны могут возникать последующие - -заболевания за счет контактных заражений, так называемый «эпидемический хвост».
Эпидемия равномерно поражает круг лиц, пользующихся водой из зараженного водоисточника, и не затрагивает людей, хотя и живущих в непосредственной территориальной близости с пораженным населением, но употребляющих воду из другого, незараженного водоисточника или воду, подвергшуюся обеззараживанию.
Размеры водных эпидемий прямо пропорциональны количеству лиц, пользующихся зараженной водой. Заражение водопроводов крупных городов приводит иногда к колоссальным эпидемиям. В Дели (Индия, 1956) в результате заражения городского водопровода возникла вспышка эпидемического гепатита водного происхождения, охватившая 30 000 человек.
При локальном заражении водопроводной сети или отдельных водопроводных колонок количество заболевших невелико и колеблется от десятка до сотни случаев »- М. Минаев, 1957).
В связи с множественностью этиологических факторов при попадании сточных вод в систему водопровода развитие водных эпидемий начинается обычно с большой волны кишечных расстройств (видимо, энтероколитов,
дизентерии и др.), и только позже развиваются заболевания, которым присуща более длительная инкубация, например брюшной тиф. Максимальный подъем волны водной эпидемии гастроэнтеритов отмечается на 2—3-й день, холеры — на 6—Э-н день, брюшного тифа— на 2—3-й неделе после заражения воды и т. д.
Водопроводные эпидемии обычно не поражают детей грудного возраста и мало затрагивают детей в яслях и детских садах, пользующихся, как правило, кипяченой водой.
Некоторые авторы указывают, что клиника заболеваний при водных вспышках дизентерии характеризуется более легким и атипичным течением и большим количеством случаев носительства без клинических проявлений. Число таких носителей может превышать число больных дизентерией в Зх/г—5 раз (Н. И. Волович, 1956). Однако другие водные вспышки дизентерии, наоборот, характеризовались большим числом бурных и тяжело протекавших форм. По-видимому, различия в клинических проявлениях могут зависеть от ряда причин, в том числе от массивности заражения воды и типа возбудителя.
Если причина фекального загрязнения водопровода длительное время не устраняется, могут возникать хронические водные эпидемии. Затяжные эпидемии с периодическими подъемами заболеваемости характерны для водопользования из технических водопроводов, подающих воду без очистки из водоемов, неблагополучных в санитарно-гигиеническом отношении. Примером является описанная Л. В. Громашевским (1941) водная эпидемия брюшного тифа в городе Н. в Сибири (рис. 30).
При заражении водопроводов местного значения водные эпидемии сохраняют все свои характерные черты, но и они меньше по масштабам.
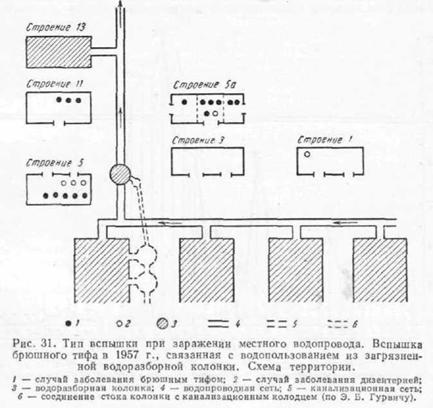
Характерным примером может служить описанная Э. Б. Гурвичем (1959) вспышка брюшного тифа, охватившая за 20 дней 15 человек, связанная с употреблением воды из водоразборной колонки. Сток водоразборной колонки был соединен подземной трубой с канализационным колодцем. При переполнении последнего иногда наблюдался обратный ход нечистот и последние поступали в полуразрушенный смотровой водопроводный колодец. При этом вследствие неисправности эжектора фекальные воды попадали в водопроводную сеть (рис. 31).
Загрязнение кишечными патогенными микробами мелких водоисточников (каптированные родники, колодцы, колонки), которыми пользуется большое количество людей из соседних домов и улиц, приводит к возникновению ограниченных водных вспышек с небольшим числом заболеваний. Поэтому такие вспышки зачастую неправильно относят к контактно-бытовым вспышкам. Распознаванию водных эпидемии такого типа помогает внесезонное их появление, относительная кратковременность подъема заболеваний (1—2 месяца) и ограниченность охваченных заболеваниями територий.
Возможны, наконец, групповые заболевания дизентерией при пользовании зараженной водой из мелких искусственных водохранилищ, например бочек. Таким путем за 8 дней в одном случае заразилось и заболело дизентерией 22% населения общежития (Н. И. Волович, 1956).
Открытые большие водоемы редко становятся причиной водных вспышек. Однако описаны водные эпидемии брюшного тифа и дизентерии в результате фекального заражения небольших речек. Заболевания носили все характерные черты водных эпидемий.
Особый вид водных эпидемий связан с кяризным водоснабжением в некоторых населенных пунктах среднеазиатских и закавказских республик и в Иране. Кяризы представляют сеть водосборных галерей, вырытых на склонах гор в водоносных слоях и имеющих наклон в направлении населенного-пункта, который они снабжают. Для очистки галерей имеются вертикальные колодцы, выходящие на поверхность. В период весенних
дождей кяризы, если они содержатся плохо, обильно загрязняются атмосферными водами, смывающими нечистоты с поверхности почвы и проникающими через вертикальные колодцы. В связи с этим в начале лета в населенных пунктах, имеющих кяризное водоснабжение, иногда возникают вспышки брюшного тифа (Г. Я. Змеев, 1948).
Особую группу представляют эпидемии кишечных заболеваний (брюшной тиф и др.) на кораблях при пользовании зараженной забортной водой для питья и умывания во время стоянки на морских (редко) или речных (чаще) рейдах, загрязненных стоками городской канализации. Характер этих эпидемий повторяет признаки, присущие эпидемиям из открытых водоемов. Водные вспышки кишечных заболеваний могут возникнуть в результате купания или производства работ в зараженных водоемах (И. Б. Отараев и Д. М. Есиева, 1958). Такие же вспышки лептоспирозного характера были описаны А. А. Варфоломеевой (1957). ,
При водных вспышках туляремии заболевания всегда концентрируются вокруг инфицированных водоемов «(С. И. Карпов, 1955) и характеризуются преобладанием ангинозо-бубонных форм.
Водные эпидемии туляремии могут быть связаны с водопользованием из колодцев и из открытых водоемов. Вспышки, связанные с шахтными колодцами, развиваются бурно, в течение нескольких дней заболевает до 50% населения, пользующегося водой зараженного колодца, причем поражаются все возрасты, кроме грудных детей. Попадание больных грызунов в срубовые колодцы (иногда в большом количестве) обусловливает высокую концентрацию возбудителя в питьевой воде.
Вспышка такого типа в одном из совхозов поразила 83 человека (43% жителей совхоза) в течение 7 дней. Для колодезных вспышек характерно, что после ремонта и хлорирования колодца заболевания прекращаются.
Пищевые эпидемии. Пищевые эпидемии по характеру развития могут быть достаточно разнообразными. Они возникают в результате использования всеми пострадавшими пищевого продукта, обсемененного патогенными микробами. Пищевые эпидемии наиболее часты при кишечных антропонозах и зоонозах (брюшной тиф, пищевые токсикоинфекции и др.). Они могут иметь место и при других заболеваниях (туляремия, сибирская язва и др.).
Наибольшее практическое значение в настоящее время имеют эпидемии пищевых токсикоинфекций. В возникновении таких эпидемии основную роль играют продукты, являющиеся благоприятной средой для развития патогенных микробов (молоко, мясо, яйца, готовые мясные, рыбные и другие блюда, обсемененные возбудителями пищевых токсикоинфекций и не подвергшиеся достаточной кулинарной обработке). Возбудителями пищевых токсикоинфекций и интоксикаций являются салмонеллы, стафилококки, условно патогенные микробы, токсические штаммы Сl. реrfringens и бациллы ботулизма.
Характерной чертой пищевых токсикоинфекций является взрывообразное начало на фоне полного благополучия. Подъем и падение заболеваемости происходят в течение 1—2 дней, в результате чего кривая заболеваемости имеет характерный вид. Новых заболеваний не наступает, поскольку зараженный продукт (готовое блюдо) в короткое время полностью реализуется, а контактных заражений, как правило, не наблюдается и «эпидемический хвост» отсутствует.
Инкубационный период при пищевых токсикоинфекциях колеблется от 4 до 24 и редко48 часов, поскольку речь идет не об истинной инкубации, а о реализации патогенетического механизма острого токсикоза в результате массового разрушения проникающих из кишечника возбудителей. При ботулизме и стафилококковых интоксикациях токсин образуется на самом продукте и инкубация может быть еще короче.
Токсикоинфекции поражают людей, получающих питание из одного источника. В связи с этим наиболее массовые вспышки отмечаются только среди организованных коллективов. Число пораженных пропорционально количеству питавшихся и может достигать десятков и сотен случаев.
Почти одновременное начало массовых заболеваний создает исключительные трудности полноценного медицинского обеспечения пострадавших.
Пищевые токсикоинфекции чаще возникают в летнее время, особенно в июле и августе, но могут встречаться на протяжении всего года (рис. 32). Теплая погода создает благоприятные дополнительные условия для размножения патогенных микробов на продуктах.
При многосменном питании процент пораженных среди питающихся во вторую очередь и особенно третью и т. д. смену выше, чем в первой, так как происходит накопление патогенных микробов на продукте и увеличение дозы микробов, попадающих с пищей.
Процент охвата заболеваниями лиц, получавших зараженную пищу, достигает 60. Этот показатель во много раз выше, чем при водных эпидемиях, за счет большей концентрации возбудителя.
Несколько другой характер имеют пищевые эпидемии брюшного тифа, дизентерии, холеры, скарлатины и т. д. Кривая эпидемии принимает более растянутый характер, так как вследствие наличия инкубационного периода причина вспышки распознается после того, как зараженный продукт
употреблялся в пищу иногда длительное время. Эпидемия уменьшается после устранения причины, но может наблюдаться «эпидемический хвост» контактных заражений.
Эпидемия дизентерии Зонне в Тенесси (США), по-видимому, молочного происхождения охватила 639 из 1309 учащихся (48,8%). Инкубационный период продолжался от 10 часов до 8 дней [Тукер с соавторами (Tucker и др., 1954)]. Молоко может служить фактором заражения бруцеллезом, ящуром, двухволновым энцефалитом и другими заболеваниями. Заболевания брюшным тифом среди населения за счет покупки молока у невыявленного бактериовыделителя описаны В. А. Лестевым (1956). За 4 года бактериовыделитель явился источником 20 заболеваний брюшным тифом.
Пищевые вспышки при других заболеваниях не достигают больших размеров и мало характерны. Описаны пищевые эпидемии туляремии среди охотников на зайцев [И. Р. Дробинский, 1951; Розовски (Rosowski, 1956)1. Возможны вспышки чумы при разделке мяса чумных верблюдов и вспышки сибирской язвы при обработке мяса прирезанных сибиреязвенных коров. Во всех этих случаях эпидемии ограничены узким кругом лиц, принимавших участие в разделке туш.
Эпидемии смешанного характера. По мере развития пищевой промышленности и промышленности по обработке сырья животного происхождения все больше обращают на себя внимание эпидемии производственного характера с участием различных путей передачи инфекции, лихорадки Ку, бруцеллеза, туляремии, орнитозов и др. Характерным для таких вспышек является избирательная поражаемость рабочих, занятых обработкой зараженного сырья, и приуроченность заболеваний к периоду обработки такого сырья. Заболевания могут затягиваться на несколько месяцев и прекратиться после изъятия или полной переработки зараженных продуктов. Механизм заражения (аспирационный, пищевой, контактный, комбинированный и т. д.) может быть различным в зависимости от характера технологического процесса. Точно установить, какие механизмы заражения являются главными при этих эпидемиях, не всегда удается.
Подобные эпидемии бруцеллеза могут возникать среди ветеринарных работников, обслуживающих больных бруцеллезом животных, или работников мясокомбинатов, занятых переработкой мяса от больных бруцеллезом животных.
Характерны в этом отношении производственные вспышки туляремии среди рабочих на сахарных заводах, связанных с обработкой зараженной свеклы. Такие вспышки продолжались в течение 1—2 Месяцев (А. П. Левченко, 1955; Ю. А. Мясников, 1955). По-впдимому, основным путем заражения туляремией на сахарных заводах является аспирационный, связанный с вдыханием мелких капелек зараженной воды. Из воды, многократно используемой для мойки свеклы, удавалось выделять туляремийные микробы (М. Ф. Шмутер, 1959). Такая же вспышка была описана на мясокомбинате, где перерабатывали мясо зараженных овец (С. М. Смирнов, 1956).
Описана производственная вспышка орнитоза среди работниц птицефермы, где забивали больных уток (И. И. Терских, 1954). При этом заболевали только те работники, которые проводили убой и ощипывание уток.
Трансмиссивные эпидемии. Особенностью этих эпидемий является их тесная зависимость от биологических свойств переносчика E. Н. Павловский, 1948). В главах XIV, XV, XVI настоящего тома эти свойства в достаточной мере освещены. Для таких эпидемий характерна территориальная ограниченность распространения ареалом обитания облигатного переносчика, что выражено иногда очень наглядно. Так, заболеваемость японским энцефалитом точно совпадает с областью распространения комаров-переносчиков Culex tritaeniorhynchus и др. (К. П. Чагин, 1946). В ряде областей и республик Советского Союза, где обнаруживаются клещи Omithodorus, постоянно регистрируются заболевания клещевым возвратным тифом. Однако полного совпадения ареалов обычно не бывает. Обычно ареал переносчика шире, чем область распространяемой им болезни. Известно, что желтая лихорадка не встречается в Европе и Азии, несмотря на наличие переносчика Aedes aegypti. Большая часть трансмиссивных заболеваний относится к природно-очаговым инфекциям, причем членистоногие переносчики играют существенную роль в поддержании природных очагов. На территории природного очага заболевания приурочены в ряде случаев только к отдельным часто ограниченным площадям, за счет тесной привязанности переносчиков к определенным биотопам. Такое мозаичное рас- постранение характерно, например, для клещевого энцефалита. Заболевания клещевым спирохетозом в Средней Азии приурочены иногда к определенным кварталам и даже отдельным домам населенного пункта.
У летающих кровососущих переносчиков тоже существует приуроченность к биотопам. Однако в данном случае возможна активная и пассивная миграция, что и приводит к появлению заболеваний за пределами очага.
Установлены факты миграции различных комаров и мошек на многие километры. Еще большее значение имеют в распространении комаров сильные ветры.
При вспышке туляремии трансмиссивного происхождения в Грозненской области заболевания возникали далеко за пределами очага за счет заноса ветром зараженных комаров (В. Г. Пилипенко. 1959). Подобная же вспышка туляремии возникла в 1957—1958 гг. среди населения Астрахани в 40—50 км от очага. Подавляющее число заболевании наблюдалось в период ветров, которыми комары могли заноситься с территории, охваченной туляремнйной эпизоотией (Н. А. Гусева, Л. И. Фитонова, 1962).
В природных антропонозных очагах (желтая лихорадка, клещевой возвратный тиф, паппатачи и др.) заболевают жители в населенных пунктах, где имеются подобные очаги.
Эпидемии могут быть полностью прекращены при ликвидации переносчиков на определенной территории. Наиболее ярким примером этого является ликвидация малярии в СССР.
Для некоторых трансмиссивных инфекций (денге) не исключена возможность занесения из зарубежных стран в пределы СССР и распространения болезни в районах, где имеется переносчик Аёdes аеgypti.
Одной из наиболее характерных черт для таких эпидемий является их сезонность, связанная с биологической активностью переносчика (рис. 33) (А. В. Гуцевич, 1951, и многие другие). Трансмиссивные эпидемии особенно распространяются в годы, способствующие массовому выплоду переносчиков и животных — резервуаров инфекции.
Несомненно, на характер трансмиссивных эпидемий оказывают серьезное влияние биологические и экологические особенности переносчика. Для клещевого энцефалита Дальнего Востока характерно, например, что заболевания поражают только лиц, находящихся вне населенного пункта, вступающих на территорию очага в тайге. Это обусловливает определенный возрастной и профессиональный состав больных. При японском комарином энцефалите возможно заражение в самих населенных пунктах. В последнем случае все жители в равной степени подвергаются этой опасности.
На степень развития трансмиссивных эпидемий влияет индекс зараженности переносчиков, массивность резервуаров возбудителей в природе и уровень проводимых противоэпидемических мероприятии.
Сезонность эпидемий. Большинству эпидемических заболеваний свойственна сезонная периодичность. Она выражается в неравномерном распределении суммы годовой заболеваемости по месяцам года и концентрацией значительной части годовой заболеваемости на сравнительно небольшом отрезке времени. В остальные месяцы года заболеваемость может быть невысокой или вообще отсутствовать.
Существует несколько определений сезонности. Л. В. Громашевский (1947) определяет сезонный подъем по отрезку кривой заболеваемости, охватывающей минимальное и максимальное среднемесячное количество заболеваний. Другие отечественные авторы понимают сезонность как отношение суммы заболеваний за год к сумме заболеваний за период сезонного подъема. Иногда сезонность заболеваний определяют по индексу сезонности, понимая под этим отношение максимальной заболеваемости в один из месяцев года к числу заболеваний в месяц наименьшей заболеваемости. Отдельные исследователи определяют сезонность как максимальную заболеваемость в один из месяцев и, наконец, ряд авторов для определения сезонности использует сопоставление показателей заболеваемости и «среднемесячные показатели за год» (С. X. Токарь, 1955).
Все эти приемы изучения сезонности страдают существенными недостатками. Во всех этих случаях остается в ст
Контактно-бытовые эпидемии. Этот тип эпидемий является одним из наиболее распространенных при многих группах заболеваний, но чаще всего он встречается при кишечных (дизентерия и др.) заболеваниях. При оценке этих эпидемий Следует учитывать длительные споры, которые имели место по поводу воможности контактных заражений.
Длительное время существовало мнение, что многие эпидемические заболевания могут передаваться непосредственно от больных людей здоровым. Но как оказалось в последующем, только некоторые заболевания (венерические) распространяются прямым контактом от больных к здоровым. В редких случаях такой путь может иметь место при тесном контакте людей, обслуживающих больных или обрабатывающих сырье от больных животных.
В большинстве случаев при эпидемических заболеваних передача заразного начала от больных здоровым лицам происходит не путем прямого коннтакта, а через различные объекты внешней среды, зараженные выделениями больных. Поскольку такими объектами чаще являются предметы бытовой обстановки, подобные эпидемии было предложено называть контактно-бытовыми (Л. В. Громашевский, 1941—1949). Подобное название является вполне оправданным. Наиболее характерными чертами таких эпидемий является медленное и прогрессивно-увеличивающееся нарастание одноименных заболеваний в коллективе или населенном пункте (см. рис. 24).
Из данных, представленных на рис. 24, видно, что такие эпидемии могут продолжаться длительное время и быть достаточно интенсивными. В литературе приведены данные о дрезденской эпидемии брюшного тифа в 1945 г., расцениваемой как контактно-бытовой и давшей 1380 случаев заболеваний.
Этот тип эпидемий приобретает особенно большое значение в условиях плотного размещения люден (М. Д. Сыромятникова, 1953) и недостаточности санитарно-гигиенических навыков [Харди и Уатт (Hardy и Watt, 1948)1. Контактно-бытовые эпидемии кишечных заболеваний нередко протекают с наличием трудно обнаруживаемых стертых форм (например, энтероколиты при эпидемии дизентерии), что значительно затрудняет установ-
Рис. 24. Тип контактно-бытовой эпидемии. Контактно-бытовая эпидемия брюшного тифа в Харькове в 1928 г. (по Г. Ф. Вогралику). |
ление эпидемических связей между отдельными заболеваниями. Это необходимо учитывать при определении характера контактно-бытовых заболеваний.
Воздушно-капельные и воздушно-пылевые эпидемии. Такие эпидемии присущи прежде всего группе воздушно-капельных (дыхательных путей) заболеваний. Вместе с тем заболевания других групп могут также изредка распространяться этим путем. В этих случаях значительно затрудняется выяснение истинного характера заболеваний.
Рассеиванию возбудителей воздушно-капельным путем способствует то обстоятельство, что при большинстве воздушно-капельных заболеваний отмечается воспаление слизистой дыхательных путей. Это приводит к появлению кашля и насморка у больных с выделением в окружающую среду капелек слизи, содержащих возбудителей, и к массивному обсеменению окружающей среды.
Наибольшее количество микробов (от 4500 до 15 000) выделяется при чиханье [Дэгид , 1946)]. При кашлевом толчке образуется большое количество капелек, содержащих бактерий. Во много раз меньше возникает капелек при разговоре. При чиханье разбрызгивается преимущественно слюна из передней части полости рта, отделяемое слизистой щек и губ и только небольшое число капелек образуется в полости носа. При кашле распыляется отделяемое глотки, отчасти секрет полости носа.
Несмотря на относительно небольшую стойкость возбудителей большинства воздушно-капельных заболеваний (грипп, корь), они имеют возможность сохраняться определенное время в воздухе. Дальность рассеивания и судьба образовавшихся капелек зависят от их величины. Наиболее крупные капли (100—2000 р) разлетают за счет полученной кинетической энергии на 2—3 м, но быстро оседают. Капли среднего и мелкого размера разлетаются на расстояние до 1 м и оседают медленнее. Наиболее мелкие частицы бактериального аэрозоля часами находятся во взвешенном состоянии за счет имеющихся постоянно в помещениях токов воздуха (табл. 6).
| Таблица 6
Скорость оседания частиц аэрозоля  |
Бактериальный аэрозоль в капельной фазе обладает наиболее высокой биологической активностью, поэтому наибольшая возможность зараже- жения возникает при нахождении в непосредственной близости от больного человека.
Массивное обсеменение окружающей воздушной среды при воздушнокапельных заболеваниях приводит к тому, что передача осуществляется очень быстро. Скорость распространения заболевания увеличивается еще за счет короткого инкубационного периода при некоторых из них (грипп) и большой восприимчивости людей, не имеющих соответствующего иммунитета.
Капельно-воздушные инфекции по быстроте распространения можно разделить на две группы. К первой группе относятся такие инфекции, как корь и грипп, в течение короткого времени охватывающие всех восприимчивых членов коллектива, к другой — коклюш, эпидемический паротит, распространяющиеся более медленно. При возникновении эпидемии кори и коклюша в одном и том же коллективе эта разница выглядит очень демонстративно (рис. 25).
Из 21 восприимчивого ребенка в одной из групп детских яслей заболело корью 20, причем 19 детей заразились почти одновременно от первого случая. Растянутость всей вспышки на 27 дней объясняется за счет удлинения инкубационного периода при случаях митигированной кори. Вспышка паротита поразила 18 из 20 восприимчивых детей, но растянулась почти на 2 месяца, при этом каждый больной заражал не более 1—2 здоровых детей.
Различия в скорости распространения этих групп инфекций можно объяснить особенностями образования и рассеивания больными бактериальных аэрозолей. При коре и гриппе во время кашля и чихания слизистый жидкий секрет достигает высокой степени дисперсности и длительно удерживается в воздухе. При коклюше выделяется вязкий секрет, капли при этом образуются крупные, быстро оседающие (Т. Ю. Каспарова, 1957).
Значение величины частиц аэрозоля для реализации механизма воздушнокапельного заражения установлено экспериментально (рис. 26). Частицы диаметром 10 р а выше почти целиком задерживаются в верхних дыхательных путях и в легкие не про- -икают, частицы диаметром 5 и задерживаются в 80%. При диаметре частиц 1—2 р адержки их в верхних дыхательных путях практически не происходит и они проникают в легкие. Степень удержания вдыхаемых частиц аэрозоля в легочных дольках :азиснт от ряда причин. Наиболее удерживаются частицы диаметром 1—2 р за счет -завитационного оседания. Частицы менее 1—2 р оседают в легких в меньшей сте- -ени по мере замедления процесса гравитационного оседания. Частицы диаметром . 25—0,5 р мало задерживаются в дыхательных путях, поскольку при такой величине частиц силы преципитации, обусловленные тяжестью и диффузией, имеют минимальное значение. Наконец, для частиц диаметром менее 0,2 р вероятность оседания сно-
|
Приведенные данные соответствуют результатам экспериментальных заражений животных. Показано, что с уменьшением величины частицы
 аэрозоля значение «D50 и Ю59 для ряда патогенных микробов (В. anthracis, В. tularense, С. burneti и др.) снижается. При диаметре частиц аэрозоля туляремнйного микроба 1 р aDjo Для обезьян резус составляет 17 клеток, а при диаметре 7 и 22 р соответственно 240 и 3000 клеток 1Гудлоу, Леонард (Goodlow, Leonard, 1961)1.
аэрозоля значение «D50 и Ю59 для ряда патогенных микробов (В. anthracis, В. tularense, С. burneti и др.) снижается. При диаметре частиц аэрозоля туляремнйного микроба 1 р aDjo Для обезьян резус составляет 17 клеток, а при диаметре 7 и 22 р соответственно 240 и 3000 клеток 1Гудлоу, Леонард (Goodlow, Leonard, 1961)1.
Заболевания, распространяющиеся воздушно-капельным путем, характеризуются весьма быстрым подъемом и таким же быстрым снижением (рис. 27). Движение заболеваний настолько характерно, что оно позволяет безошибочно определить тип эпидемии. Скорость распространения воздушно-капельных заболеваний тем больше, чем выше плотность населения в населенных пунктах и плотность размещения людей в жилых и производственных помещениях. Быстрота распространения
эпидемий между населенными пунктами и странами соответствует скорости современных средств сообщения. При пандемии гриппа 1957 г. заболевания распространились по всему миру в течение 6—7 месяцев (О. В. Ба- роян, 1962).
Быстрое снижение заболеваний при воздушно-капельных эпидемиях связывают с исчерпанием восприимчивых лиц в коллективах, где появились такие заболевания. Так, при заносе гриппа или кори в изолированные местности, например на острова, где давно их не было, наблюдается быстрый охват заболеваниями поголовно всего населения и такое же быстрое окончание заболеваний. Возникающая в результате перенесенных заболеваний имун- ная прослойка не только приводит к угасанию эпидемии, но и делает невозможным ее повторение в ближайшее время.
Воздушно-пылевые эпидемии возникают при вдыхании инфицированной пыли или высохших капель бактериального аэрозоля.
Крупные капли бактериального аэрозоля, образовавшиеся при чихании и кашле, оседают, смешиваясь с пылью. Мелкие капли бактериального аэрозоля высыхают, еще находясь в воздухе, и переходят в капельно-ядерную фазу [Уэллс (Wellsi, 1934)|, иначе в фазу высохших бактериальных капель. Они также постепенно осаждаются и соединяются с пылью. Высохшие остатки капель могут вновь поступать в воздух в виде бактериальной пыли (ресуспензия), например при уборке помещения. Схема образования капельной и пылевой фазы представлена на рис. 28.
Воздушно-пылевой механизм заражения (капельно-ядерной фазой) может иметь место при болезнях с воздушно-капельным путем передачи, в тех случаях, когда возбудители обладают известной устойчивостью к высыханию действию солнечных лучей (туберкулез, возможно дифтерия).
Пылевая фаза представляет меньшую опасность, чем капельная, поскольку концентрация микробов в высохших каплях меньше, чем в момент выделения. Вместе с тем в пылевой фазе микробы могут переноситься в соседние помещения, а на открытом воздухе на расстояние в десятки и сотни километров [Перкинс (Perkins, 1961)1. Воздушно-пылевым путем могут распространяться возбудители некоторых других инфекций, обладающие высокой устойчивостью к высыханию, например зоонозных.
По этому типу распространяются, например, обмолотные вспышки туляремии.
Обмолотные вспышки возникают внезапно при запоздалом обмолоте зерновых культур, остановленных в скирдах до зимы, и так же быстро прекращаются после окончания работ. Массовое заражение людей происходит при вдыхании воздуха, наполненного пылью; загрязненной высохшими фекалиями и частицами высохших раздробленных трупов грызунов. В одной из вспышек из 31 человека, участвовавшего в обмолоте, заболело 16. Все они были из одного колхоза и из одной бригады и принимали участие в обмолоте одной и той же зараженной скирды и заболели почти одновременно. У 15 из них туляремия протекала с преимущественным поражением легких (Г. П. Углова I960).
При определенных условиях воздушно-пылевой путь передачи может стать исключительно опасным, о чем свидетельствует ряд лабораторных и производственных вспышек.
Лабораторная вспышка геморрагической лихорадки, описанная С. М. Кулагиным (1962), имела несомненно воздушно-пылевой характер. Источником инфекции послужили больные грызуны, содержавшиеся в одной из комнат большого отдела института. Из 113 заболевших только 5 имели непосредственный контакт с больными животными. Преобладающее большинство заболевших даже не входило в комнаты, где были грызуны. Характерно, что контактных заражений при этой вспышке не было. Анализ вспышки показал, что вирус геморрагической лихорадки при высыхании не погибает, сохраняет высокую инфекциозность и может распространяться пылевым путем.
Почвенные эпидемии. Пылевые эпидемии близко примыкают к заболеваниям, которые непосредственно связаны с почвой. Правда, этот
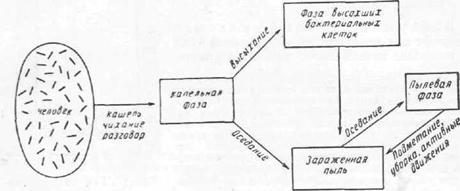
Рис. 28. Схема образования капельной и пылевой фазы (по И. И. Елкину на основании данных В. В. Владовца). |
путь получил наименее полное освещение в литературе. Как известно, загрязнение почвы, в том числе и патогенными микробами, происходит весьма интенсивно. Хотя в почве имеются многочисленные микробы — антагонисты патогенных возбудителей, тем не менее последние могут сохраняться в почве в различных условиях длительное время (особенно при низких температурах). Однако заражение людей от почвы происходит относительно редко. Наибольшее значение имеет почва как фактор распространения возбудителей при раневых инфекциях (столбняк, газовая инфекция) у людей и при сибирской язве у животных. Это связано с тем, что споры этих возбудителей могут длительное время сохраняться в почве. Отдельные участки почвы могут быть особенно интенсивно заражены и тогда они становятся постоянными факторами заражения (проклятые поля во Франции в отношении сибирской язвы).
Что касается других эпидемических заболеваний, то при них рать почвы более ограничена.
Допте (Dopteг) привел случай заражения кавалеристов брюшным тифом через пыль на высохших полях орошения. Правда, отдельные авторы сомневаются в точности установления причины заражения людей в этом случае. Они считают, что заражение могло произойти в результате использования для питья зараженной воды.
Независимо от этих споров следует считать, что почва должна всегда учитываться как важный фактор при установлении типа отдельных эпидемий.
Водные эпидемии. Водные эпидемии наиболее часто встречаются при антропонозных кишечных инфекциях (брюшной тиф и др.). Вместе с тем через воду как фактор передачи могут распространяться возбудители многих других заразных заболеваний (например, туляремия и т. п.). Различают несколько типов водных эпидемий: а) водопроводные, б) колодезные, в) связанные с водопользованием из открытых водоемов, г) связанные с взятием воды из мелких искусственных загрязненных водохранилищ.
Водопроводные эпидемии в зависимости от механизма заражения воды в свою очередь делятся на: а) возникающие при водопользовании из водопроводов, подающих воду без очистки из благополучных в санитарно-гигиеническом отношении водоемов, например многоводных рек, при случайном (временном) фекальном загрязнении последних, обычно за счет спуска необезвреженных сточных вод выше места забора питьевой воды; б) эпидемии в результате вынужденного пользования водой из водопроводов, предназначенных для технических целей, забирающих воду без очистки из водоемов, систематически загрязняемых сточными водами; в) эпидемии при загрязнении сточными водами хозяйственно-питьевых водопроводов (подземных источников и водосборных систем, головных очистных сооружений, распределительной водопроводной сети, отдельных водоразборных колонок и смотровых колодцев).
Массовое фекальное загрязнение водопровода может произойти при аварии расположенной вблизи канализационной сети и проникновении сточных вод в водопровод. Вода в распределительной сети водопровода может загрязняться при попадании сточных вод в смотровые колодцы, колонки и др. при наличии технических неисправностей, приводящих к нарушению герметичности системы.
Для всех типов водных эпидемий характерен ряд признаков, наиболее полно выраженных при водопроводных эпидемиях. При загрязнении хозяйственно-питьевых водопроводов эпидемии возникают, как правило, взры- вообразно на фоне полного благополучия или обычного уровня заболеваемости данной инфекционной формой. Такой быстрый рост заболеваемости называет на наличие единого источника заражения для всех пострадавших. После прекращения пользования зараженной водой или началом ее обеззараживания эпидемии также стремительно обрываются (рис. 29). Этот тип водных эпидемий называют острыми эпидемиями.
Несмотря на единовременность заражения, подъем заболеваний может растягиваться на несколько дней за счет различной инкубации у зараженных лиц. Вслед за падением основной волны могут возникать последующие - -заболевания за счет контактных заражений, так называемый «эпидемический хвост».
Эпидемия равномерно поражает круг лиц, пользующихся водой из зараженного водоисточника, и не затрагивает людей, хотя и живущих в непосредственной территориальной близости с пораженным населением, но употребляющих воду из другого, незараженного водоисточника или воду, подвергшуюся обеззараживанию.
Размеры водных эпидемий прямо пропорциональны количеству лиц, пользующихся зараженной водой. Заражение водопроводов крупных городов приводит иногда к колоссальным эпидемиям. В Дели (Индия, 1956) в результате заражения городского водопровода возникла вспышка эпидемического гепатита водного происхождения, охватившая 30 000 человек.
При локальном заражении водопроводной сети или отдельных водопроводных колонок количество заболевших невелико и колеблется от десятка до сотни случаев »- М. Минаев, 1957).
В связи с множественностью этиологических факторов при попадании сточных вод в систему водопровода развитие водных эпидемий начинается обычно с большой волны кишечных расстройств (видимо, энтероколитов,
дизентерии и др.), и только позже развиваются заболевания, которым присуща более длительная инкубация, например брюшной тиф. Максимальный подъем волны водной эпидемии гастроэнтеритов отмечается на 2—3-й день, холеры — на 6—Э-н день, брюшного тифа— на 2—3-й неделе после заражения воды и т. д.
Водопроводные эпидемии обычно не поражают детей грудного возраста и мало затрагивают детей в яслях и детских садах, пользующихся, как правило, кипяченой водой.
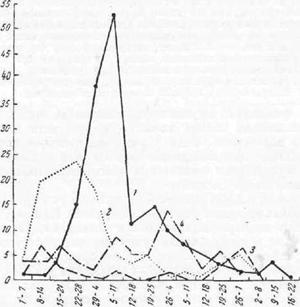
Рис. 29. Тип водной эпидемии. Ход водной эпидемии брюшного тифа в Поречье в 1929 г. Заболеваемость по педелям в абсолютных цифрах. 1 — брюшной тиф; 2 — гастроэнтерит; 3 — «грипп»; 4 — абортивный брюшной тиф (по В. А. Башенину). |
Некоторые авторы указывают, что клиника заболеваний при водных вспышках дизентерии характеризуется более легким и атипичным течением и большим количеством случаев носительства без клинических проявлений. Число таких носителей может превышать число больных дизентерией в Зх/г—5 раз (Н. И. Волович, 1956). Однако другие водные вспышки дизентерии, наоборот, характеризовались большим числом бурных и тяжело протекавших форм. По-видимому, различия в клинических проявлениях могут зависеть от ряда причин, в том числе от массивности заражения воды и типа возбудителя.
Если причина фекального загрязнения водопровода длительное время не устраняется, могут возникать хронические водные эпидемии. Затяжные эпидемии с периодическими подъемами заболеваемости характерны для водопользования из технических водопроводов, подающих воду без очистки из водоемов, неблагополучных в санитарно-гигиеническом отношении. Примером является описанная Л. В. Громашевским (1941) водная эпидемия брюшного тифа в городе Н. в Сибири (рис. 30).
При заражении водопроводов местного значения водные эпидемии сохраняют все свои характерные черты, но и они меньше по масштабам.
Характерным примером может служить описанная Э. Б. Гурвичем (1959) вспышка брюшного тифа, охватившая за 20 дней 15 человек, связанная с употреблением воды из водоразборной колонки. Сток водоразборной колонки был соединен подземной трубой с канализационным колодцем. При переполнении последнего иногда наблюдался обратный ход нечистот и последние поступали в полуразрушенный смотровой водопроводный колодец. При этом вследствие неисправности эжектора фекальные воды попадали в водопроводную сеть (рис. 31).
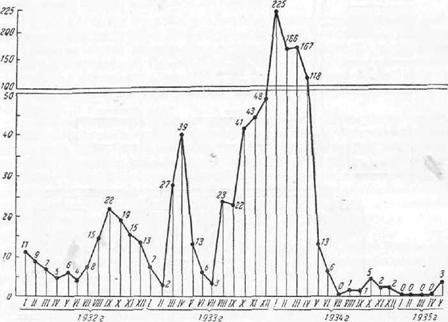
Знс. 30. Тип хронической водной эпидемии. Кривая заболеваемости в Н. за 1932— . >35 гг. Помесячная заболеваемость в абсолютных цифрах (по Л. В. Громашевскому). |
Загрязнение кишечными патогенными микробами мелких водоисточников (каптированные родники, колодцы, колонки), которыми пользуется большое количество людей из соседних домов и улиц, приводит к возникновению ограниченных водных вспышек с небольшим числом заболеваний. Поэтому такие вспышки зачастую неправильно относят к контактно-бытовым вспышкам. Распознаванию водных эпидемии такого типа помогает внесезонное их появление, относительная кратковременность подъема заболеваний (1—2 месяца) и ограниченность охваченных заболеваниями територий.
Возможны, наконец, групповые заболевания дизентерией при пользовании зараженной водой из мелких искусственных водохранилищ, например бочек. Таким путем за 8 дней в одном случае заразилось и заболело дизентерией 22% населения общежития (Н. И. Волович, 1956).
Открытые большие водоемы редко становятся причиной водных вспышек. Однако описаны водные эпидемии брюшного тифа и дизентерии в результате фекального заражения небольших речек. Заболевания носили все характерные черты водных эпидемий.
Особый вид водных эпидемий связан с кяризным водоснабжением в некоторых населенных пунктах среднеазиатских и закавказских республик и в Иране. Кяризы представляют сеть водосборных галерей, вырытых на склонах гор в водоносных слоях и имеющих наклон в направлении населенного-пункта, который они снабжают. Для очистки галерей имеются вертикальные колодцы, выходящие на поверхность. В период весенних
 |
дождей кяризы, если они содержатся плохо, обильно загрязняются атмосферными водами, смывающими нечистоты с поверхности почвы и проникающими через вертикальные колодцы. В связи с этим в начале лета в населенных пунктах, имеющих кяризное водоснабжение, иногда возникают вспышки брюшного тифа (Г. Я. Змеев, 1948).
Особую группу представляют эпидемии кишечных заболеваний (брюшной тиф и др.) на кораблях при пользовании зараженной забортной водой для питья и умывания во время стоянки на морских (редко) или речных (чаще) рейдах, загрязненных стоками городской канализации. Характер этих эпидемий повторяет признаки, присущие эпидемиям из открытых водоемов. Водные вспышки кишечных заболеваний могут возникнуть в результате купания или производства работ в зараженных водоемах (И. Б. Отараев и Д. М. Есиева, 1958). Такие же вспышки лептоспирозного характера были описаны А. А. Варфоломеевой (1957). ,
При водных вспышках туляремии заболевания всегда концентрируются вокруг инфицированных водоемов «(С. И. Карпов, 1955) и характеризуются преобладанием ангинозо-бубонных форм.
Водные эпидемии туляремии могут быть связаны с водопользованием из колодцев и из открытых водоемов. Вспышки, связанные с шахтными колодцами, развиваются бурно, в течение нескольких дней заболевает до 50% населения, пользующегося водой зараженного колодца, причем поражаются все возрасты, кроме грудных детей. Попадание больных грызунов в срубовые колодцы (иногда в большом количестве) обусловливает высокую концентрацию возбудителя в питьевой воде.
Вспышка такого типа в одном из совхозов поразила 83 человека (43% жителей совхоза) в течение 7 дней. Для колодезных вспышек характерно, что после ремонта и хлорирования колодца заболевания прекращаются.
Пищевые эпидемии. Пищевые эпидемии по характеру развития могут быть достаточно разнообразными. Они возникают в результате использования всеми пострадавшими пищевого продукта, обсемененного патогенными микробами. Пищевые эпидемии наиболее часты при кишечных антропонозах и зоонозах (брюшной тиф, пищевые токсикоинфекции и др.). Они могут иметь место и при других заболеваниях (туляремия, сибирская язва и др.).
Наибольшее практическое значение в настоящее время имеют эпидемии пищевых токсикоинфекций. В возникновении таких эпидемии основную роль играют продукты, являющиеся благоприятной средой для развития патогенных микробов (молоко, мясо, яйца, готовые мясные, рыбные и другие блюда, обсемененные возбудителями пищевых токсикоинфекций и не подвергшиеся достаточной кулинарной обработке). Возбудителями пищевых токсикоинфекций и интоксикаций являются салмонеллы, стафилококки, условно патогенные микробы, токсические штаммы Сl. реrfringens и бациллы ботулизма.
Характерной чертой пищевых токсикоинфекций является взрывообразное начало на фоне полного благополучия. Подъем и падение заболеваемости происходят в течение 1—2 дней, в результате чего кривая заболеваемости имеет характерный вид. Новых заболеваний не наступает, поскольку зараженный продукт (готовое блюдо) в короткое время полностью реализуется, а контактных заражений, как правило, не наблюдается и «эпидемический хвост» отсутствует.
Инкубационный период при пищевых токсикоинфекциях колеблется от 4 до 24 и редко48 часов, поскольку речь идет не об истинной инкубации, а о реализации патогенетического механизма острого токсикоза в результате массового разрушения проникающих из кишечника возбудителей. При ботулизме и стафилококковых интоксикациях токсин образуется на самом продукте и инкубация может быть еще короче.
Токсикоинфекции поражают людей, получающих питание из одного источника. В связи с этим наиболее массовые вспышки отмечаются только среди организованных коллективов. Число пораженных пропорционально количеству питавшихся и может достигать десятков и сотен случаев.
Почти одновременное начало массовых заболеваний создает исключительные трудности полноценного медицинского обеспечения пострадавших.
Пищевые токсикоинфекции чаще возникают в летнее время, особенно в июле и августе, но могут встречаться на протяжении всего года (рис. 32). Теплая погода создает благоприятные дополнительные условия для размножения патогенных микробов на продуктах.
При многосменном питании процент пораженных среди питающихся во вторую очередь и особенно третью и т. д. смену выше, чем в первой, так как происходит накопление патогенных микробов на продукте и увеличение дозы микробов, попадающих с пищей.
Процент охвата заболеваниями лиц, получавших зараженную пищу, достигает 60. Этот показатель во много раз выше, чем при водных эпидемиях, за счет большей концентрации возбудителя.
Несколько другой характер имеют пищевые эпидемии брюшного тифа, дизентерии, холеры, скарлатины и т. д. Кривая эпидемии принимает более растянутый характер, так как вследствие наличия инкубационного периода причина вспышки распознается после того, как зараженный продукт
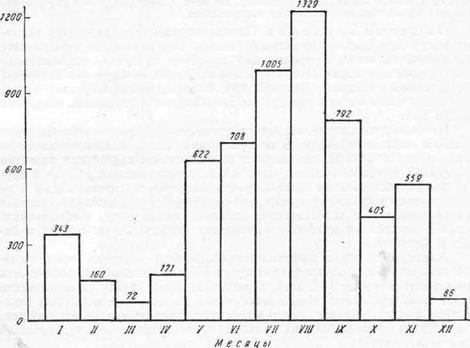
Рис. 32. Сезонность пищевых токсикоинфекцнй. Помесячное распределение мясных токсикоинфекций {по Р. Мейеру). |
употреблялся в пищу иногда длительное время. Эпидемия уменьшается после устранения причины, но может наблюдаться «эпидемический хвост» контактных заражений.
Эпидемия дизентерии Зонне в Тенесси (США), по-видимому, молочного происхождения охватила 639 из 1309 учащихся (48,8%). Инкубационный период продолжался от 10 часов до 8 дней [Тукер с соавторами (Tucker и др., 1954)]. Молоко может служить фактором заражения бруцеллезом, ящуром, двухволновым энцефалитом и другими заболеваниями. Заболевания брюшным тифом среди населения за счет покупки молока у невыявленного бактериовыделителя описаны В. А. Лестевым (1956). За 4 года бактериовыделитель явился источником 20 заболеваний брюшным тифом.
Пищевые вспышки при других заболеваниях не достигают больших размеров и мало характерны. Описаны пищевые эпидемии туляремии среди охотников на зайцев [И. Р. Дробинский, 1951; Розовски (Rosowski, 1956)1. Возможны вспышки чумы при разделке мяса чумных верблюдов и вспышки сибирской язвы при обработке мяса прирезанных сибиреязвенных коров. Во всех этих случаях эпидемии ограничены узким кругом лиц, принимавших участие в разделке туш.
Эпидемии смешанного характера. По мере развития пищевой промышленности и промышленности по обработке сырья животного происхождения все больше обращают на себя внимание эпидемии производственного характера с участием различных путей передачи инфекции, лихорадки Ку, бруцеллеза, туляремии, орнитозов и др. Характерным для таких вспышек является избирательная поражаемость рабочих, занятых обработкой зараженного сырья, и приуроченность заболеваний к периоду обработки такого сырья. Заболевания могут затягиваться на несколько месяцев и прекратиться после изъятия или полной переработки зараженных продуктов. Механизм заражения (аспирационный, пищевой, контактный, комбинированный и т. д.) может быть различным в зависимости от характера технологического процесса. Точно установить, какие механизмы заражения являются главными при этих эпидемиях, не всегда удается.
Подобные эпидемии бруцеллеза могут возникать среди ветеринарных работников, обслуживающих больных бруцеллезом животных, или работников мясокомбинатов, занятых переработкой мяса от больных бруцеллезом животных.
Характерны в этом отношении производственные вспышки туляремии среди рабочих на сахарных заводах, связанных с обработкой зараженной свеклы. Такие вспышки продолжались в течение 1—2 Месяцев (А. П. Левченко, 1955; Ю. А. Мясников, 1955). По-впдимому, основным путем заражения туляремией на сахарных заводах является аспирационный, связанный с вдыханием мелких капелек зараженной воды. Из воды, многократно используемой для мойки свеклы, удавалось выделять туляремийные микробы (М. Ф. Шмутер, 1959). Такая же вспышка была описана на мясокомбинате, где перерабатывали мясо зараженных овец (С. М. Смирнов, 1956).
Описана производственная вспышка орнитоза среди работниц птицефермы, где забивали больных уток (И. И. Терских, 1954). При этом заболевали только те работники, которые проводили убой и ощипывание уток.
Трансмиссивные эпидемии. Особенностью этих эпидемий является их тесная зависимость от биологических свойств переносчика E. Н. Павловский, 1948). В главах XIV, XV, XVI настоящего тома эти свойства в достаточной мере освещены. Для таких эпидемий характерна территориальная ограниченность распространения ареалом обитания облигатного переносчика, что выражено иногда очень наглядно. Так, заболеваемость японским энцефалитом точно совпадает с областью распространения комаров-переносчиков Culex tritaeniorhynchus и др. (К. П. Чагин, 1946). В ряде областей и республик Советского Союза, где обнаруживаются клещи Omithodorus, постоянно регистрируются заболевания клещевым возвратным тифом. Однако полного совпадения ареалов обычно не бывает. Обычно ареал переносчика шире, чем область распространяемой им болезни. Известно, что желтая лихорадка не встречается в Европе и Азии, несмотря на наличие переносчика Aedes aegypti. Большая часть трансмиссивных заболеваний относится к природно-очаговым инфекциям, причем членистоногие переносчики играют существенную роль в поддержании природных очагов. На территории природного очага заболевания приурочены в ряде случаев только к отдельным часто ограниченным площадям, за счет тесной привязанности переносчиков к определенным биотопам. Такое мозаичное рас- постранение характерно, например, для клещевого энцефалита. Заболевания клещевым спирохетозом в Средней Азии приурочены иногда к определенным кварталам и даже отдельным домам населенного пункта.
У летающих кровососущих переносчиков тоже существует приуроченность к биотопам. Однако в данном случае возможна активная и пассивная миграция, что и приводит к появлению заболеваний за пределами очага.
Установлены факты миграции различных комаров и мошек на многие километры. Еще большее значение имеют в распространении комаров сильные ветры.
При вспышке туляремии трансмиссивного происхождения в Грозненской области заболевания возникали далеко за пределами очага за счет заноса ветром зараженных комаров (В. Г. Пилипенко. 1959). Подобная же вспышка туляремии возникла в 1957—1958 гг. среди населения Астрахани в 40—50 км от очага. Подавляющее число заболевании наблюдалось в период ветров, которыми комары могли заноситься с территории, охваченной туляремнйной эпизоотией (Н. А. Гусева, Л. И. Фитонова, 1962).
В природных антропонозных очагах (желтая лихорадка, клещевой возвратный тиф, паппатачи и др.) заболевают жители в населенных пунктах, где имеются подобные очаги.
 |
Эпидемии могут быть полностью прекращены при ликвидации переносчиков на определенной территории. Наиболее ярким примером этого является ликвидация малярии в СССР.
Для некоторых трансмиссивных инфекций (денге) не исключена возможность занесения из зарубежных стран в пределы СССР и распространения болезни в районах, где имеется переносчик Аёdes аеgypti.
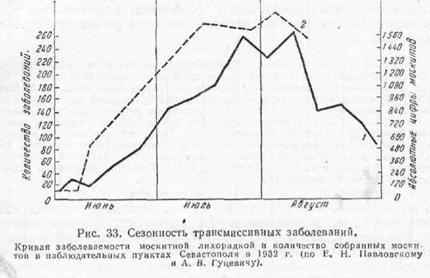
Одной из наиболее характерных черт для таких эпидемий является их сезонность, связанная с биологической активностью переносчика (рис. 33) (А. В. Гуцевич, 1951, и многие другие). Трансмиссивные эпидемии особенно распространяются в годы, способствующие массовому выплоду переносчиков и животных — резервуаров инфекции.
Несомненно, на характер трансмиссивных эпидемий оказывают серьезное влияние биологические и экологические особенности переносчика. Для клещевого энцефалита Дальнего Востока характерно, например, что заболевания поражают только лиц, находящихся вне населенного пункта, вступающих на территорию очага в тайге. Это обусловливает определенный возрастной и профессиональный состав больных. При японском комарином энцефалите возможно заражение в самих населенных пунктах. В последнем случае все жители в равной степени подвергаются этой опасности.
На степень развития трансмиссивных эпидемий влияет индекс зараженности переносчиков, массивность резервуаров возбудителей в природе и уровень проводимых противоэпидемических мероприятии.
Сезонность эпидемий. Большинству эпидемических заболеваний свойственна сезонная периодичность. Она выражается в неравномерном распределении суммы годовой заболеваемости по месяцам года и концентрацией значительной части годовой заболеваемости на сравнительно небольшом отрезке времени. В остальные месяцы года заболеваемость может быть невысокой или вообще отсутствовать.
Существует несколько определений сезонности. Л. В. Громашевский (1947) определяет сезонный подъем по отрезку кривой заболеваемости, охватывающей минимальное и максимальное среднемесячное количество заболеваний. Другие отечественные авторы понимают сезонность как отношение суммы заболеваний за год к сумме заболеваний за период сезонного подъема. Иногда сезонность заболеваний определяют по индексу сезонности, понимая под этим отношение максимальной заболеваемости в один из месяцев года к числу заболеваний в месяц наименьшей заболеваемости. Отдельные исследователи определяют сезонность как максимальную заболеваемость в один из месяцев и, наконец, ряд авторов для определения сезонности использует сопоставление показателей заболеваемости и «среднемесячные показатели за год» (С. X. Токарь, 1955).
Все эти приемы изучения сезонности страдают существенными недостатками. Во всех этих случаях остается в ст
Источник: Коллектив авторов, «ЭПИДЕМИОЛОГИЯ и ПРИНЦИПЫ БОРЬБЫ С ИНФЕКЦИОННЫМИ БОЛЕЗНЯМИ» 1965
А так же в разделе «ГЛАВА VII ТИПЫ ЭПИДЕМИЙ И СЕЗОННОСТЬ ЗАБОЛЕВАНИЙ И. И. Рогозин и Б. Л. Шура-Бура »
- И. И. Шатров и Б. С. Бессмертный. ОПРЕДЕЛЕНИЕ ЭПИДЕМИЧЕСКОГО ПРОЦЕССА
- МЕТОДЫ ИЗУЧЕНИЯ ЭПИДЕМИЧЕСКОГО ПРОЦЕССА
- ПРИМЕНЕНИЕ СТАТИСТИКИ В ЭПИДЕМИОЛОГИИ
- ВЫБОРОЧНЫЙ МЕТОД В ЭПИДЕМИОЛОГИЧЕСКОМ ИССЛЕДОВАНИИ
- ЭПИДЕМИОЛОГИЧЕСКИЙ АНАЛИЗ
- Г Л АВА IV ИСТОЧНИК ИНФЕКЦИИ И. С. Безденежных
- ГЛАВА V МЕХАНИЗМ ПЕРЕДАЧИ ИНФЕКЦИИ Л. В. Громашевский
- ГЛАВА VI ИММУНИТЕТ НАСЕЛЕНИЯ И ЕГО ЭПИДЕМИОЛОГИЧЕСКОЕ ЗНАЧЕНИЕ В. Д. Беляков
- ГЛАВА VIII СОЦИАЛЬНЫЕ УСЛОВИЯ жизни И ГЕОГРАФИЧЕСКАЯ СРЕДА КАК ОСНОВНЫЕ ДВИЖУЩИЕ СИЛЫ ЭПИДЕМИЧЕСКОГО ПРОЦЕССА А. А. Часовников
- СОЦИАЛЬНЫЕ УСЛОВИЯ И ЭПИДЕМИЧЕСКИЙ ПРОЦЕСС
- ГЕОГРАФИЧЕСКАЯ СРЕДА И ЭПИДЕМИЧЕСКИЙ ПРОЦЕСС