КЛИНИЧЕСКОЕ И РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Исследование кистевого сустава, принимая во внимание его небольшие размеры и сложность устройства, многообразие поражений и частую внешнюю схожесть их проявлений, должно быть планомерным и тщательным. Только таким путем возможно избегнуть досадных ошибок, долговременных поисков диагноза.
На основании анамнеза (с учетом пола и возраста) и скрупулезного исследования сустава следует локализовать поражение, установить предварительный диагноз с тем, чтобы уточнить проекции и укладки предстоящей рентгенографии, если это необходимо. Нужно иметь в виду, что не так уж редко может быть сочетание двух и даже трех закрытых повреждений, заболеваний (или их комбинаций), локализующихся на разных уровнях кистевого сустава по глубине и протяженности; иногда расстройства в суставе обусловлены поражениями выше- или нижележащих сегментов руки.
В принципе, совокупность анамнеза, первичных фи; зикальных, инструментальных и рентгенологических исследований дают достаточно позитивных данных для установления правильного диагноза в большинстве случаев повреждений и заболеваний кистевого сустава.
Обследование начинают путем сравнения со здоровой рукой. При осмотре, пальпации, измерениях с определением вида и функции кистевого сустава полезно пользоваться опознавательными точками.
Важнейшими костными ориентирами являются: с бо-
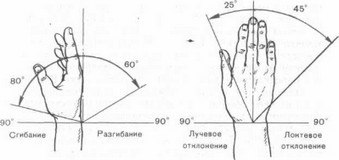
Рис. 15. Принцип обозначения движений в кистевом суставе. Отсчет углов ведут из нейтрального положения кисти, принимаемого не за 180° (как прежде), а за 0°.
ковых сторон — шиловидный отросток лучевой кости, основание I пястной кости и трапеция, шиловидный отросток локтевой кости с трехгранной костью; на тыле — бугорок Листера на дистальном конце лучевой кости, соответствующий проекции сустава между ладьевидной и полулунной костями в нейтральной позиции кисти, го- аловка локтевой кости, а также основания II—V пястных костей, легко прощупываемые при расслабленной кисти и пальцах; на ладони — бугорки ладьевидной кости и трапеции (с лучевого края), гороховидная кость и крючок крючковидной кости (с локтевого края). Ориентирами служат и кожные борозды: тыльная борозда, которая проходит дистальнее бугорка Листера, соединяя верхушки шиловидных отростков лучевой и локтевой кости; с ладонной стороны находятся проксимальная и дистальная борозды запястья, положение которых приблизительно соответствует уровню лучезапястного и запястного суставов. Дистальная борозда проецируется на край удерживателя сгибателей. Нередко имеется дополнительная дистальная борозда, соответствующая проекции бугорка ладьевидной кости и гороховидной кости. Ориентиром является также и анатомическая табакерка, дном которой служит ладьевидная кость.
Амплитуду движений в кистевом суставе — сгибания, разгибания, лучевого и локтевого отклонений — определяют угломером, ведя отсчет от нейтрального нулевого
положения (рис. 15). Ротацию кисти вместе с предплечьем измеряют гониометром от среднего нулевого положения между пронацией и супинацией. Укорочения кистевого сустава определяют сравнением расстояний от головки III пястной кости до бугорка Листера или наружного надмыщелка плеча при нейтральной (или симметричной) установке обеих кистей. Завершают измерения определением силы схвата динамометром Коллина.
Конечно, при острых травматических состояниях можно (и нужно) обойтись без инструментальных измерений, определяя анатомические и функциональные потери лишь визуально — в сравнении с нормой или с возможностями здоровой руки. Точно так же при свежих травмах нежелательны стрессовые пробы для выявления патологической смещаемости основания кисти в тыльно-ладон- ном направлении, ротации кисти в отношении предплечья и других знаков нестабильности. Клинические симптомы и признаки, включая неврологические, будут рассмотрены детально в последующих разделах, посвященных отдельным формам повреждений и заболеваний.
Не умаляя огромного значения рентгеновского метода в диагностике поражений кистевого сустава, надо еще раз указать на важность предварительного клинического обследования. Только тогда можно наиболее правильно интерпретировать как положительные, так « отрицательные данные рентгенографии, только тогда могут быть обозначены необходимые рентгенологические исследования и правильные укладки, увеличивающие вероятность выявления патологии.
К настоящему времени существует большой арсенал рентгенологических методов для исследования кистевого сустава, включающий стандартную рентгенографию, рентгенографию в вертикальных проекциях, рентгенографию с прямым увеличением изображения, флюороскопию с записью телевизионного изображения, кинорентгенографию, томографию, контрастную артрографию, артропневмографию, сцинтиграфию, компьютерную томографию. Разумеется, они не являются равнозначными для повседневных практических нужд.
Самая распространенная «обычная» рентгенография до сих пор имеет непреходящее значение по простоте и доступности, обладая при этом приемлемыми диагностическими (разрешающими) возможностями.
К группе наиболее употребительных горизонтальных проекций относятся прямая (ладонная) и боковая
(локтевая) проекции; а также косые проекции — первая косая (косая ладонная) и вторая косая (косая тыльная), чаще обозначаемые как «полупронация» и «полу- супинация».
Рентгенография в горизонтальной прямой и боковой проекциях дает оптимальный обзор кистевого сустава, служит отправным пунктом для дополнительных исследований, потребность в которых не столь уже велика (не более 15—20 %).
Для получения стандартных и неискаженных изображений требуются соответствующие укладки руки. Больного усаживают боком к столу, плечо отводят на 45— 50°, предплечье сгибают под 90°. В прямой проекции руку пронируют, кисть укладывают параллельно плоскости кассеты путем легкого сгибания пальцев при локтевом отклонении кисти на 10—15°. В боковой проекции кисть устанавливают локтевым краем в вертикальной плоскости (отвесно), чтобы дистальные отделы лучевой и локтевой костей, а также пястные кости накладывались друг на друга при нейтральной позиции кисти. Кистевой сустав располагают на кассете (размером 13Х 18) центрально с тем, чтобы в изображение вошли дистальная четверть предплечья и пястный отдел; трубку удаляют от сустава на 70—90 см; центральный пучок лучей должен проходить перпендикулярно к руке на уровне лучезапястного сустава. Качество и структурность изображения достигаются устранением двигательной (динамической) нерезкости, диафрагмированием пучка лучей, подбором соответствующей экспозиции.
При невозможности пронировать кисть с предплечьем (стойкая супинация при свежем ладонном вывихе головки локтевой кости или иные причины) производят снимок в прямой проекции с тыльной укладкой.
С целью получения дополнительной информации и уточнения характера поражений кистевого сустава производят рентгенографию с горизонтальными укладками в косых проекциях. Таким путем достигается выведение суставов, невидимых или плохо различимых в стандартных прямой и боковой проекциях, уясняются плоскости изломов (переломы ладьевидной кости и др.), про- леживаются темпы консолидации и др. В первой косой проекции четко обозначены головчато-ладьевидно-полулунный сустав, сустав между ладьевидной костью и трапецией; трапеция и трапециевидная кость представлены раздельно. Во второй косой проекции получают
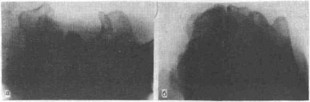
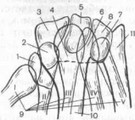
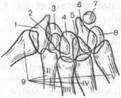 Рис. 16. Вертикально-осевые (аксиальные) проекции кистевого сустава (запястного канала (а) и запястного моста (б)), предназначенные для выявления краевых изменений в костях запястья (рентгенограммы
Рис. 16. Вертикально-осевые (аксиальные) проекции кистевого сустава (запястного канала (а) и запястного моста (б)), предназначенные для выявления краевых изменений в костях запястья (рентгенограммы
и схемы).
1 — трапеция; 2 — трапециевидная кость; 3 — ладьевидная кость; 4 — головчатая кость; 5 — полулунная кость; 6 — крючковидная кость; 7 — гороховидная кость; 8 — трехгранная кость; 9 — пястные кости; 10 — лучевая кость; 11 — локтевая кость.
дополнительное изображение проксимальной части ладьевидной кости, происходит «разъединение» гороховидной и трехгранной костей. Хотя при стандартных косых проекциях угол наклона кисти и предплечья к плоскости кассеты составляет 45°, но нередко полезны снимки с углом наклона в 20—30°, например, для выведения трех- гранно-гороховидного сустава, тыльной поверхности трехгранной кости, запястно-пястных суставов и др.
При затруднениях в диагностике неясных и сложных поражений кистевого сустава могут потребоваться повторные клинические исследования, динамическое наблюдение и рентгенологические методики, привлекаемые по специальным показаниям.
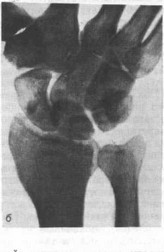
Вертикально-осевые, или аксиальные, рентгенограммы запястного канала (ладонной поверхности запястья в профиль), запястного моста (тыльной поверхности за
пястья в профиль) позволяют получать дополнительное изображение гороховидной кости, бугорка ладьевидной кости, увидеть гребешок трапеции и крючок крючковидной кости, наблюдать изменения в форме запястного канала, переломы на тыльной стороне костей запястья, остеофиты и др. (рис. 16) [Климова М. К. , Ашкенази А. И. , 1971; Hart V., Caynor V., 1941; Wilson J. , 1954; Lentino W. et al. , 1957].
Для рентгенографии запястного канала предплечье пронируют й укладывают на кассету. Кисть предельно разгибают, удерживая рукой или лямкой. Положение рентгеновской трубки варьируют в каждом индивидуальном случае — в зависимости от степени разгибания кисти. Центральный луч должен проходить почти параллельно и несколько кпереди от III пястной кости (угол луча к плоскости кассеты не должен быть менее 45— 60°) и падать в зоне межшиловидной линии. Чтобы не было наложения крючка крючковидной кости на гороховидную, нужно избегать локтевого отклонения кисти; большой палец должен быть максимально отведен. Рентгенография запястного моста требует максимального сгибания кисти, которую прижимают тылом к кассете; предплечье устанавливают предельно вертикально. Трубка должна быть расположена на расстоянии не менее 90— 100 см от кассеты, центральный луч направляют под углом 40—45° к предплечью и проходит он через меж- шиловидную линию. Поскольку максимальное сгибание или разгибание кисти при аксиальной рентгенографии может быть болезненным, то иногда приходится прибегать к предварительной анестезии кистевого сустава.
При сомнениях в интерпретации найденных костносуставных изменений иногда полезно сравнение со здоровой рукой. Однако рентгенография обоих кистевых суставов на одной пленке не позволяет получить изображения в стандартных проекциях. Правильнее снимать каждый сустав в заданной проекции отдельно. Сравнительная рентгенография бывает необходима прежде всего для уточнения вариантов или аномалий строения (варианты стояния костей предплечья, добавочные кости, конкресценции, болезнь Маделунга и др.), а также последствий давних травм.
Большую помощь в обнаружении структурных изменений после травм и при заболеваниях кистевого сустава оказывает так называемая высокодетальная рентгенография. Сюда относят рентгенографию на техничес-
Рис. 17. Высокодетальная рентгенография. Прямое увеличение изображения кистевого сустава (в 3,5 раза), где отчетливо виден перелом шиловидного отростка лучевой кости без смещения (а), неразличимый на обычной рентгенограмме с аналогичной укладкой и в те же сроки (б).
 кои пленке и прямое увеличение изображения [Шоте- мор Ш. Ш., 1984].
кои пленке и прямое увеличение изображения [Шоте- мор Ш. Ш., 1984].
«Нежное» и четкое изображение костной структуры, получаемое на мелкозернистой технической пленке (без усиливающего экрана), рассматривают затем под обыч-
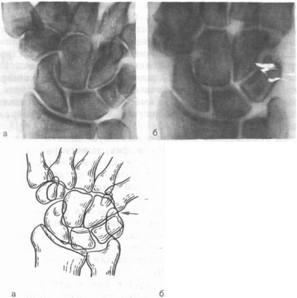
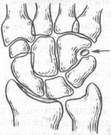
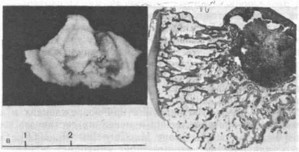
Рис. 18. Остеоид-остеома крючковидной кости (субхондральная). з — рентгенограмма: краевая узура с гладкими контурами по локтевому краю крючковидной кости (на скиаграмме указана стрелкой); б — томограмма в той же укладке: тень образования, не полностью погруженного в вырезку крючковидной кости и примыкающего к трехгранной кости (на скиаграмме указана стрелкой); в — макропрепарат и гистотопограмма.
ным оптическим увеличением. Рентгенография с использованием микрофокусных трубок (диаметром 0,1 мм и меньше) позволяет увеличивать изображение в 6—8 раз. Однако более выгодно трех—четырехкратное увеличение, при котором нет искажений и «размывания» структур по всему периметру кистевого сустава (рис. 17). Естественно, укладки при высокодетальной рентгенографии должны быть идентичны применявшимся ранее у исследуемого больного. Весьма полезна высокодетальная рентгенография и для выявления мягкотканных образований.
Не подвергая сомнению большую диагностическую ценность томографии, артрографии, сцинтиграфии, нужно все же с определенностью указать, что истинная потребность в них бывает не столь уж велика, ибо они чаще всего подтверждают ранее установленные поражения кистевого сустава.
Томография может быть полезной для уточнения степени консолидации после переломов и костно-пластичес- ких операций, для детализации характера опухолевых поражений (кисты, фрагментации, остеоид-остеомы, ос- теобластокластомы и др), для оценки состояния суставных поверхностей (рис. 18).
В каждом конкретном случае необходимая глубина среза устанавливается после укладки руки и просмотра ранее произведенных рентгенограмм. Ориентировочно для обзорной томографии оптимальная глубина среза составляет 2—2,5 см при ладонном положении кисти и
- 4 см для центрального отдела сустава в боковой проекции. Достаточны интервалы между срезами в 3— 4 мм.
Контрастная артрография позволяет обследовать лучезапястный и лучелоктевой суставы (целость межкостных связок, капсулы, состояние синовиальной оболочки). Наиболее же демонстративна она при повреждениях и дегенеративно-дистрофических изменениях суставного диска [Weigl К., 1974; Haage Н., Cornelius Н., 1966]. Однако клинические данные при синдроме поражения суставного диска более важны, чем артрография, поскольку они чаще подтверждаются оперативными находками [Sik J., 1963; Linden А., 1973].
При легко выполняемой артропневмографии хорошо «высветляются» полости сустава. Метод может быть использован для обнаружения или исключения суставных
тел, скапливающихся, как правило, в локтевой половине кистевого сустава.
При болях невыясненного происхождения и неясной локализации сравнительная сцинтиграфия обоих кистевых суставов, обладающая высокой чувствительностью (хотя и низкой специфичностью), позволяет в определенных случаях выявить «горячую точку» (т.е. локализовать очаг поражения) с тем, чтобы в дальнейшем уточнить характер процесса с помощью высокодетальной рентгенографии, томографии.
При динамической нестабильности (обусловленной чаще всего недостаточностью связочного аппарата врожденного происхождения), когда при обычной «статической» рентгенографии не выявляется дезорганизация в суставе и не удается с определенностью установить источник, вызывающий расстройства функции, существенную пользу могут принести флюороскопия и кинорентгенография [Arkless R., 1966]; они фиксируют нарушения в геометрии костных звеньев, необычные ротации костей при определенных движениях и положениях кисти с нагрузками — тех, которые при клиническом обследовании проявляются синдромом нестабильности. При отсутствии соответствующей аппаратуры определенное суждение о характере и степени нарушения стабильности можно составить, имея серию рентгенограмм кистевого сустава: при крайних лучевой и локтевой девиациях кисти в прямой проекции, при предельном сгибании и разгибании кисти в боковой проекции.
Для подтверждения или исключения различных неспецифических или специфических процессов (ревматоидного, туберкулезного, бруцеллезного и др.) показаны соответствующие кожные пробы, серологические, бактериологические и биохимические исследования.
Источник: Ашкенази А. И., «Хирургия кистевого сустава» 1990
А так же в разделе «КЛИНИЧЕСКОЕ И РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ »
- ПРЕДИСЛОВИЕ
- Глава 1 ОТ ЛУЧЕЗАПЯСТНОГО СУСТАВА К КИСТЕВОМУ
- Глава 2 КИСТЕВОЙ СУСТАВ И ЕГО ОСОБЕННОСТИ ФУНКЦИОНАЛЬНАЯ АНАТОМИЯ, МЕХАНИЗМ КИСТЕВОГО СУСТАВА, РЕНТГЕНОАНАТОМИЯ
- СТАБИЛЬНОСТЬ И НЕСТАБИЛЬНОСТЬ КИСТЕВОГО СУСТАВА
- ИЗМЕНЧИВОСТЬ КИСТЕВОГО СУСТАВА
- Гипоплазии и аплазии
- Конкресценции
- Непостоянные кости
- Раздвоение костей
- КИСТЕВОЙ СУСТАВ КАК ЦЕЛОЕ