III. ОККЛЮЗИРУЮЩИЕ ЗАБОЛЕВАНИЯ АОРТЫ И ПОДВЗДОШНЫХ АРТЕРИЙ
А. Клиническая картина окклюзирующих заболеваний аорты и подвздошных артерий _ сит от степени ишемии нижележащих (по отношению к месту окклюзии аорты и подн ных артерий) отделов. Ведущие симптомы связаны с ишемией нижних конечностей [ь мер, утомляемость, парестезии, ощущение похолодания стоп). Одно из серьёзных прояв окклюзии в области бифуркации брюшной аорты и подвздошных артерий — импота; связанная с ишемией органов таза и хронической недостаточностью кровоснабжения них отделов спинного мозга. Сочетание перечисленных симптомов в клинической пра носит название синдром Лериша. ""lt;
- Причины. Окклюзирующее поражение аорты, подвздошных артерий и их ветвей (рис. 8-2) ча всего вызывает атеросклероз. Другие причины: неспецифический артериит (энд териит, болезнь Такаясу), коарктация аорты.
- Симптомы jgj
а. Долгое время заболевание может протекать бессимптомно, затем нарушЯ трофика тканей конечностей, что сопровождается гиперкератaзaм, деформац* ногтевых пластинок, выпадением волос на ногах, перемежающейся хром|й| Выраженная ишемия с гангреной пальцев стопы редко возникает при изо|н| ванном поражении аaртa-пaдвздaшнaгa отдела и более характерна для несг циф^е^ого артериита.
б. Синдром Такаясу встречают преимущественно у молодых женщин, а облитернру! щий эндартериит — у мужчин наиболее деятельного возраста (от 20 до 40 лет),
Б. Показания к оперативному лечению
- Выраженная перемежающаяся хромота или боль в пaкaе.
- Атрофия тканей.
- Эмболия периферических артерий.
а. Причины. Окклюзии дистальных артерий нижней конечности могут быть вы| фрагментами бляшек или тромбоци^но-фибриновыми сгустками.
Заболевания артерий 2 21
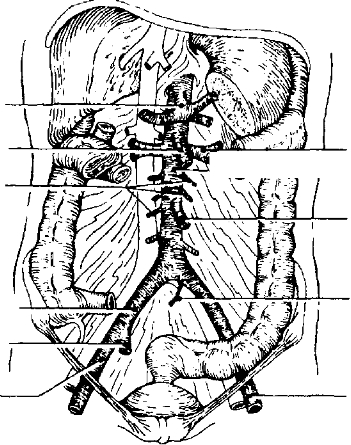
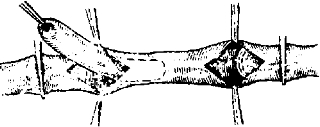
Рис. 8~3. Полузакрытая эндартерэктомия [по ВС Савельеву а соавт., 1987]
б. Симптомы. У больного возникают небольшие множественные очаги некроза кожи или цианоз и болезненность пальца (синдром синего пальца).
в. Лечение: восстановление проходимости поражённого сегмента артерии.
- Импотенция (если исключены другие органические или психогенные причины) при значительных нарушениях гемодинамики в поражённых сосудах.
В. Методы оперативного лечения
1 Эндартерэктомия — вскрытие просвета и удаление атероматозной бляшки вместе с йнтимой. Эту технику применяют только при локальных поражениях аорты или общих подвздошных артерий (рис. 8-3). Существуют открытый, полузакрытый и закрытый способы эндартерэктомии.
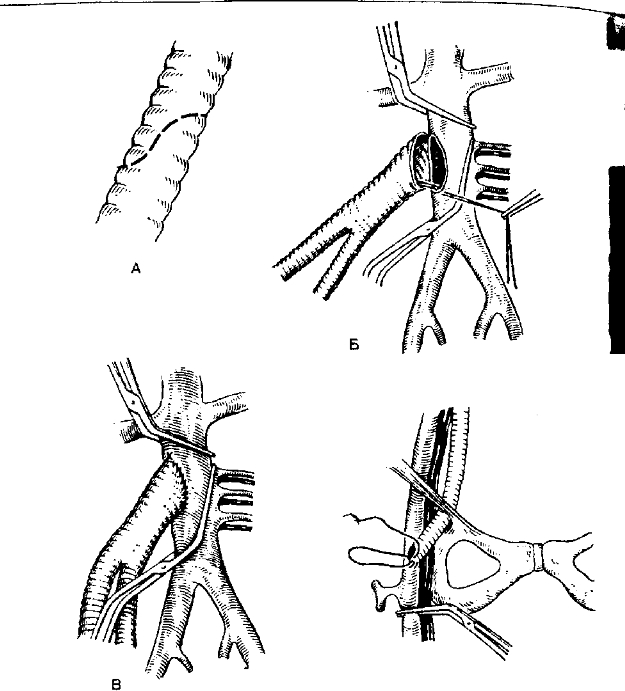
Рис. 8~4. Схема аортобедренного шунтирования. А — подготовка аортальной бранши с(, дистого протеза (пунктиром указана линия среза); Б — фиксация аортальной бранши к нж- углу «окна» в аорте П-образным швом; В — аортальная бранша вшита в «окно» непрерывным ше, Г — наложение дистального анастомоза с бедренной артерией [по ВС Савельеву и соавт., 198J
- Аортобедренное шунтирование (рис. 8-4)
а. Дистальный анастомоз обыгано накладывают на бедренную артерию, размещая вание трансплантата над проксимальной частью глубокой артерии бедра. Опер даёт хорошие результаты: у 85-90% больных шунты проходимы до 5 лет. *
б. Проксимальный анастомоз должен быгть выполнен рядом с местом отхо почечных артерий, т.к. степень поражения аорты на этом участке mHM^nVJv Операционная летальность — 1-5%. Основная причина смерти — ИНФ р
в
карда. Все больные перед операцией должны быгть осмотрены кардиоло если они не имеют симптомов ИБС.
- Внеанатомическое шунтирование — создание анастомозов между разными артериальными бассейнами
а. Бедренно-бедренное шунтирование применяют у больных с односторонним поражением подвздошной артерии. При хорошем отборе пациентов результаты неплохие; проходимость шунта в последующие 5 лет сохраняется в 70-75% случаев.
б. Подмышечно-бедренное шунтирование (рис. 8-5) проводят при противопоказаниях к аортобедренному шунтированию.
- Летальность при данной операции небольшая, но проходимость шунта на отдалённых сроках ниже, чем при аортобедренном шунтировании (60-70%). Для обеспечения продолжительной проходимости шунта необходимы повторные операции тромбэктомии.
- Несмотря на перечисленные недостатки, данная операция полезна в следующих случаях:
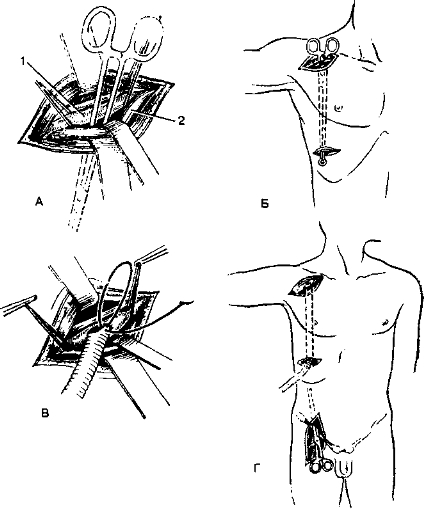
Рис. 8-5. Схема подмышечно бедренного шунтирования. А — обнажение подмышечной артерии (1 — подмышечная артерия, 2 — подмышечная вена); Б — формирование проксимального отдела туннеля для шунта; В — наложение анастомоза шунта с подмышечной артерией; Г — формирование дистального участка туннеля [по ВС Савельеву и соавт, 1987]
(а) у пациентов с серьёзными сопутствующими заболеваниями или у перенеси несколько операций на органах брюшной полости, либо после лучевой теоап данной области;
(б) после удаления инфицированного аортального протеза, когда реваскуля J
зация может быть выполнена только альтернативным путём. .
нижней конечности А — вид спереди, Б — вид сзади
8 6 АР'*** рцс 8
Источник: Лопухин Ю.М., Савельев В.С., «Хирургия» 1997