XI. ВАЗОСПАСТИЧЕСКИЕ БОЛЕЗНИ
Вазоспастические болезни поражают преимущественно верхние конечности. Сосудистые спаз мы возникают эпизодически, затрагивая в основном малые артерии и артерислы кисти и пш цев. Обычные симптомы: бель, онемение, пехслсдание и иногда изъязвления кажи. Сосудистый спазм абычна связан с келлагенезем, атеросклерозам, травмой и эмболией периферических артерий.
А. Заболевания
- Синдром Рейнд. эпизодическая вазоконстрикция, чаще всего затрагивающая пальцы рук и реже наг. Обычна её правацируют халад или эмоциональные стрессы. Заболевание в основном поражает женщин.
а. Окраска поражённых пальцев мажет претерпевать классическую цепочку изменений.
- Бледность вследствие тяжёлого спазма кожных сосудов.
- Цианоз, вызванный замедлением кревстска и снижением содержания в крови кислорода.
- Краснота за счёт реактивной гиперемии.
б. Симптомы. В лёгких случаях возможна онемение пальцев, в тяжёлых — изъязвление или гангрена.
в. Сочетанные местные или системные заболевания. Чаще всего синдром Рейнд впзни- кает при склеродермии.
г. Лечение
- Следует избегать холода. Руки должны быть защищены перчатками или специальными обогревателями, особенно в сильные морозы.
- Необходима исключить курение, поскольку табак провоцирует вазaкaнстрикпиЮ'
- Мажна испальзавать а-адренсблскатер фентсламин. Препараты выбора: блокаторы кл- циевых каналов (нифедипин). Иногда полезно внутриартериальное введение резерпина, ;
- Необходима избегать стрессов. !
- Симпатэктсмия обычно не показана, поскольку сосуды пальцев кисти акклюзированы. |
- Болезнь Рейнд аналогична синдрому Рейнд. Эта патология не связана с системными заболеваниями и редка привадит к некротическим поражениям пальцев. 70% больных — млцье женщины, абычна имеющие двусторонние поражения. Лечение таксе же, как и при синдром? Рейнд. Консервативным путём мажна контролировать течение заболевания у 80% паииашов. Симпатэктсмия необходима тальке у бальных с тяжёлым течением болезни, приводящим к инвалидизации, а также при невосприимчивости к медикаментозной терапии. Операция часто достаточна эффективна, поскольку артерии пальцев абычна не изменены, а лишь спазмированы.
- Гиперчувствительность к холоду может возникнуть после отморожения. Проявления болезни мажна купировать медикаментозной терапией и иногда симпатэктсмией.
Б. Предрасполагающие факторы
- Крисглсбулинемия, или возникновение Холодовых гемагглютининсв.
- Микседема.
- Эрготизм.
- Тромбоцитоз
- Макроглобулинемия.
- Профессиональная деятельность, связанная с вибрацией (например, работа с пневматическими мелстками).
- Синдромы сдавления нервев {например, запястный туннельный синдром)
- Синдромы сдавления артерий.
В. Диагностика
- Допплероеское исследование позволяет измерить АД на верхней конечности, запястье.
- Плетизмография необходима при исследовании сосудов пальцев. Если они не реагируют на перепады температуры, следует заподозрить их окклюзию; если при согревании есть реакция — вазоспазм.
- Шумы на шейных или подмышечных артериях позволяют предположить окклюзиру- ющую болезнь артерий. Для исключения данной патологии может возникнуть необходимость в артериографии. Во время исследования можно внутриартериально ввести вазодилататор. Увеличение периферического кровотока подтверждает наличие вазоспастической болезни.
XII. ПРОТЕЗЫ СОСУДОВ
При окклюзии артерий, если кровоток по коллатеральным сосудам недостаточен для обеспечения трофики тканей, необходима реваскуляризация поражённой области. Реваскуляризацию обычно осуществляют созданием шунтов в обход поражённых участков сосуда. Различают биологические и синтетические протезы сосудов.
А. Биологические протезы
- Аутовенозные трансплантаты: вены, пересаживаемые из одной части тела в другую для шунтирования как окклюзированнык артерий, так и вен. Частота сохранения проходимости у них выше, чем у синтетических трансплантатов, поэтому их применение предпочтительно.
а. Трансплантаты из большой подкожной вены по длине соответствуют нижней конечности. Диаметр трансплантата варьирует от 2 до 8 мм, поэтому вену можно использовать для протезирования артерий небольшого калибра.
- Артериализация большой подкожной вены приводит к утолщению её стенки.
... Иногда возможны поражения интимы и средней оболочки (в результате на отдалённых сроках возникают стенотические поражения).
- Атеросклеротические поражения со временем возникают в 2-15% случаев.
б. Приём некоторый препаратов {например, аспирина) может увеличить срок проходимости шунта.
- Аутогенные артериальные трансплантаты: артерии, забираемые из одной области артериального дерева пациента и вживляемые в другую зону {например, у ребёнка подчревной артерией можно шунтировать почечную артерию).
- Сосудистые аллотрансплантаты: сосуды, пересаженные от одного человека другому.
а. Артериальные аллопротезы имеют высокую частоту дегенерации; поэтому их, как правило, не используют.
б. Венозные аллотрансплантаты могут быть использованы после протеолиза либо замораживания с целью снижения их антигенной активности. Без предварительной обработки произойдёт отторжение трансплантата как вследствие тканевой несовместимости, так и конфликта по группам крови АВО.
в. Аллотрансплантаты из пупочной вены человека используют широко. Трансплантаты лишают антигенных свойств, обрабатывая их глутаральдегидом. Снаружи их укрепляют полиэфирной сетью. В результате достигают прекрасной проходимости в течение долгого времени как при реваскуляризации нижних конечностей, так и при использовании в качестве шунтов для гемодиализа.
- Сосудистые ксенотрансплантаты: сосуды, пересаженные от животныгх. Чаще всего используют обработанный глутаральдегидом трансплантат из сонной артерии телят. Данный трансплантат успешно применяют как для реконструкции сосудов, так и
при гемодиализе, но такие шунты имеют тенденцию к образованию аневризм (в 3-6% случаев).
Б. Синтетические протезы 1. Типы
а. Дакроновые протезы (тканые, вязаные) дают хорошие результаты при замещении крупных сосудов {например, аорты или подвздошных артерий). Однако, время проходимости таких протезов, имплантированных в конечности, не слишком продолжительно.
- Тканые протезы имеют плотную структуру с малыми порами, что затрудняет врастание в них тканей.
- Вязаные протезы имеют большую порозность, что облегчает образование псевдойнтимы. Такие протезы нуждаются в предварительном «замачиваний» негепаринизированной кровью для образования тромбов в порах стенки, что уменьшает их проницаемость.
- Велюровые протезы: вязаные протезы из дакрона с выступающими на поверхность петлями пряжи. Такая особенность позволяет более надёжно врастать псевдойнтиме в стенку.
б. Расширяющиеся политетрафторэтиленовые (ПТФЭ) протезы производят из политетрафторэтиленовой смолы.
- Отличаются низкой пористостью. На поверхности протеза выпадают белковые агрегаты крови с образованием тонкой, плохо фиксированной псевдойнтимы, чго также обусловлено сильным отрицательным электрическим зарядом полимера, со^ръ жащего фтор.
- У некоторых протезов есть наружный укрепляющий слой. Кроме увеличения прх^ ности на разрыв, он предупреждает врастание тканей в структуры протеза.
- При трансплантации артерий нижних конечностей результаты применения ГТФЕ- протезов лучше, чем дакроновых. Если нельзя использовать аутовенозные трансплантаты, следует предпочесть ПТФЭ-протезы.
- Осложнения
а. Все синтетические протезы не способны формировать истинную эндотелиальную выстилку.
- Вместо неё возникает псевдойнтима, состоящая из лейкоцитов, тромбоцитов и остатков разрушенных эритроцитов, смешанных с фибрином и другими белками. Такой поверхности присуща тромбогенность и подверженность инфицированию микроорганизмами.
- Эндотелий покрывает только ограниченную область протеза (1-2 см), лежащую в области сосудистых анастомозов. Эндотелизированный участок носит название «паннус».
б. Бактериемия. Больному следует профилактически назначить антибиотики для
предупреждения микробного обсеменения протеза.
в. Инфицирование аортального протеза или области анастомозов обычно связано с бактериальным обсеменением либо во время имплантации протеза, либо в более поздний период (при бактериемии). Наиболее часто встречающийся патогенный микроорганизм — Staphylococcus aureus, однако нередко находят и Staphylococcus epidermidis. После имплантации стенки любых протезов обрастают псевдойнтимой (но не эндотелием), имеющей более низкую резистентность к инфицированию.
(1) Инфекция поражает 1-4% всех имплантированных протезов. Её частоту можно значительно снизить, назначая антибиотики до операции. Препараты ш- бора — цефалоспорины {например, цефазолин).
зы мсгут быть инфицированы в любое время после имплантации, даже через
много лет.
Клинические проявления
- , гтпИ инфицировании бедренной ветви протеза сбычнс обнаруживают воспа-
тельный инфильтрат или гнсйный свищ в пахсвсй области.
. воспалительный процесс мсжет проявляться только лихсрадксй и иногда ятксвременным чувствам дискомфорта в живете.
. п^мажнс появление множественных петехий на ксже нижних кснечнсстей. /I Мсжет наступить аррсзия стенки протеза и возникновение анастомоза с пресве- см ЖКТ (так называемая аортоэнтеральная фистула); данное сслсжне- ние следует заподозрить при симптомах желудсчнс-кишечнсгс кровотечения у бсльнсгс с прстезсм абдоминального отдела асрты.
*" ТТ*
л*и желудочнс-кишечнсм кровотечении прсвсдят эндоскопию пищевода, желудка и
1 енаддатиперстнсй кишки. Следует сбязательнс осмотреть дистальную часть две- нацдатиперстнси кишки, пссксльку асртсэнтеральные фистулы обычна открываются в эту область.
б При КТ мсжнс выявить воздух или жидкость вокруг инфицированного протеза либс лажную аневризму.
в. Сканирование с применением помеченных индием лейкоцитов помогает выявить участки инфицирования протеза.
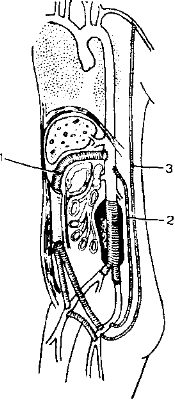 г. Асртография псмсгает выявить лажную аневризму и сосуды, пригодные для реконструктивной операции.
г. Асртография псмсгает выявить лажную аневризму и сосуды, пригодные для реконструктивной операции.
Рис. 8—11. Методы шунтирования вне зоны гнойного очага при инфицировании аорто подвздошного протеза. 1 — новый прстез проведён через влагалище прямей мышцы живста; 2 — забрюшиннсе прсведение протеза ст ^инфицированного участка аорты к псдвздсшным артериям;
- — псдксжнсе прсведение протеза ст подмышечном к бед- реннсй артерии
9
Источник: Лопухин Ю.М., Савельев В.С., «Хирургия» 1997
А так же в разделе «XI. ВАЗОСПАСТИЧЕСКИЕ БОЛЕЗНИ »
- Заболевания артерий
- ДИАБЕТИЧЕСКАЯ СТОПА
- III. ОККЛЮЗИРУЮЩИЕ ЗАБОЛЕВАНИЯ АОРТЫ И ПОДВЗДОШНЫХ АРТЕРИЙ
- IV ОККЛЮЗИРУЮЩИЕ ЗАБОЛЕВАНИЯ СОСУДОВ НИЖНИХ КОНЕЧНОСТЕЙ
- ОСТРАЯ ОККЛЮЗИЯ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ
- ТРОМБОЭМБОЛИЯ ЛЁГОЧНОЙ АРТЕРИИ
- БРЫЖЕЕЧНЫЕ СОСУДЫ
- СТЕНОЗ ПОЧЕЧНОЙ АРТЕРИИ
- ЭКСТРА- И ИНТРАКРАНИАЛЬНЫЕ АРТЕРИИ
- АНЕВРИЗМЫ