Сопутствующие сердечные и внесердечные аномалии
Как показывает материал автора, ДМЖП являются изолированными аномалиями в 28% случаев.
А. Общие и типичные сопутствующие аномалии
ДМЖП с дефектом межпредсердиой перегородки (~20%): характеризуется дефектом овальной ямки и отдельным ДМЖП- Последний, обычно меньше, чем дефект межпредсердиой перегородки.
ДМЖП с открытым артериальным протоком (ОАП) (~20%): гемодинамичесюие характеристики несколько варьируют в зависимости от размеров ДМЖП и ОАП [215, 620]. В большинстве случаев ДМЖП остается доминирующим поражением.
ДМЖП с коарктацией аорты (— 12%): препятствие в аорте увеличивает сброс крови слева направо через ДМЖП, тогда как дефект перегородки стремится свести к минимуму тенденцию к гипертензии большого круга кровообращения.
ДМЖП с врожденной недостаточностью митрального клапана (~2%): обычно поражение митрального клапана представляет собой аномальное прикрепление сухожильных нитей в сочетании с дополнительными комиссурами в поврежденном листке.
ДМЖП с врожденным стенозом аорты (~5%); препятствие к оттоку крови из левого желудочка способствует увеличению сброса крови в правый желудочек через дефект.
К более редким порокам, сопутствующим ДМЖП относятся: клапанный или инфундибулярный стеноз легочной артерии, недостаточность клапанов легочной артерии, праворасположенная дуга аорты, добавочная верхняя левая полая вена, частичный аномальный дренаж легочных вен и пр. [204, 254].
Б. ДМЖП с аортальной недостаточностью (АН) [737]
Этот клинический и анатомический синдром ДМЖП и АН не является необычным. Частота случаев от 2,5 до 4,5% среди больных с ДМЖП [269, 496]. Соотношение случаев заболевания среди мужчин и женщин составляет почти 2: 1 [559].
ДМЖП локализуется в межжелудочковой перегородке непосредственно ниже прилегающих частей правой коронарной и задней некоронарной створок аортального клапана. В этих условиях связь аорты с межжелудочковой перегородкой прерывается в месте дефекта. Неполноценность аорты обычно вызы
вается выпадением неподдерживаемой коронарной створки и (или) некоронарной створки в лежащий ниже дефект. Выпавшая створка утолщается и деформируется, подвергаясь сокращению или аневризмоподобному выбуханию.
Принято считать, что выпадение аортальной створки является приобретенным заболеванием; неполноценность аорты развивается после рождения и прогрессирует с течением времени. По мнению одних авторов выпавшая аортальная створка говорит о типичной субаортальной локализации ДМЖП, потому что эта область перегородки имеет важное значение для поддержки створок клапана. По мнению других авторов, аномалия аортального клапана является хотя и сопутствующей, но отдельной аномалией, т. е. структура самого клапанного вещества является аномальной.
Различаются три следующих анатомических типа:
Необычные варианты; сочетание врожденного двустворчатого аортального клапана с ДМЖП. Эти дефектные клапаны могут быть сами по себе неполноценными или могут стать таковыми вследствие бактериального эндокардита.
При некоторых типах инфундибулярного ДМЖП (I 3, 4), расположенного ниже устья легочной артерии, происходит выпадение створки легочного клапана [286].
В. ДМЖП с «верхом сидящей аортой» — комплекс Эйзенмен-
гера [55, 39, 123, 636]
Классическое определение комплекса Эйзенменгера включает [207, 208]: 1) субаортальный дефект межжелудочковой перегородки; 2) «верхом сидящую» аорту над этим дефектом;
Декстропозиции аорты нет, потому что искусственное создание ДМЖП в субаортальной области приводит к анатомическому смещению аорты [38]. В силу этого дается новое определение комплекса Эйзенменгера (рис. 31).
Г. Сопутствующие внесердечные аномалии
Частота внесердечных аномалий широко варьирует в сериях клинических и секционных исследований.
Клинические данные: 24% (от общего числа 189 больных с ДМЖП) [567].
Патологоанатомические данные: 53% (от общего числа 87 случаев с ДМЖП) [514].
50% (патологоанатомический материал автора по данным 113 случаев с ДМЖП).
К наиболее частым внесердечным аномалиям относятся дефекты конечностей (15%), болезнь Дауна (15%), пороки почек (8%), заячья губа и расщепленное твердое небо (8%).
Гемодинамика [254]
В течение внутриутробной жизни ДМЖП не вызывает значительных изменений в кровообращении. Сердце при рождении нормального размера, овальное отверстие и артериальный про
ток нормально закрываются. Гемодинамические последствия ДМЖП зависят главным образом от размера дефекта и общелегочного сопротивления. Если ДМЖП маленький, он оказывает значительное сопротивление сбросу крови слева направо, объем сброса мал и давление в правом желудочке сохраняется относительно нормальным. Однако если ДМЖП большой, он может больше не замедлять ток крови через перегородку, тогда основным лимитирующим фактором для легочного кровотока будет степень легочного сопротивления.
Перегрузка объема правого желудочка относительно уменьшается, поскольку шунтирование происходит главным образом во время систолы желудочка, и в течение этого времени кровь немедленно перекачивается в выходной тракт правого желудочка и ствол легочной артерии. Однако если ДМЖП большой, то происходит также значительное шунтирование и во время диастолы. Это приводит к объемной перегрузке правого желудочка дополнительно к увеличению давления. Последнее вызывается легочной гипертензией, которая почти всегда сопровождает большой ДМЖП.
Увеличившийся объем крови, протекающей через легкие, вследствие сброса крови слева направо еще больше увеличивает объем крови, проходящей через левое предсердие и левый желудочек: происходит объемная перегрузка с последующим расширением левого предсердия и левого желудочка. Объемной перегрузки аорты не происходит, поскольку кровь, дополнительно поступающая в левый желудочек, сбрасывается через ДМЖП, расположенный проксимально к восходящей аорте. Поэтому аорта остается относительно маленькой, в противоположность расширенным левым камерам сердца и стволу легочной артерии.
Классификация гемодинамических показателей [135, 254]
а) легочное сопротивление нормальное или повышенное, но составляет менее половины сопротивления большого круга кровообращения: сброс крови слева направо большой, ток легочной крови в 2—4 раза больше системного;
б) легочное сопротивление составляет по меньшей мере половину системного или больше; сброс крови слева направо гораздо меньше и часто может иметь два направления, но преимущественно слева направо.
Такое гемодинамическое состояние (реакция Эйзенменгера) не имеет никакой связи с анатомическим положением «верхом сидящей аорты» (комплексом Эйзенменгера).
«Верхом сидящая» аорта является неизбежным анатомическим вторичным признаком ДМЖП в субаортальной области.
Сброс крови справа налево является гемодинамическим следствием значительно усиленного легочного сосудистого сопротивления и тяжелой легочной гипертензии.
Внутрисердечные дефекты, при которых может развиться легочная гипертензия на системных уровнях с высоким легочным сопротивлением очень различны. Например, большой ДМЖП, дефект межпредсердной перегородки, открытый антривентрику- лярный канал, единый (общий) желудочек, открытый артериальный проток, общий артериальный ствол, аортолегочное окно, транспозиция магистральных сосудов, отхождение обоих крупных сосудов от правого желудочка и аномальный дренаж легочных вен. Поскольку при всех этих аномалиях могут развиться характерные признаки реакции Эйзенменгера, Wood в 1958 г. предложил термин «синдром Эйзенменгера», включающий все эти симптомы.
Синдром Эйзенменгера: легочная гипертензия вследствие высокого легочного сосудистого сопротивления с обратным или двусторонним сбросом крови.
Отсюда совершенно ясно, что этот синдром не связан с какой-либо особой морфологической картиной [78, 789].
Продолжительность жизни и причины смерти [360, 484]
При маленьком ДМЖП прогноз хороший. У этих больных не развивается легочная гипертензия и очень редко возникает бактериальный эндокардит. Очень маленький ДМЖП, так называемый дефект Роджера, по-видимому, совместим с нормальной продолжительностью жизни. При некоторых из этих дефектов возможно спонтанное закрытие их в течение 1-го года жизни.
При ДМЖП умеренного размера может развиться большой сброс крови слева направо с опасностью возникновения сердечной недостаточности с застойными явлениями между 1 и 6 мес постнатальной жизни. Конечно, эти дефекты стремятся стабилизироваться к концу первого года жизни, возможно благодаря значительному относительному уменьшению функционального размера ДМЖП.
При большом ДМЖП в раннем детстве обычно развиваются застойная сердечная недостаточность и инфекционные процессы в легких, и больной может погибнуть в первые 6—8 мес жизни. У тех больных, у которых сохраняется достаточное общелегочное сопротивление, умеренный сброс крови слева направо, наблюдается удовлетворительная клиническая картина без застойных явлений в сердце и главной угрозой для них остается интеркуррентная пневмония. Те же больные, у которых легочное сопротивление снижено и сброс слегва направо значителен, могут погибнуть от недостаточности левого желудочка.
Почти 80% больных с умеренным или большим ДМЖП погибают в течение 1-го года жизни, в огромном большинстве в первые 6 мес после рождения.
Наиболее частой причиной смерти является сердечная недостаточность, интеркуррентные инфекции дыхательных путей, нередко бактериальный эндокардит (приблизительно 10%).
Спонтанное закрытие дефектов межжелудочковой перегородки
[550, 551]
Клинически [607] и анатомически [592, 697, 719] документально подтверждено, что врожденные пороки межжелудочковой перегородки часто закрываются спонтанно. Анатомическая частота спонтанных закрытий ДМЖП составляет приблизительно 0,4% (ДМЖП всех локализаций) и 1% (ДМЖП только мышечной части) по данным последовательных вскрытий. С клинической точки зрения считается, что спонтанное закрытие имеет место приблизительно у 25% больных с ДМЖП. В принципе ДМЖП может закрыться (спонтанно) в любое время в течение жизни, но в большинстве случаев, это происходит между 1-ми 4-м годами жизни.
Анатомические критерии спонтанного закрытия ДМЖП [697]
Приобретенные дефекты межжелудочковой перегородки
ДМЖП может возникнуть в течение жизни от следующих трех причин: 1) чаще всего в связи с инфарктом миокарда;
А. Общие и типичные сопутствующие аномалии
ДМЖП с дефектом межпредсердиой перегородки (~20%): характеризуется дефектом овальной ямки и отдельным ДМЖП- Последний, обычно меньше, чем дефект межпредсердиой перегородки.
ДМЖП с открытым артериальным протоком (ОАП) (~20%): гемодинамичесюие характеристики несколько варьируют в зависимости от размеров ДМЖП и ОАП [215, 620]. В большинстве случаев ДМЖП остается доминирующим поражением.
ДМЖП с коарктацией аорты (— 12%): препятствие в аорте увеличивает сброс крови слева направо через ДМЖП, тогда как дефект перегородки стремится свести к минимуму тенденцию к гипертензии большого круга кровообращения.
ДМЖП с врожденной недостаточностью митрального клапана (~2%): обычно поражение митрального клапана представляет собой аномальное прикрепление сухожильных нитей в сочетании с дополнительными комиссурами в поврежденном листке.
ДМЖП с врожденным стенозом аорты (~5%); препятствие к оттоку крови из левого желудочка способствует увеличению сброса крови в правый желудочек через дефект.
К более редким порокам, сопутствующим ДМЖП относятся: клапанный или инфундибулярный стеноз легочной артерии, недостаточность клапанов легочной артерии, праворасположенная дуга аорты, добавочная верхняя левая полая вена, частичный аномальный дренаж легочных вен и пр. [204, 254].
Б. ДМЖП с аортальной недостаточностью (АН) [737]
Этот клинический и анатомический синдром ДМЖП и АН не является необычным. Частота случаев от 2,5 до 4,5% среди больных с ДМЖП [269, 496]. Соотношение случаев заболевания среди мужчин и женщин составляет почти 2: 1 [559].
ДМЖП локализуется в межжелудочковой перегородке непосредственно ниже прилегающих частей правой коронарной и задней некоронарной створок аортального клапана. В этих условиях связь аорты с межжелудочковой перегородкой прерывается в месте дефекта. Неполноценность аорты обычно вызы
вается выпадением неподдерживаемой коронарной створки и (или) некоронарной створки в лежащий ниже дефект. Выпавшая створка утолщается и деформируется, подвергаясь сокращению или аневризмоподобному выбуханию.
Принято считать, что выпадение аортальной створки является приобретенным заболеванием; неполноценность аорты развивается после рождения и прогрессирует с течением времени. По мнению одних авторов выпавшая аортальная створка говорит о типичной субаортальной локализации ДМЖП, потому что эта область перегородки имеет важное значение для поддержки створок клапана. По мнению других авторов, аномалия аортального клапана является хотя и сопутствующей, но отдельной аномалией, т. е. структура самого клапанного вещества является аномальной.
Различаются три следующих анатомических типа:
- инфундибулярный ДМЖП с АН (тип. I 1—4, см. с. 97);
- ДМЖП мембранозной части перегородки с АН (тип II, см. с. 99);
- ДМЖП гладкой части перегородки (тип III 1—2, см. с. 100).
Необычные варианты; сочетание врожденного двустворчатого аортального клапана с ДМЖП. Эти дефектные клапаны могут быть сами по себе неполноценными или могут стать таковыми вследствие бактериального эндокардита.
При некоторых типах инфундибулярного ДМЖП (I 3, 4), расположенного ниже устья легочной артерии, происходит выпадение створки легочного клапана [286].
В. ДМЖП с «верхом сидящей аортой» — комплекс Эйзенмен-
гера [55, 39, 123, 636]
Классическое определение комплекса Эйзенменгера включает [207, 208]: 1) субаортальный дефект межжелудочковой перегородки; 2) «верхом сидящую» аорту над этим дефектом;
- гипертрофию и расширение правого желудочка; 4) расширенную легочную артерию. Отчетливых морфологических критериев оценки стадии смещения или аномального положения устья аорты нет. Повторное изучение морфологических данных показывает, что комплекс Эйзенменгера является только вариантом высокого дефекта межжелудочковой перегородки. Декстропозиции устья аорты нет и смещенная аорта представляет собой явление вторичное по отношению к субаортальным дефектам с потерей краниальной мышцы конуса.
Декстропозиции аорты нет, потому что искусственное создание ДМЖП в субаортальной области приводит к анатомическому смещению аорты [38]. В силу этого дается новое определение комплекса Эйзенменгера (рис. 31).
- Высокий субаортальный дефект межжелудочковой перегородки.
- —высокий дефект межжелудочковой перегородки (1) с «верхом сидящей», аортой; краниальные части мышечного конуса отсутствуют (2), дефект сливается с устьем аорты:
- — неосложненный подаортальный дефект межжелудочковой перегородки; краниальные части мышечного конуса сохранились (3), дефект (4) не сливается с устьем аорты.
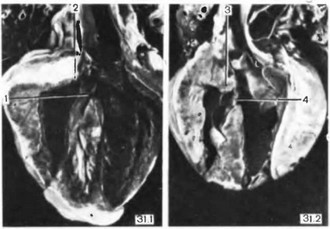
Рис. 31. Комплекс Эйзенменгера. Фронтальный срез сердца.
- Краниальные части мышцы конуса отсутствуют и дефект сливается с устьем аорты.
- Отсутствие препятствий в выходном тракте правого желудочка.
Г. Сопутствующие внесердечные аномалии
Частота внесердечных аномалий широко варьирует в сериях клинических и секционных исследований.
Клинические данные: 24% (от общего числа 189 больных с ДМЖП) [567].
Патологоанатомические данные: 53% (от общего числа 87 случаев с ДМЖП) [514].
50% (патологоанатомический материал автора по данным 113 случаев с ДМЖП).
К наиболее частым внесердечным аномалиям относятся дефекты конечностей (15%), болезнь Дауна (15%), пороки почек (8%), заячья губа и расщепленное твердое небо (8%).
Гемодинамика [254]
В течение внутриутробной жизни ДМЖП не вызывает значительных изменений в кровообращении. Сердце при рождении нормального размера, овальное отверстие и артериальный про
ток нормально закрываются. Гемодинамические последствия ДМЖП зависят главным образом от размера дефекта и общелегочного сопротивления. Если ДМЖП маленький, он оказывает значительное сопротивление сбросу крови слева направо, объем сброса мал и давление в правом желудочке сохраняется относительно нормальным. Однако если ДМЖП большой, он может больше не замедлять ток крови через перегородку, тогда основным лимитирующим фактором для легочного кровотока будет степень легочного сопротивления.
Перегрузка объема правого желудочка относительно уменьшается, поскольку шунтирование происходит главным образом во время систолы желудочка, и в течение этого времени кровь немедленно перекачивается в выходной тракт правого желудочка и ствол легочной артерии. Однако если ДМЖП большой, то происходит также значительное шунтирование и во время диастолы. Это приводит к объемной перегрузке правого желудочка дополнительно к увеличению давления. Последнее вызывается легочной гипертензией, которая почти всегда сопровождает большой ДМЖП.
Увеличившийся объем крови, протекающей через легкие, вследствие сброса крови слева направо еще больше увеличивает объем крови, проходящей через левое предсердие и левый желудочек: происходит объемная перегрузка с последующим расширением левого предсердия и левого желудочка. Объемной перегрузки аорты не происходит, поскольку кровь, дополнительно поступающая в левый желудочек, сбрасывается через ДМЖП, расположенный проксимально к восходящей аорте. Поэтому аорта остается относительно маленькой, в противоположность расширенным левым камерам сердца и стволу легочной артерии.
Классификация гемодинамических показателей [135, 254]
- ДМЖП размером приблизительно 5 мм (обычно менее ‘/з диаметра устья аорты). При таких маленьких дефектах в обоих желудочках наблюдается большая разница в давлении, небольшой сброс крови слева направо, нормальное или только слегка повышенное давление в правой половине сердца (давление в легочной артерии не превышает 35 мм рт. ст.; поток легочной крови не более чем в 1,5—2 раза превышает ток крови в большом круге кровообращения).
- ДМЖП среднего диаметра — от 10 и почти до 15 мм. При этих умеренных дефектах разница в систолическом давлении в желудочках составляет 15 мм рт. ст. или больше. Сброс крови слева направо больше, чем в предыдущей группе, и легочный кровоток превышает кровоток в большом круге кровообращения в 2—4 раза и более.
- ДМЖП со средним диаметром от 15 до 20 мм или более (обычно равен, или даже больше устья аорты). Благодаря размеру дефекта препятствия кровотоку через межжелудочковую перегородку фактически не существует, следовательно, достигается равновесие давлений в обоих желудочках (давление в легочной артерии составляет 75—100% давления в большом круге кровообращения). Направление и объем кровотока через дефект в основном зависят от степени тяжести легочного сосудистого сопротивления:
а) легочное сопротивление нормальное или повышенное, но составляет менее половины сопротивления большого круга кровообращения: сброс крови слева направо большой, ток легочной крови в 2—4 раза больше системного;
б) легочное сопротивление составляет по меньшей мере половину системного или больше; сброс крови слева направо гораздо меньше и часто может иметь два направления, но преимущественно слева направо.
- Реакция Эйзенменгера. Она характеризуется тяжелой легочной гипертензией, очень высоким общелегочным сопротивлением (обширные облитерирующие изменения в легочных ар- териолах) и двусторонним или преимущественно справа налево сбросом крови через дефект. Объем крови, поступающей в легкие меньше, чем объем ее, поступающий в большой круг кровообращения, поэтому перегрузки объема крови в левых камерах сердца нет.
Такое гемодинамическое состояние (реакция Эйзенменгера) не имеет никакой связи с анатомическим положением «верхом сидящей аорты» (комплексом Эйзенменгера).
«Верхом сидящая» аорта является неизбежным анатомическим вторичным признаком ДМЖП в субаортальной области.
Сброс крови справа налево является гемодинамическим следствием значительно усиленного легочного сосудистого сопротивления и тяжелой легочной гипертензии.
Внутрисердечные дефекты, при которых может развиться легочная гипертензия на системных уровнях с высоким легочным сопротивлением очень различны. Например, большой ДМЖП, дефект межпредсердной перегородки, открытый антривентрику- лярный канал, единый (общий) желудочек, открытый артериальный проток, общий артериальный ствол, аортолегочное окно, транспозиция магистральных сосудов, отхождение обоих крупных сосудов от правого желудочка и аномальный дренаж легочных вен. Поскольку при всех этих аномалиях могут развиться характерные признаки реакции Эйзенменгера, Wood в 1958 г. предложил термин «синдром Эйзенменгера», включающий все эти симптомы.
Синдром Эйзенменгера: легочная гипертензия вследствие высокого легочного сосудистого сопротивления с обратным или двусторонним сбросом крови.
Отсюда совершенно ясно, что этот синдром не связан с какой-либо особой морфологической картиной [78, 789].
Продолжительность жизни и причины смерти [360, 484]
При маленьком ДМЖП прогноз хороший. У этих больных не развивается легочная гипертензия и очень редко возникает бактериальный эндокардит. Очень маленький ДМЖП, так называемый дефект Роджера, по-видимому, совместим с нормальной продолжительностью жизни. При некоторых из этих дефектов возможно спонтанное закрытие их в течение 1-го года жизни.
При ДМЖП умеренного размера может развиться большой сброс крови слева направо с опасностью возникновения сердечной недостаточности с застойными явлениями между 1 и 6 мес постнатальной жизни. Конечно, эти дефекты стремятся стабилизироваться к концу первого года жизни, возможно благодаря значительному относительному уменьшению функционального размера ДМЖП.
При большом ДМЖП в раннем детстве обычно развиваются застойная сердечная недостаточность и инфекционные процессы в легких, и больной может погибнуть в первые 6—8 мес жизни. У тех больных, у которых сохраняется достаточное общелегочное сопротивление, умеренный сброс крови слева направо, наблюдается удовлетворительная клиническая картина без застойных явлений в сердце и главной угрозой для них остается интеркуррентная пневмония. Те же больные, у которых легочное сопротивление снижено и сброс слегва направо значителен, могут погибнуть от недостаточности левого желудочка.
Почти 80% больных с умеренным или большим ДМЖП погибают в течение 1-го года жизни, в огромном большинстве в первые 6 мес после рождения.
Наиболее частой причиной смерти является сердечная недостаточность, интеркуррентные инфекции дыхательных путей, нередко бактериальный эндокардит (приблизительно 10%).
Спонтанное закрытие дефектов межжелудочковой перегородки
[550, 551]
Клинически [607] и анатомически [592, 697, 719] документально подтверждено, что врожденные пороки межжелудочковой перегородки часто закрываются спонтанно. Анатомическая частота спонтанных закрытий ДМЖП составляет приблизительно 0,4% (ДМЖП всех локализаций) и 1% (ДМЖП только мышечной части) по данным последовательных вскрытий. С клинической точки зрения считается, что спонтанное закрытие имеет место приблизительно у 25% больных с ДМЖП. В принципе ДМЖП может закрыться (спонтанно) в любое время в течение жизни, но в большинстве случаев, это происходит между 1-ми 4-м годами жизни.
Анатомические критерии спонтанного закрытия ДМЖП [697]
- Мышечный ДМЖП.
- Круглое или овальное вдавление на поверхности мышечной части перегородки с фиброзной мембраной, фиброзной адгезией перегородочной створки трехстворчатого клапана или без них.
- Узкий тракт в мышечной перегородке выстланный тонким или умеренно толстым эндокардом.
- Наличие четкого поражения от струи крови на поверхности эндокарда правого желудочка.
- «Мембранозный» ДМЖП.
- Неравномерное утолщение мембранозной перегородки с прилегающим фиброзом эндокарда.
- Частичное или полное фиброзное приращение утолщенной или фиброзно измененной перегородочной створки трехстворчатого клапана к мембранозной перегородке.
- Поражение от струи крови перегородочной створки трехстворчатого клапана со стороны желудочка.
Приобретенные дефекты межжелудочковой перегородки
ДМЖП может возникнуть в течение жизни от следующих трех причин: 1) чаще всего в связи с инфарктом миокарда;
- в результате проникающей травмы, например ножевой или огнестрельной раны [608]; 3) редко в результате тупой травмы грудной клетки [777].
Источник: БАНКЛ Г, «Врожденные пороки сердца и крупных сосудов» 1980
А так же в разделе « Сопутствующие сердечные и внесердечные аномалии »
- ПАТОЛОГОАНАТОМИЧЕСКОЕ ИССЛЕДОВАНИЕ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА
- АНОМАЛИИ ПОЛОЖЕНИЯ СЕРДЦА
- ЭКТОПИЯ СЕРДЦА
- ТЕТРАДА ФАЛЛО
- Сопутствующие сердечные и внесердечные аномалии
- Продолжительность жизни и причины смерти
- ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ
- Система классификации и типы комплекса транспозиций
- ТИПИЧНАЯ ПОЛНАЯ ПРОСТАЯ ТРАНСПОЗИЦИЯ
- КОРРИГИРОВАННЫЕ ТРАНСПОЗИЦИИ
- ОТХОЖДЕНИЕ ОБОИХ КРУПНЫХ СОСУДОВ ОТ ПРАВОГО ЖЕЛУДОЧКА
- ОТХОЖДЕНИЕ ОБОИХ КРУПНЫХ СОСУДОВ ОТ ЛЕВОГО ЖЕЛУДОЧКА
- ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
- ЛЕВОЖЕЛУДОЧКОВОЕ — ПРАВОПРЕДСЕРДНОЕ СООБЩЕНИЕ
- ДЕФЕКТЫ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ
- ПРЕЖДЕВРЕМЕННОЕ ЗАКРЫТИЕ ОВАЛЬНОГО ОКНА
- ДЕФЕКТЫ АТРИОВЕНТРИКУЛЯРНОГО КАНАЛА
- СИНДРОМ ГИПОПЛАЗИИ ЛЕВЫХ ОТДЕЛОВ СЕРДЦА
- ВРОЖДЕННЫЙ СТЕНОЗ МИТРАЛЬНОГО КЛАПАНА
- ВРОЖДЕННАЯ НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА
- СИНДРОМ ГИПОПЛАЗИИ ПРАВЫХ ОТДЕЛОВ СЕРДЦА
- ПОРОКИ ТРЕХСТВОРЧАТОГО КЛАПАНА. РЕДКИЕ АНОМАЛИИ
- АНОМАЛИЯ ЭБШТЕЙНА
- ГИПОПЛАЗИЯ МИОКАРДА ПРАВОГО ЖЕЛУДОЧКА. АНОМАЛИЯ УЛЯ
- АОРТАЛЬНЫЙ СТЕНОЗ
- ВРОЖДЕННАЯ АОРТАЛЬНАЯ НЕДОСТАТОЧНОСТЬ
- ВРОЖДЕННЫЙ ДВУСТВОРЧАТЫЙ АОРТАЛЬНЫЙ КЛАПАН
- ВРОЖДЕННЫЙ ЧЕТЫРЕХСТВОРЧАТЫЙ АОРТАЛЬНЫЙ КЛАПАН
- СТЕНОЗЫ ВЫХОДНОГО ТРАКТА ПРАВОГО ЖЕЛУДОЧКА И ЛЕГОЧНОЙ АРТЕРИИ
- ВРОЖДЕННАЯ НЕДОСТАТОЧНОСТЬ КЛАПАНОВ ЛЕГОЧНОЙ АРТЕРИИ
- ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК
- АГЕНЕЗИЯ АРТЕРИАЛЬНОГО ПРОТОКА
- КОАРКТАЦИЯ АОРТЫ
- ПОРОКИ СИСТЕМЫ ДУГИ АОРТЫ
- ОБЩИЙ АРТЕРИАЛЬНЫЙ СТВОЛ (TRUNCUS ARTERIOSUS)
- АОРТОПУЛЬМОНАЛЬНОЕ ОКНО
- АНОМАЛЬНЫЙ ДРЕНАЖ ЛЕГОЧНЫХ ВЕН
- ЛЕВОЕ ТРЕХПРЕДСЕРДНОЕ СЕРДЦЕ (COR TRIATRIATUM SINISTER)
- СТЕНОЗ ОТДЕЛЬНЫХ ЛЕГОЧНЫХ ВЕН
- АНОМАЛЬНЫЙ ДРЕНАЖ СИСТЕМНЫХ ВЕН
- АНОМАЛИИ КОРОНАРНОГО СИНУСА
- СОХРАНИВШИЕСЯ КЛАПАНЫ ВЕНОЗНОГО СИНУСА
- ЕДИНЫЙ (ОБЩИЙ) ЖЕЛУДОЧЕК
- ФИБРОЭЛАСТОЗ ЭНДОКАРДА
- ВРОЖДЕННЫЕ АНОМАЛИИ КОРОНАРНЫХ СОСУДОВ
- ВРОЖДЕННЫЕ АНЕВРИЗМЫ СИНУСОВ ВАЛЬСАЛЬВЫ
- ВРОЖДЕННЫЙ ДЕФЕКТ ПЕРИКАРДА
- ВРОЖДЕННЫЙ ДИВЕРТИКУЛ СЕРДЦА
- ДИВЕРТИКУЛ, АНЕВРИЗМА И ИДИОПАТИЧЕСКОЕ РАСШИРЕНИЕ ПРЕДСЕРДИЙ
- ЮКСТАПОЗИЦИЯ ПРЕДСЕРДНЫХ УШЕК
- АНЕВРИЗМА МЕМБРАНОЗНОЙ ЧАСТИ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
- ИДИОПАТИЧЕСКОЕ РАСШИРЕНИЕ ЛЕГОЧНОЙ АРТЕРИИ