Глава 10 РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ, СОПРОВОЖДАЮЩИХСЯ ПОРАЖЕНИЕМ ЦНС
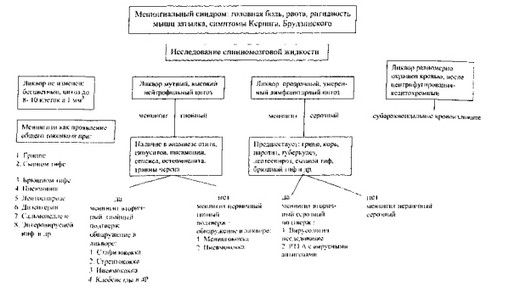
Менингеальный синдром складывается из общемозговых и непосредственно менингеальных симптомов. К общемозговым симптомам относят сильную мучительную головную боль распирающего характера, рвоту, не приносящую больному облегчения, иногда при тяжелых состояниях психомоторное возбуждение, бред, галлюцинации, судороги.
К менингеальным симптомам относят гиперестезию, мышечные тонические напряжения (ригидность затылочных мышц, симптом Кернига, симптомы Брудзинского, симптом «Лессажа» или подвешивания у грудных детей, выбухание большого родничка), реактивные болевые феномены (болезненность при надавливании на глазные яблоки, на переднюю стенку наружного слухового прохода, усиление головной боли при перкуссии скуловых дуг и черепа), снижение брюшных, периостальных и сухожильных рефлексов.
Менингизм - характеризуется проявлениями клинической и общемозговой менингеальной симптоматики без воспалительных изменений ликвора. Клинические признаки менигизма проявляются не за счет воспалительного процесса в мозговых оболочках, а их токсическим раздражением и повышением внутричерепного давления. Чаще всего менингизм встречается при гриппе, других ОРВИ, кори, брюшном тифе.
Мы решили ознакомить вас и дать основную клиническую характеристику инфекционным заболеваниям, протекающим с вышеперечисленными синдромами.
Для менннгококкового менингита характерно острое начало с подъема температуры тела до 39-40°С, сильного озноба. Дети старшего возраста жалуются на сильную головную боль, которая обычно имеет диффузный характер без строгой локализации, однако боль может локализоваться в области лба, в висках, затылке. Дети стонут, хватаются руками за голову, становятся беспокойными, вскрикивают, у них полностью расстраивается сон. Головная боль усиливается при движении, повороте головы, сильных световых и звуковых раздражителях. У некоторых больных возбуждение сменяется заторможенностью, безразличием к окружающему. Возможны болевые ощущения по ходу позвоночника, особенно отчетливые при надавливании по ходу нервных стволов и корешков нервов. Любое, даже легкое прикосновение к больному вызывает резкое беспокойство и усиление болевых ощущений. Явления гиперестезии являются одним из ведущих симптомов гнойного менингита. Не менее характерным начальным симптомом менингита является рвота. Она появляется с первого дня и не связана с приемом пищи. У большинства больных рвота бывает повторной, иногда многократной. Более частая рвота отмечается в первые дни болезни. В отдельных случаях рвота - первый манифестный признак начинающегося менингита. Важным симптомом при менингококковом менингите у детей раннего возраста являются судороги. Обычно они клоннко-тонические. нередко появляются с первого дня болезни. Менингеальные симптомы отмечаются на 2-3-й день, но могут быть отчетливыми с первого дня заболевания. Чаще всего определяются ригидность затылочных мышц, симптом Кернига и верхний симптом Брудзинского. Сухожильные рефлексы чаще повышены, но при тяжелой интоксикации они могут отсутствовать, нередко определяются клонус стоп, симптом Бабинского, мышечная гипотония. Возможно быстро преходящее поражение черепных нервов (обычно III, VI, VII, VIII пар). Появление очаговой симптоматики указывает на отек и набухание мозга. При менингококковом менингите с большим постоянством отмечаются красный дермографизм, герпетические высыпания на губах. Лицо больного бледное, имеет страдальческое выражение, склеры слегка инъецированы. Пульс учащен, тоны сердца приглушены, артериальное давление с тенденцией к понижению. В тяжелых случаях дыхание частое, поверхностное. При перкуссии определяется коробочный звук, а при аускультации — жесткое дыхание. У детей раннего возраста часто отмечаются поносы, причем расстройство стула может появиться с первых дней и выступить на первый план, что затрудняет диагностику. Характерна сухость языка, иногда жажда, увеличение печени и селезенки.
Вследствие интоксикации могут появиться изменения в моче: незначительная альбуминурия, цилиндрурия, микрогематурия. В периферической крови находят лейкоцитоз, нейтрофильный сдвиг, анэозинофилию, повышенную СОЭ.
Большое значение для диагностики имеют изменения спинномозговой жидкости. В первый день болезни ликвор может быть еще прозрачным или слегка опалесцировать, однако быстро становится мутным, гнойным за счет большого содержания нейтрофилов. Плеоцитоз достигает нескольких тысяч в 1 мкл. Но бывают случаи, когда плеоцитоз небольшой, количество белка увеличено, а содержание сахара и хлоридов снижено.
Менингококковый менингоэнцефалит - с первых дней болезни появляется и доминирует энцефалитическая симптоматика: двигательное возбуждение, нарушение сознания, судороги, поражение III, IV, V, VIII, реже других черепных нервов. Возможны геми- и монопарезы. Иногда могут возникать бульбарные параличи, мозжечковая атаксия, глазодвигательные расстройства и другие неврологические симптомы. Заболевание протекает особеннно тяжело и нередко заканчивается неблагоприятно.
Менингококковый менингит и менингококкцемия - в клинической симптоматике смешанных форм могут доминировать проявления как менингита и менингоэнцефалита, так и менин- гококкцемии.
Клинически острое набухание и отек мозга проявляются резкой головной болью, судорогами, потерей сознания, психомоторным возбуждением, повторной рвотой. Вследствие ущемления продолговатого мозга при вклинении головного мозга в большое затылочное отверстие развиваются грозные симптомы: пульс редкий, аритмия, артериальное давление снижается, дыхание шумное, поверхностное, по типу Чейна - Стокса, часто гипертермия, гиперемия лица, цианоз, потливость. Характерны гипоксия, гипокапния, дыхательный алкалоз. Летальный исход наступает от отека легких и остановки дыхания.
У маленьких детей течение болезни может усугубляться развитием синдрома церебральной гипотензии. Возникновение этого синдрома связано с парентеральным введением массивных доз бензил пенициллина, а также с проведением интенсивной дегидратационной терапии. Клиническая картина проявляется резким токсикозом и обезвоживанием, черты лица заострены, глаза запавшие, вокруг глаз темные круги, отмечаются судороги, гипотония, менингеальные симптомы ослабевают или вообще отсутствуют, большой родничок западает. Сухожильные рефлексы угасают. Давление в спинномозговом канале низкое, ликвор вытекает редкими каплями (церебральный коллапс).
Течение менингококкового менингита может существенно утяжеляться и в случае распространения воспалительного процесса на эпендиму желудочков мозга. Явления эпендиматита могут возникать как в ранние, так и в более поздние сроки менингококкового менингита, особенно в случае недостаточного или поздно начатого лечения. Клинически эпендиматит характеризуется симптомами менингоэнцефалита. Ведущими симптомами являются сонливость, двигательное беспокойство, прострация, кома или сопор, усиливающийся мышечный гипертонус вплоть до описто- тонуса, судороги, гиперестезия, дрожание конечностей, упорная рвота. У детей первого года жизни отмечается выбухание большого родничка, возможно расхождение швов. Характерна поза ребенка: ноги перекрещены в области голени и вытянуты, кисти флексированы, а пальцы сжаты в кулак.
Решающее диагностическое значение имеет люмбальная пункция. Иногда ликвор может быть прозрачным или слегка опалесцирующим: плеоцитоз в пределах 50-100-200 клеток с преобладанием лимфоцитов. Эти так называемые серозные формы менингококкового менингита отмечаются обычно при рано начатом лечении. В этих случаях терапия антибиотиками дает обрывающий эффект еще на стадии серозного воспаления. Наибольшее значение имеет бактериологическое исследование ликвора и мазков крови (толстая капля) на наличие менингококка. Серологическая диагностика не получила широкого распространения из-за отсутствия стандартных диагностикумов. Из серологических методов наибольшей чувствительностью обладают РИГА и реакция встречного иммуноэлектроосмофореза (ВИЭФ). Эти реакции высокочувствительны и позволяют улавливать незначительное содержание специфических антител и минимальную концентрацию в крови больных менингококкового токсина.
Менингококковую инфекцию с поражением ЦНС чаще всего приходится дифференцировать от токсического гриппа и других ОРВИ, протекающих с менингеальными и энцефалити- ческими явлениями. Решающее значение для дифференциации этих заболеваний имеют результаты исследования спинномозговой жидкости. При неосложненном гриппе и других ОРВИ ликвор нормальный. Менингококковый менингит необходимо дифференцировать и от других инфекционных заболеваний (тяжелая форма дизентерии, сальмонеллез, брюшной тиф и др.), сопровождающихся менингеальной симптоматикой.
Наибольшие трудности обычно возникают при установлении характера менингита - серозного или гнойного.
Серозное воспаление мозговых оболочек может быть вызвано энтеровирусами, туберкулезными микобактериями, леп- тоспирами, полиовирусами, вирусами эпидемического паротита и др. Решить вопрос о природе менингита помогает исследование ликвора. При всех серозных менингитах, независимо от этиологии, спинномозговая жидкость прозрачная, плеоцитоз за счет увеличения содержания лимфоцитов, количество белка нормальное или слегка увеличено. Исключив серозное воспаление мозговых оболочек и установив гнойную природу менингита, на втором этапе обследования важно определить его этиологию. Кроме менингококковой природы, гнойное воспаление мозговых оболочек может быть вызвано различной бактериальной флорой: пневмококками, стафилококками и стрептококками, палочкой Афанасьева — Пфейффера, синегнойной палочкой, клебсиеллами и др. Достоверно дифференцировать эти менингиты можно лишь при обнаружении возбудителя. Однако для предположительного диагноза имеет значение подробное соматическое обследование больного с целью обнаружения вторичных очагов бактериальной инфекции. Наличие такого очага свидетельствует о вторичной природе гнойного воспаления мозговых оболочек.
После перенесенной менингококковой инфекции длительное время сохраняются остаточные явления в виде церебральной астении, астеновегетативных явлений, иногда в виде легкой очаговой симптоматики, реже обнаруживается эпилептиформный синдром, проявляющийся кратковременной потерей сознания, снохождением, вздрагиванием при засыпании и пробуждении. При поздно начатом лечении возможны отставание в умственном развитии, глухота, частичная атрофия зрительного нерва и формирование гидроцефалии.
У детей раннего возраста менингеальные симптомы при менингите выражены слабо или отсутствуют, преобладает общеинфекционная симптоматика в виде гиперестезии, клонико-то- нических судорог, тремора рук и подбородка, повторной рвоты. Характерными признаками в начале менингококкового менингита у грудных детей являются общее беспокойство, плач, пронзительный крик, плохой сон и другие, которые в дальнейшем сменяются вялостью.
С большим постоянством отмечаются симптом подвешивания Лессажа и запрокидывание головы, вследствие чего ребенок принимает характерную позу. Важное диагностическое значение имеет напряжение и выбухание большого родничка.
Менингококковый менингит у детей первого года жизни в ряде случаев приходится дифференцировать от спазмофилии, а также от органических поражений ЦНС, при которых также могут отмечаться судороги. Но при этих состояниях температура тела остаётся нормальной, отсутствует напряжение и выбухание большого родничка, не бывает симптома подвешивания Лессажа. Ликвор остается нормальным. У детей грудного возраста чаще, чем у старших, наблюдается вовлечение в процесс вещества мозга, эпендимы желудочков, образование блока ликворотводящих путей с развитием гидроцефалии. Однако при своевременно начатом лечении эпендиматит и гидроцефалия встречаются редко.
Тактика ВОП: Все больные с менингококковой инфекцией или с подозрением на нее подлежат обязательной немедленной госпитализации в специализированное отделение или в диагностический бокс. Лечение должно быть комплексным с учетом тяжести болезни.
При возникновении синдрома острого набухания и отека мозга или при угрозе его развития необходимо проводить энергичную дегидратационную терапию. С этой целью вводят 15- 20% раствор маннитола из расчета 1-3 г/кг сухого вещества в сутки. Хорошим дегидратационным действием отличаются концентрированная плазма, альбумин. Как можно раньше назначают дезинтоксикационную терапию. Вводят гемодез, реопо- лиглюкин, 10% раствор глюкозы, плазму и др. Хороший эффект дает оксигенотерапия. При наличии судорог назначают противосудорожную терапию. Используется литическая смесь (промедол, димедрол или пипольфен), которую вводят внутримышечно 3-4 раза в сутки. Хороший эффект при судорогах дает также внутривенное или внутримышечное введение седуксена по 20-40 мг в сутки. Применяется также фенобарбитал, хлоралгидрат в клизмах. Больным с синдромом церебральной гипотензии дегидратация противопоказана. Проводится внутривенное, интравентрикулярное или даже эндолюмбальное введение изотонических растворов в количестве 12-15 мл.
Бешенство - вирусное заболевание, протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом.
Инкубационный период продолжается в среднем от 1 до 3 мес. (возможны колебания от 12 дней до 1 года и более). На продолжительность инкубационного периода оказывает влияние локализация укуса. Наиболее короткая инкубация наблюдается при укусе лица, головы, затем верхних конечностей и наиболее длинная - при укусе в нижние конечности.
Выделяют 3 стадии болезни: I - начальную (депрессии), II - возбуждения, III - параличей.
Окружающие часто ошибочно принимают это состояние за улучшение состояния больного, но в действительности это признак близкой смерти. Температура тела повышается до 40-42°С, нарастает тахикардия, гипотония. Смерть наступает через 12-20 ч от паралича сердца или дыхательного центра. Общая продолжительность болезни 5-8 дней, редко несколько больше.
Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей.
Диагноз основывается на эпидемиологических (укус или ослюнение кожи, слизистых оболочек заболевшего человека подозрительными на бешенство животными) и клинических данных (характерные признаки начального периода, сменяющиеся возбуждением с такими симптомами как гидрофобия, аэрофобия, слюнотечение, бред и галлюцинации). В общем анализе крови отмечается лимфоцитарный лейкоцитоз при анэо- зинофилии. Возможно обнаружение антигена вируса бешенства в отпечатках с поверхности роговой оболочки глаза. При гибели больных исследуют аммонов рог (гистологически и имму- нофлюоресцентным методом), в котором могут быть обнаружены тельца Бабеша-Негри.
Дифференцировать необходимо от столбняка, энцефалита, истероневроза, отравления атропином и стрихнином, приступов белой горячки. Столбняк характеризуется тетаническими судорогами, тризмом, «сардонической улыбкой», отсутствием нарушения сознания и нормальной психикой больных. При энцефалитах (летаргическом, полиомиелите и др.) до развития паралитической фазы отсутствует стадия возбуждения, сочетающаяся с гидрофобией, аэрофобией и выраженной симпа гико- тониен.
Картина ложного бешенства при истероневрозе отличается путаным анамнезом (часто укусившие животные здоровы), обилием субъективных жалоб, отсутствием объективных признаков (нет расстройств дыхания, тахикардии, расширения зрачков) и длительным течением.
Отравления препаратами исключают на основании тщательно собранного анамнеза и отсутствия характерной цикличности болезни. Приступы белой горячки не сопровождаются ни водобоязнью, ни судорогами.
Тактика ВОП: немедленная госпитализация в стационар. Эффективных методов лечения не существует. Проводится симптоматическая терапия для уменьшения страданий больного. Больного помещают в затемненную, изолированную от шума, теплую палату. Вводят в больших дозах морфин, пантопон, аминазин, димедрол, хлоралгидрат в клизмах. Введение кура- реподобных препаратов, перевод больного на искусственную вентиляцию легких могут продлить его жизнь. Применение антирабического иммуноглобулина при наличии клинических симптомов болезни неэффективно. Прогноз всегда неблагоприятный.
Профилактика заключается в ликвидации заболеваемости бешенством среди животных и в предупреждении болезни у людей, подвергшихся укусам инфицированных животных. Проводят вакцинацию собак, уничтожают бродячих животных. При укусах рекомендуется промыть рану теплой кипяченой водой (с мылом или без него), а затем обработать ее 70% спиртом или спиртовой настойкой йода. Затем вглубь раны и в мягкие ткани, находящиеся вокруг раны, вводят антирабическую сыворотку или антирабический иммуноглобулин. Все эти меропри- тия, как и последующую антирабическую вакцинацию, необходимо выполнять как можно быстрее.
Прививки против бешенства эффективны только в том случае, если кх начинают не позднее 14-го дня от момента укуса. Различают антирабические прививки по безусловным и условным показаниям. По безусловным показаниям прививки проводят при укусах явно бешеных животных, а также, если диагноз у укусившего животного остался неизвестным. Прививки по условным показаниям проводят при укусе животными без признаков бешенства и при карантинизации этого животного в течение 10 дней. Антитела после прививок появляются через 12-14 дней, достигают максимума через 30 сут. В связи с этим там, где можно думать о коротком инкубационном периоде (укусы в голову, лицо, множественные укусы), вводят антирабический иммуноглобулин (по безусловным показаниям в дозе 0,5 мл/кг, по условным -0,25 мг/кг). Иммуноглобулин вводят по Безредке. Но при назначении иммуноглобулина нельзя забывать о риске заражения парентеральными вирусными гепатитами и ВИЧ. Дозу вакцины (2-5 мл) и продолжительность курса устанавливают индивидуально в зависимости от локализации характера и давности укуса. Вакцину вводят ежедневно в подкожную клетчатку живота. Средняя продолжительность курса 20-25 дней. После окончания основного курса проводят 2-3 ревакцинации с интервалом в 10 дней.
Столбняк - тяжелое острое инфекционное заболевание, характеризующееся поражением вставочных мотоненронов тета- носпазмином и проявляющееся тоническими и клоническпмп судорогами скелетной мускулатуры, приводящими к асфиксии. Заболевание связано с травматизмом. Споры, а иногда и вегетативные формы заносятся из почвы на одежду, кожу человека и в случаях даже небольших повреждений ее и слизистых оболочек вызывают заболевание. Особенно частой причиной заражения бывают микротравмы нижних конечностей (62-65°/,).
Ранения стоп при ходьбе босиком, уколы острыми предметами, колючками кустов, занозы настолько часто приводят к развитию столбняка, что его называют «болезнью босых ног». Заболевание может развиться при ожогах и отморожениях, у рожениц при нарушении правил асептики, особенно в случаях родов на дому, при криминальных абортах, у новорожденных.
С учетом входных ворот инфекции различают следующие формы столбняка:
В клинической классификации выделяют общий, или генерализованный, и местный столбняк. Заболевание чаще протекает в виде генерализованного процесса. Различают четыре периода болезни: инкубационный, начальный, разгара и выздоровления.
Инкубационный период при столбняке колеблется от 5 до 14 дней, в ряде случаев укорачивается до 1-4 дней или удлиняется до 30 дней. Заболеванию могут предшествовать продромальные явления в виде головной боли, повышенной раздражительности, потливости, напряжения и подергивания мышц в окружности раны. Чаще болезнь начинается остро. Одним из начальных симптомов столбняка является тризм - напряжение и судорожное сокращение жевательных мышц, что затрудняет открывание рта. В очень тяжелых случаях зубы крепко сжаты, и открыть рот невозможно. Вслед за этим развиваются судороги мимических мышц, придающие лицу больного своеобразное выражение - одновременно улыбки и плача, получившее название сардоничесской улыбки (risus sardonicus): лоб обычно в морщинах, рот растянут в ширину, углы его опущены. Почти одновременно появляются и другие кардинальные симптомы: затруднение глотания из-за судорожного спазма мышц глотки и болезненная ригидность мышц затылка. Ригидность распространяется на другие мышечные группы в нисходящем порядке, захватывая мышцы шеи, спины, живота и конечностей. В зависимости от преобладания напряжений той или другой группы мышц тело больного приобретает самые разнообразные, иногда причудливые формы (tetanus acrobaticus). Вследствие резкого спазма мышц спины голова запрокидывается, больной выгибается на постели в виде арки, упираясь только пятками и затылком (opistotonus). В дальнейшем может появиться напряжение мышц конечностей, прямых мышц живота, который становится твердым, как доска. Гипертонус мышц затрудняет движения больного. В тяжелых случаях наступает полная скованность туловища и конечностей, за исключением кистей и стоп. На фоне постоянного гипертонуса мышц возникают мучительные, резко болезненные тетанические судороги, вначале ограниченные, затем распространенные с охватом больших мышечных групп.
Во время судорог лицо больного покрывается крупными каплями пота, делается одутловатым, выражает страдание, синеет, черты искажаются, тело вытягивается, живот напрягается, опистотонус и лордоз становятся настолько выраженными, что больной дугообразно изгибается кзади, четко вырисовываются контуры мышц шеи, туловища и рук. Больные испытывают чувство страха, скрежещут зубами, кричат и стонут от боли. Судороги дыхательных мышц, голосовой щели и диафрагмы резко нарушают акт дыхания и могут привести к смерти. Появляются расстройства кровообращения с развитием застойных явлений и аспирационных пневмоний. Спазм глоточной мускулатуры нарушает акт глотания, что вместе с тризмом ведет к обезвоживанию и голоданию. Гипертонус мышц промежностей затрудняет мочеиспускание и дефекацию. Сознание обычно остается ясным, что усугубляет страдание больных.
Со стороны сердечно-сосудистой системы со 2-3-го дня болезни выявляются тахикардия на фоне громких тонов сердца. Пульс напряжен, артериальное давление повышено. С 7-8-го дня болезни тоны сердца становятся глухими, сердце расширено за счет обоих желудочков, может наступить паралич его деятельности. Нередко наблюдаются воспаление слизистой оболочки верхних дыхательных путей и пневмонии. Кашель вызывает появление судорог, мокрота скапливается в дыхательных путях и становится механическим препятствием, ухудшающим легочную вентиляцию. Со стороны крови нередко наблюдается нейтрофильный лейкоцитоз.
Очень тяжело протекает гинекологический столбняк, ил и столбняк, возникающий после криминального аборта или родов на дому. Тяжесть течения обусловлена анаэробиозом в полости матки и нередким наслоением вторичной стафилококковой флоры, что ведет к сепсису, а также способствует активации столбнячной палочки (синергизм). Прогноз при этих формах обычно неблагоприятный.
Следует выделить протекающий очень тяжело столбняк новорожденных, встречающийся в основном в странах Азии, Африки и Латинской Америки. Заражение новорожденных столбняком происходит при инфицировании пуповинного остатка в случаях родов на дому, без медицинской помощи. Новорожденные болеют очень тяжело.
Клинический симлтомокомплекс у новорожденных детей отличается непостоянством таких кардинальных симптомов, как тризм, сардоническая улыбка, нередко рот широко раскрыт, не выражена потливость, возможна гипотермия. Мышечный гипертонус и тетанические судороги, особенно выраженные у новорожденных в виде блефароспазма, тремора нижней губы, подбородка, языка, бывает явным всегда. Летальность новорожденных достигает 90-100%.
Местный столбняк у человека встречается редко. Первоначально поражаются мышцы в области раны, где появляются боль, затем мышечное напряжение и тетанические судороги. По мере поражения новых отделов спинного мозга происходит генерализация процесса.
Осложнения при столбняке делят на ранние и поздние. В ранние сроки болезни возникают бронхиты и пневмонии ателекта- тического, аспирационного и гипостатического происхождения. Последствием судорог бывают разрывы мышц и сухожилий, переломы костей, вывихи. Длительные судороги дыхательных мышц могут привести к асфиксии. Нарастающая при судорогах гипоксия вызывает коронароспазм с развитием инфаркта миокарда у пожилых, а также способствует параличу сердечной мышцы, наступающему, как правило, на высоте судорожного приступа. При этом не исключается прямое действие тета- нотоксина на миокард.
К поздним осложнениям относят по существу последствия болезни - длительную тахикардию и гипотонию, общую сла-
бость, деформацию позвоночника, контрактуру мышц и суставов, паралич черепных нервов, что иногда неправильно расценивают как хронический столбняк.
В клинической диагностике столбняка особого внимания заслуживают предшествующие ранения и травмы. Из типичных признаков большое значение для диагностики приобретают повышение рефлекторной возбудимости, обильное потоотделение, сардоническая улыбка, тризм.
В ранней стадии развития болезни, особенно при легких формах, столбняк следует дифференцировать с состояниями, при которых может наблюдаться тризм, а в более поздний период - судороги. Тризм может появляться при воспалительных процессах в нижней челюсти и ее суставах, околоушной железе, при перитонзиллите. Судороги, развивающиеся при столбняке, следует дифференцировать с судорожными состояниями другой этиологии: на почве тетании, истерии, эпилепсии, отравлений стрихнином и др.
Лицевой столбняк Розе нужно дифференцировать со стволовым энцефалитом, при котором не бывает тризма.
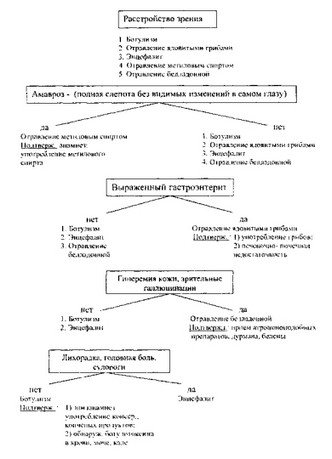
При ботулизме большое значение имеют эпидемиологические и характерные клинические проявления (употребление в пищу консервированных продуктов, появление зрительных нарушений, нарушение акта глотания, изменение тембра голоса, дыхательной недостаточности и др.).
Диагностика упрощается, если заболевание протекает на фоне нормальной температуры тела, сопровождается выраженной миастенией, мидриазом, общей бледностью, сухостью слизистых оболочек полости рта, жаждой, головокружением, без нарушения сознания, при наличии чёткого эпиданамнеза.
К менингеальным симптомам относят гиперестезию, мышечные тонические напряжения (ригидность затылочных мышц, симптом Кернига, симптомы Брудзинского, симптом «Лессажа» или подвешивания у грудных детей, выбухание большого родничка), реактивные болевые феномены (болезненность при надавливании на глазные яблоки, на переднюю стенку наружного слухового прохода, усиление головной боли при перкуссии скуловых дуг и черепа), снижение брюшных, периостальных и сухожильных рефлексов.
Менингизм - характеризуется проявлениями клинической и общемозговой менингеальной симптоматики без воспалительных изменений ликвора. Клинические признаки менигизма проявляются не за счет воспалительного процесса в мозговых оболочках, а их токсическим раздражением и повышением внутричерепного давления. Чаще всего менингизм встречается при гриппе, других ОРВИ, кори, брюшном тифе.
Мы решили ознакомить вас и дать основную клиническую характеристику инфекционным заболеваниям, протекающим с вышеперечисленными синдромами.
Для менннгококкового менингита характерно острое начало с подъема температуры тела до 39-40°С, сильного озноба. Дети старшего возраста жалуются на сильную головную боль, которая обычно имеет диффузный характер без строгой локализации, однако боль может локализоваться в области лба, в висках, затылке. Дети стонут, хватаются руками за голову, становятся беспокойными, вскрикивают, у них полностью расстраивается сон. Головная боль усиливается при движении, повороте головы, сильных световых и звуковых раздражителях. У некоторых больных возбуждение сменяется заторможенностью, безразличием к окружающему. Возможны болевые ощущения по ходу позвоночника, особенно отчетливые при надавливании по ходу нервных стволов и корешков нервов. Любое, даже легкое прикосновение к больному вызывает резкое беспокойство и усиление болевых ощущений. Явления гиперестезии являются одним из ведущих симптомов гнойного менингита. Не менее характерным начальным симптомом менингита является рвота. Она появляется с первого дня и не связана с приемом пищи. У большинства больных рвота бывает повторной, иногда многократной. Более частая рвота отмечается в первые дни болезни. В отдельных случаях рвота - первый манифестный признак начинающегося менингита. Важным симптомом при менингококковом менингите у детей раннего возраста являются судороги. Обычно они клоннко-тонические. нередко появляются с первого дня болезни. Менингеальные симптомы отмечаются на 2-3-й день, но могут быть отчетливыми с первого дня заболевания. Чаще всего определяются ригидность затылочных мышц, симптом Кернига и верхний симптом Брудзинского. Сухожильные рефлексы чаще повышены, но при тяжелой интоксикации они могут отсутствовать, нередко определяются клонус стоп, симптом Бабинского, мышечная гипотония. Возможно быстро преходящее поражение черепных нервов (обычно III, VI, VII, VIII пар). Появление очаговой симптоматики указывает на отек и набухание мозга. При менингококковом менингите с большим постоянством отмечаются красный дермографизм, герпетические высыпания на губах. Лицо больного бледное, имеет страдальческое выражение, склеры слегка инъецированы. Пульс учащен, тоны сердца приглушены, артериальное давление с тенденцией к понижению. В тяжелых случаях дыхание частое, поверхностное. При перкуссии определяется коробочный звук, а при аускультации — жесткое дыхание. У детей раннего возраста часто отмечаются поносы, причем расстройство стула может появиться с первых дней и выступить на первый план, что затрудняет диагностику. Характерна сухость языка, иногда жажда, увеличение печени и селезенки.
Вследствие интоксикации могут появиться изменения в моче: незначительная альбуминурия, цилиндрурия, микрогематурия. В периферической крови находят лейкоцитоз, нейтрофильный сдвиг, анэозинофилию, повышенную СОЭ.
Большое значение для диагностики имеют изменения спинномозговой жидкости. В первый день болезни ликвор может быть еще прозрачным или слегка опалесцировать, однако быстро становится мутным, гнойным за счет большого содержания нейтрофилов. Плеоцитоз достигает нескольких тысяч в 1 мкл. Но бывают случаи, когда плеоцитоз небольшой, количество белка увеличено, а содержание сахара и хлоридов снижено.
Менингококковый менингоэнцефалит - с первых дней болезни появляется и доминирует энцефалитическая симптоматика: двигательное возбуждение, нарушение сознания, судороги, поражение III, IV, V, VIII, реже других черепных нервов. Возможны геми- и монопарезы. Иногда могут возникать бульбарные параличи, мозжечковая атаксия, глазодвигательные расстройства и другие неврологические симптомы. Заболевание протекает особеннно тяжело и нередко заканчивается неблагоприятно.
Менингококковый менингит и менингококкцемия - в клинической симптоматике смешанных форм могут доминировать проявления как менингита и менингоэнцефалита, так и менин- гококкцемии.
Клинически острое набухание и отек мозга проявляются резкой головной болью, судорогами, потерей сознания, психомоторным возбуждением, повторной рвотой. Вследствие ущемления продолговатого мозга при вклинении головного мозга в большое затылочное отверстие развиваются грозные симптомы: пульс редкий, аритмия, артериальное давление снижается, дыхание шумное, поверхностное, по типу Чейна - Стокса, часто гипертермия, гиперемия лица, цианоз, потливость. Характерны гипоксия, гипокапния, дыхательный алкалоз. Летальный исход наступает от отека легких и остановки дыхания.
У маленьких детей течение болезни может усугубляться развитием синдрома церебральной гипотензии. Возникновение этого синдрома связано с парентеральным введением массивных доз бензил пенициллина, а также с проведением интенсивной дегидратационной терапии. Клиническая картина проявляется резким токсикозом и обезвоживанием, черты лица заострены, глаза запавшие, вокруг глаз темные круги, отмечаются судороги, гипотония, менингеальные симптомы ослабевают или вообще отсутствуют, большой родничок западает. Сухожильные рефлексы угасают. Давление в спинномозговом канале низкое, ликвор вытекает редкими каплями (церебральный коллапс).
Течение менингококкового менингита может существенно утяжеляться и в случае распространения воспалительного процесса на эпендиму желудочков мозга. Явления эпендиматита могут возникать как в ранние, так и в более поздние сроки менингококкового менингита, особенно в случае недостаточного или поздно начатого лечения. Клинически эпендиматит характеризуется симптомами менингоэнцефалита. Ведущими симптомами являются сонливость, двигательное беспокойство, прострация, кома или сопор, усиливающийся мышечный гипертонус вплоть до описто- тонуса, судороги, гиперестезия, дрожание конечностей, упорная рвота. У детей первого года жизни отмечается выбухание большого родничка, возможно расхождение швов. Характерна поза ребенка: ноги перекрещены в области голени и вытянуты, кисти флексированы, а пальцы сжаты в кулак.
Решающее диагностическое значение имеет люмбальная пункция. Иногда ликвор может быть прозрачным или слегка опалесцирующим: плеоцитоз в пределах 50-100-200 клеток с преобладанием лимфоцитов. Эти так называемые серозные формы менингококкового менингита отмечаются обычно при рано начатом лечении. В этих случаях терапия антибиотиками дает обрывающий эффект еще на стадии серозного воспаления. Наибольшее значение имеет бактериологическое исследование ликвора и мазков крови (толстая капля) на наличие менингококка. Серологическая диагностика не получила широкого распространения из-за отсутствия стандартных диагностикумов. Из серологических методов наибольшей чувствительностью обладают РИГА и реакция встречного иммуноэлектроосмофореза (ВИЭФ). Эти реакции высокочувствительны и позволяют улавливать незначительное содержание специфических антител и минимальную концентрацию в крови больных менингококкового токсина.
Менингококковую инфекцию с поражением ЦНС чаще всего приходится дифференцировать от токсического гриппа и других ОРВИ, протекающих с менингеальными и энцефалити- ческими явлениями. Решающее значение для дифференциации этих заболеваний имеют результаты исследования спинномозговой жидкости. При неосложненном гриппе и других ОРВИ ликвор нормальный. Менингококковый менингит необходимо дифференцировать и от других инфекционных заболеваний (тяжелая форма дизентерии, сальмонеллез, брюшной тиф и др.), сопровождающихся менингеальной симптоматикой.
Наибольшие трудности обычно возникают при установлении характера менингита - серозного или гнойного.
Серозное воспаление мозговых оболочек может быть вызвано энтеровирусами, туберкулезными микобактериями, леп- тоспирами, полиовирусами, вирусами эпидемического паротита и др. Решить вопрос о природе менингита помогает исследование ликвора. При всех серозных менингитах, независимо от этиологии, спинномозговая жидкость прозрачная, плеоцитоз за счет увеличения содержания лимфоцитов, количество белка нормальное или слегка увеличено. Исключив серозное воспаление мозговых оболочек и установив гнойную природу менингита, на втором этапе обследования важно определить его этиологию. Кроме менингококковой природы, гнойное воспаление мозговых оболочек может быть вызвано различной бактериальной флорой: пневмококками, стафилококками и стрептококками, палочкой Афанасьева — Пфейффера, синегнойной палочкой, клебсиеллами и др. Достоверно дифференцировать эти менингиты можно лишь при обнаружении возбудителя. Однако для предположительного диагноза имеет значение подробное соматическое обследование больного с целью обнаружения вторичных очагов бактериальной инфекции. Наличие такого очага свидетельствует о вторичной природе гнойного воспаления мозговых оболочек.
После перенесенной менингококковой инфекции длительное время сохраняются остаточные явления в виде церебральной астении, астеновегетативных явлений, иногда в виде легкой очаговой симптоматики, реже обнаруживается эпилептиформный синдром, проявляющийся кратковременной потерей сознания, снохождением, вздрагиванием при засыпании и пробуждении. При поздно начатом лечении возможны отставание в умственном развитии, глухота, частичная атрофия зрительного нерва и формирование гидроцефалии.

У детей раннего возраста менингеальные симптомы при менингите выражены слабо или отсутствуют, преобладает общеинфекционная симптоматика в виде гиперестезии, клонико-то- нических судорог, тремора рук и подбородка, повторной рвоты. Характерными признаками в начале менингококкового менингита у грудных детей являются общее беспокойство, плач, пронзительный крик, плохой сон и другие, которые в дальнейшем сменяются вялостью.
С большим постоянством отмечаются симптом подвешивания Лессажа и запрокидывание головы, вследствие чего ребенок принимает характерную позу. Важное диагностическое значение имеет напряжение и выбухание большого родничка.
Менингококковый менингит у детей первого года жизни в ряде случаев приходится дифференцировать от спазмофилии, а также от органических поражений ЦНС, при которых также могут отмечаться судороги. Но при этих состояниях температура тела остаётся нормальной, отсутствует напряжение и выбухание большого родничка, не бывает симптома подвешивания Лессажа. Ликвор остается нормальным. У детей грудного возраста чаще, чем у старших, наблюдается вовлечение в процесс вещества мозга, эпендимы желудочков, образование блока ликворотводящих путей с развитием гидроцефалии. Однако при своевременно начатом лечении эпендиматит и гидроцефалия встречаются редко.
Тактика ВОП: Все больные с менингококковой инфекцией или с подозрением на нее подлежат обязательной немедленной госпитализации в специализированное отделение или в диагностический бокс. Лечение должно быть комплексным с учетом тяжести болезни.
При возникновении синдрома острого набухания и отека мозга или при угрозе его развития необходимо проводить энергичную дегидратационную терапию. С этой целью вводят 15- 20% раствор маннитола из расчета 1-3 г/кг сухого вещества в сутки. Хорошим дегидратационным действием отличаются концентрированная плазма, альбумин. Как можно раньше назначают дезинтоксикационную терапию. Вводят гемодез, реопо- лиглюкин, 10% раствор глюкозы, плазму и др. Хороший эффект дает оксигенотерапия. При наличии судорог назначают противосудорожную терапию. Используется литическая смесь (промедол, димедрол или пипольфен), которую вводят внутримышечно 3-4 раза в сутки. Хороший эффект при судорогах дает также внутривенное или внутримышечное введение седуксена по 20-40 мг в сутки. Применяется также фенобарбитал, хлоралгидрат в клизмах. Больным с синдромом церебральной гипотензии дегидратация противопоказана. Проводится внутривенное, интравентрикулярное или даже эндолюмбальное введение изотонических растворов в количестве 12-15 мл.
Бешенство - вирусное заболевание, протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом.
Инкубационный период продолжается в среднем от 1 до 3 мес. (возможны колебания от 12 дней до 1 года и более). На продолжительность инкубационного периода оказывает влияние локализация укуса. Наиболее короткая инкубация наблюдается при укусе лица, головы, затем верхних конечностей и наиболее длинная - при укусе в нижние конечности.
Выделяют 3 стадии болезни: I - начальную (депрессии), II - возбуждения, III - параличей.
- стадия. Заболевание начинается с появления неприятных ощущений в области укуса (жжение, тянущие боли с иррадиацией к центру, зуд, гиперестезия кожи), хотя рана уже может полностью зарубцеваться. Иногда вновь появляются местные воспалительные явления, рубец становится красным и припухает. При укусах в лицо наблюдаются обонятельные и зрительные галлюцинации. Температура тела становится субфебрильной - чаще 37,2-37,3°С. Одновременно возникают первые симп- топы нарушения психики: необъяснимый страх, тоска, тревога, депрессия, реже - повышенная раздражительность. Больной замкнут, апатичен, отказывается от еды, плохо спит, сон у него сопровождается устрашающими сновидениями. Начальная стадия длится 1-3 дня. Затем присоединяются апатия и депрессия сменяются беспокойством, учащаются пульс и дыхание, возникает чувство стеснения в груди.
- стадия - возбуждения характеризуется повышенной рефлекторной возбудимостью и резкой симпатикотонией. Наиболее ярким клиническим симптомом бешенства является водобоязнь (гидрофобия): при попытках пить возникают болезненные спастические сокращения глотательных мышц и вспомогательной дыхательной мускулатуры. Эти явления нарастают в своей интенсивности так, что одно напоминание о воде или звук льющейся жидкости вызывает спазмы мышц глотки и гортани. Дыхание становится шумным в виде коротких судорожных вдохов. В это время резко обостряются реакции на любые раздражители. Приступ судорог может быть спровоцирован дуновением в лицо струи воздуха (аэрофобия), ярким светом (фотофобия) или громким звуком (акустикофобия). Зрачки больного сильно расширены, возникает экзофтальм, взгляд устремляется в одну точку. Пульс резко ускорен, появляется обильное мучительное слюнотечение (сиалорея), потоотделение. На высоте приступа возникает бурное психомоторное возбуждение (приступы буйства, бешенства) с яростными и агрессивными действиями. Больные могут ударить, укусить окружающих, плюются, рвут на себе одежду. Сознание помрачается, развиваются слуховые и зрительные галлюцинации устрашающего характера. Возможна остановка сердца и дыхания. В межприступный промежуток сознание обычно проясняется, больные могут правильно оценивать обстановку и разумно отвечать на вопросы. Через 2-3 дня возбуждение, если не наступила смерть на высоте одного из приступов, сменяется параличами мышц конечностей, языка, лица. Период параличей связан с выпадением деятельности коры большого мозга и подкорковых образований, отличается выраженным снижением двигательной и чувствительной функций. Судороги и приступы гидрофобии прекращаются.
Окружающие часто ошибочно принимают это состояние за улучшение состояния больного, но в действительности это признак близкой смерти. Температура тела повышается до 40-42°С, нарастает тахикардия, гипотония. Смерть наступает через 12-20 ч от паралича сердца или дыхательного центра. Общая продолжительность болезни 5-8 дней, редко несколько больше.
Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей.
Диагноз основывается на эпидемиологических (укус или ослюнение кожи, слизистых оболочек заболевшего человека подозрительными на бешенство животными) и клинических данных (характерные признаки начального периода, сменяющиеся возбуждением с такими симптомами как гидрофобия, аэрофобия, слюнотечение, бред и галлюцинации). В общем анализе крови отмечается лимфоцитарный лейкоцитоз при анэо- зинофилии. Возможно обнаружение антигена вируса бешенства в отпечатках с поверхности роговой оболочки глаза. При гибели больных исследуют аммонов рог (гистологически и имму- нофлюоресцентным методом), в котором могут быть обнаружены тельца Бабеша-Негри.
Дифференцировать необходимо от столбняка, энцефалита, истероневроза, отравления атропином и стрихнином, приступов белой горячки. Столбняк характеризуется тетаническими судорогами, тризмом, «сардонической улыбкой», отсутствием нарушения сознания и нормальной психикой больных. При энцефалитах (летаргическом, полиомиелите и др.) до развития паралитической фазы отсутствует стадия возбуждения, сочетающаяся с гидрофобией, аэрофобией и выраженной симпа гико- тониен.
Картина ложного бешенства при истероневрозе отличается путаным анамнезом (часто укусившие животные здоровы), обилием субъективных жалоб, отсутствием объективных признаков (нет расстройств дыхания, тахикардии, расширения зрачков) и длительным течением.
Отравления препаратами исключают на основании тщательно собранного анамнеза и отсутствия характерной цикличности болезни. Приступы белой горячки не сопровождаются ни водобоязнью, ни судорогами.
Тактика ВОП: немедленная госпитализация в стационар. Эффективных методов лечения не существует. Проводится симптоматическая терапия для уменьшения страданий больного. Больного помещают в затемненную, изолированную от шума, теплую палату. Вводят в больших дозах морфин, пантопон, аминазин, димедрол, хлоралгидрат в клизмах. Введение кура- реподобных препаратов, перевод больного на искусственную вентиляцию легких могут продлить его жизнь. Применение антирабического иммуноглобулина при наличии клинических симптомов болезни неэффективно. Прогноз всегда неблагоприятный.
Профилактика заключается в ликвидации заболеваемости бешенством среди животных и в предупреждении болезни у людей, подвергшихся укусам инфицированных животных. Проводят вакцинацию собак, уничтожают бродячих животных. При укусах рекомендуется промыть рану теплой кипяченой водой (с мылом или без него), а затем обработать ее 70% спиртом или спиртовой настойкой йода. Затем вглубь раны и в мягкие ткани, находящиеся вокруг раны, вводят антирабическую сыворотку или антирабический иммуноглобулин. Все эти меропри- тия, как и последующую антирабическую вакцинацию, необходимо выполнять как можно быстрее.
Прививки против бешенства эффективны только в том случае, если кх начинают не позднее 14-го дня от момента укуса. Различают антирабические прививки по безусловным и условным показаниям. По безусловным показаниям прививки проводят при укусах явно бешеных животных, а также, если диагноз у укусившего животного остался неизвестным. Прививки по условным показаниям проводят при укусе животными без признаков бешенства и при карантинизации этого животного в течение 10 дней. Антитела после прививок появляются через 12-14 дней, достигают максимума через 30 сут. В связи с этим там, где можно думать о коротком инкубационном периоде (укусы в голову, лицо, множественные укусы), вводят антирабический иммуноглобулин (по безусловным показаниям в дозе 0,5 мл/кг, по условным -0,25 мг/кг). Иммуноглобулин вводят по Безредке. Но при назначении иммуноглобулина нельзя забывать о риске заражения парентеральными вирусными гепатитами и ВИЧ. Дозу вакцины (2-5 мл) и продолжительность курса устанавливают индивидуально в зависимости от локализации характера и давности укуса. Вакцину вводят ежедневно в подкожную клетчатку живота. Средняя продолжительность курса 20-25 дней. После окончания основного курса проводят 2-3 ревакцинации с интервалом в 10 дней.
Столбняк - тяжелое острое инфекционное заболевание, характеризующееся поражением вставочных мотоненронов тета- носпазмином и проявляющееся тоническими и клоническпмп судорогами скелетной мускулатуры, приводящими к асфиксии. Заболевание связано с травматизмом. Споры, а иногда и вегетативные формы заносятся из почвы на одежду, кожу человека и в случаях даже небольших повреждений ее и слизистых оболочек вызывают заболевание. Особенно частой причиной заражения бывают микротравмы нижних конечностей (62-65°/,).
Ранения стоп при ходьбе босиком, уколы острыми предметами, колючками кустов, занозы настолько часто приводят к развитию столбняка, что его называют «болезнью босых ног». Заболевание может развиться при ожогах и отморожениях, у рожениц при нарушении правил асептики, особенно в случаях родов на дому, при криминальных абортах, у новорожденных.
С учетом входных ворот инфекции различают следующие формы столбняка:
- травматический столбняк (раневой, послеоперационный, послеродовой, новорожденных, постинъекционный, после ожогов, отморожений, электротравм);
- столбняк на почве воспалительных и деструктивных процессов (язвы, пролежни, распадающиеся опухоли);
- криптогенный столбняк (с невыясненными входными воротами).
В клинической классификации выделяют общий, или генерализованный, и местный столбняк. Заболевание чаще протекает в виде генерализованного процесса. Различают четыре периода болезни: инкубационный, начальный, разгара и выздоровления.
Инкубационный период при столбняке колеблется от 5 до 14 дней, в ряде случаев укорачивается до 1-4 дней или удлиняется до 30 дней. Заболеванию могут предшествовать продромальные явления в виде головной боли, повышенной раздражительности, потливости, напряжения и подергивания мышц в окружности раны. Чаще болезнь начинается остро. Одним из начальных симптомов столбняка является тризм - напряжение и судорожное сокращение жевательных мышц, что затрудняет открывание рта. В очень тяжелых случаях зубы крепко сжаты, и открыть рот невозможно. Вслед за этим развиваются судороги мимических мышц, придающие лицу больного своеобразное выражение - одновременно улыбки и плача, получившее название сардоничесской улыбки (risus sardonicus): лоб обычно в морщинах, рот растянут в ширину, углы его опущены. Почти одновременно появляются и другие кардинальные симптомы: затруднение глотания из-за судорожного спазма мышц глотки и болезненная ригидность мышц затылка. Ригидность распространяется на другие мышечные группы в нисходящем порядке, захватывая мышцы шеи, спины, живота и конечностей. В зависимости от преобладания напряжений той или другой группы мышц тело больного приобретает самые разнообразные, иногда причудливые формы (tetanus acrobaticus). Вследствие резкого спазма мышц спины голова запрокидывается, больной выгибается на постели в виде арки, упираясь только пятками и затылком (opistotonus). В дальнейшем может появиться напряжение мышц конечностей, прямых мышц живота, который становится твердым, как доска. Гипертонус мышц затрудняет движения больного. В тяжелых случаях наступает полная скованность туловища и конечностей, за исключением кистей и стоп. На фоне постоянного гипертонуса мышц возникают мучительные, резко болезненные тетанические судороги, вначале ограниченные, затем распространенные с охватом больших мышечных групп.
Во время судорог лицо больного покрывается крупными каплями пота, делается одутловатым, выражает страдание, синеет, черты искажаются, тело вытягивается, живот напрягается, опистотонус и лордоз становятся настолько выраженными, что больной дугообразно изгибается кзади, четко вырисовываются контуры мышц шеи, туловища и рук. Больные испытывают чувство страха, скрежещут зубами, кричат и стонут от боли. Судороги дыхательных мышц, голосовой щели и диафрагмы резко нарушают акт дыхания и могут привести к смерти. Появляются расстройства кровообращения с развитием застойных явлений и аспирационных пневмоний. Спазм глоточной мускулатуры нарушает акт глотания, что вместе с тризмом ведет к обезвоживанию и голоданию. Гипертонус мышц промежностей затрудняет мочеиспускание и дефекацию. Сознание обычно остается ясным, что усугубляет страдание больных.
Со стороны сердечно-сосудистой системы со 2-3-го дня болезни выявляются тахикардия на фоне громких тонов сердца. Пульс напряжен, артериальное давление повышено. С 7-8-го дня болезни тоны сердца становятся глухими, сердце расширено за счет обоих желудочков, может наступить паралич его деятельности. Нередко наблюдаются воспаление слизистой оболочки верхних дыхательных путей и пневмонии. Кашель вызывает появление судорог, мокрота скапливается в дыхательных путях и становится механическим препятствием, ухудшающим легочную вентиляцию. Со стороны крови нередко наблюдается нейтрофильный лейкоцитоз.
Очень тяжело протекает гинекологический столбняк, ил и столбняк, возникающий после криминального аборта или родов на дому. Тяжесть течения обусловлена анаэробиозом в полости матки и нередким наслоением вторичной стафилококковой флоры, что ведет к сепсису, а также способствует активации столбнячной палочки (синергизм). Прогноз при этих формах обычно неблагоприятный.
Следует выделить протекающий очень тяжело столбняк новорожденных, встречающийся в основном в странах Азии, Африки и Латинской Америки. Заражение новорожденных столбняком происходит при инфицировании пуповинного остатка в случаях родов на дому, без медицинской помощи. Новорожденные болеют очень тяжело.
Клинический симлтомокомплекс у новорожденных детей отличается непостоянством таких кардинальных симптомов, как тризм, сардоническая улыбка, нередко рот широко раскрыт, не выражена потливость, возможна гипотермия. Мышечный гипертонус и тетанические судороги, особенно выраженные у новорожденных в виде блефароспазма, тремора нижней губы, подбородка, языка, бывает явным всегда. Летальность новорожденных достигает 90-100%.
Местный столбняк у человека встречается редко. Первоначально поражаются мышцы в области раны, где появляются боль, затем мышечное напряжение и тетанические судороги. По мере поражения новых отделов спинного мозга происходит генерализация процесса.
Осложнения при столбняке делят на ранние и поздние. В ранние сроки болезни возникают бронхиты и пневмонии ателекта- тического, аспирационного и гипостатического происхождения. Последствием судорог бывают разрывы мышц и сухожилий, переломы костей, вывихи. Длительные судороги дыхательных мышц могут привести к асфиксии. Нарастающая при судорогах гипоксия вызывает коронароспазм с развитием инфаркта миокарда у пожилых, а также способствует параличу сердечной мышцы, наступающему, как правило, на высоте судорожного приступа. При этом не исключается прямое действие тета- нотоксина на миокард.
К поздним осложнениям относят по существу последствия болезни - длительную тахикардию и гипотонию, общую сла-

бость, деформацию позвоночника, контрактуру мышц и суставов, паралич черепных нервов, что иногда неправильно расценивают как хронический столбняк.
В клинической диагностике столбняка особого внимания заслуживают предшествующие ранения и травмы. Из типичных признаков большое значение для диагностики приобретают повышение рефлекторной возбудимости, обильное потоотделение, сардоническая улыбка, тризм.
В ранней стадии развития болезни, особенно при легких формах, столбняк следует дифференцировать с состояниями, при которых может наблюдаться тризм, а в более поздний период - судороги. Тризм может появляться при воспалительных процессах в нижней челюсти и ее суставах, околоушной железе, при перитонзиллите. Судороги, развивающиеся при столбняке, следует дифференцировать с судорожными состояниями другой этиологии: на почве тетании, истерии, эпилепсии, отравлений стрихнином и др.
Лицевой столбняк Розе нужно дифференцировать со стволовым энцефалитом, при котором не бывает тризма.
При ботулизме большое значение имеют эпидемиологические и характерные клинические проявления (употребление в пищу консервированных продуктов, появление зрительных нарушений, нарушение акта глотания, изменение тембра голоса, дыхательной недостаточности и др.).
Диагностика упрощается, если заболевание протекает на фоне нормальной температуры тела, сопровождается выраженной миастенией, мидриазом, общей бледностью, сухостью слизистых оболочек полости рта, жаждой, головокружением, без нарушения сознания, при наличии чёткого эпиданамнеза.
А так же в разделе « Глава 10 РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ, СОПРОВОЖДАЮЩИХСЯ ПОРАЖЕНИЕМ ЦНС »
- Глава 2 РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЛИХОРАДОЧНЫХ СОСТОЯНИЙ ПРИ НАИБОЛЕЕ РАСПРОСТРАНЕННЫХ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ
- Тактика ВОП на врачебном участке при выявлении больных с лихорадочным синдромом
- РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ С СИНДРОМОМ ДИАРЕИ
- Тактика ВОП на врачебном участке при выявлении больных с диарейным синдромом
- Ситуационные задачи для укрепления знаний студентов
- Глава 4 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЖЕЛТУХ
- Тактика ВОП на врачебном участке при выявлении больного с вирусным гепатитом
- Механические (обтурационные) подпеченочные желтухи
- Глава 5 РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЭКЗАНТЕМ ПРИ ИНФЕКЦИОННЫХ БОЛЕЗНЯХ
- Тактика ВОП на врачебном участке при выявлении больных с экзантемой
- Глава 6 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ОСОБО ОПАСНЫХ ИНФЕКЦИЙ (ООИ)
- Опорные клинические симптомы бубонной и легочной форм чумы
- Терапевтическая тактика на врачебном участке при подозрении на ООИ
- Ситуационные задачи для укрепления знаний студентов
- Глава 7 РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РЕСПИРАТОРНОГО СИНДРОМА, АНГИН ПРИ ИНФЕКЦИОННЫХ БОЛЕЗНЯХ
- Лабораторная диагностика
- Тактика ВОП.
- Наблюдение и контроль, правила выписки, диспансеризация
- Тактика ВОП на врачебном участке при выявлении инфекционных заболеваний, протекающих с респираторным синдромом
- Терапевтическая тактика ВОП при ангинах
- Ситуационные задачи для укрепления знаний студентов
- Глава 8 РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЛИМФАДЕНОПАТИЙ, МИ АЛГИЙ, АРТРАЛГИЙ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ
- Ситуационные задачи для укрепления знаний студентов
- РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ГЕМОРРАГИЧЕСКОГО СИНДРОМА ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ
- Ситуационные задачи для укрепления знаний студентов
- Терапевтическая тактика на врачебно1\1 участке при выявлении больного с поражением ЦНС
- Ситуационные задачи для укрепления знаний студентов
- РАННЯЯ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА НАИБОЛЕЕ РАСПРОСТРАНЕННЫХ В УЗБЕКИСТАНЕ ПАРАЗИТОЗОВ
- Глава 12 УРОГЕНИТАЛЬНЫЕ ИНФЕКЦИИ В ПРАКТИКЕ ВОП
- Глава 13 НЕОТЛОЖНЫЕ СОСТОЯНИЯ В КЛИНИКЕ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ