ГЛАВА 8 ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ АЛЛЕРГЕН-СПЕЦИФИЧЕСКОЙ ИММУНОТЕРАПИИ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЫ
Проблема бронхиальной астмы все больше приобретает ме- дико-социальную значимость. СИТ-метод патогенетической терапии охватывает все звенья патогенеза бронхиальной астмы.
В связи с этим, критерием надежности рассматриваемого метода терапии и показателем его эффективности могут являться результаты длительных наблюдений за состоянием пациентов, подвергнутых СИТ. В данном разделе представлен более чем 30- летний опыт авторов по СИТ и оценке отдаленных результатов специфической терапии больных с бронхиальной астмой.
Нами изучены отдаленные результаты СИТ 220 больных бронхиальной астмой, а также результаты фармакотерапии при проведении лечения 188 пациентов с использованием только медикаментов антиаллергической и симптоматической направленности.
В проведенных исследованиях отдаленные результаты иммунотерапии изучались в два этапа: первый — в течение 15 лет, второй — до 30 лет, что позволило проследить зависимость течения бронхиальной астмы от проводимой терапии. Из 220 .больных 78,6% наблюдались от 5 до 15, а 21,4% — от 2 до 4 лет. Возраст больных — от 10 до 60 лет. Средний возраст составлял
- лет, превалировали больные со средней степенью тяжести астмы (69%). Из 220 больных у 57,4% в момент обращения име
лась бивалентная аллергия, в процессе наблюдения у 12,6% больных сформировалась сочетанная аллергия к 3 - 4 группам неинфекционных аллергенов.
Анализ отдаленных результатов специфической иммунотерапии проводился у 177 (80,5%) больных с хорошим и отличным терапевтическим эффектом, у 25 — с удовлетворительным и у 18 больных, у которых после длительной клинической ремиссии возобновились приступы удушья.
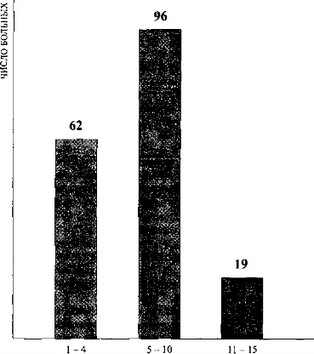
Продолжительность клинической ремиссии у 177 больных с отличным и хорошим результатом представлена на табл. 39.
Как следует из таблицы, продолжительность клинической ремиссии у 62 больных составляла от 1 до 4 лет, у 96 — от 5 до
- а у 19 — от 11 до 15 лет.
У 18 больных после длительной клинической ремиссии наступил рецидив астмы: после 2-4 лет — у 15 больных, после 5
- 10 лет — у 3 больных. Обострение астмы у 11 больных связано с прекращением лечения после одного курса специфической иммунотерапии, у 3 больных не было регулярного, непрерывного лечения, а у 4 рецидив астмы связан с присоединением новой формы сенсибилизации аллергии к пыльце амброзии и формированием сочетанной полиаллергии.
Приводим пример клинического наблюдения больного с рецидивом после длительной клинической ремиссии.
Больной С. А., 1946 г. р., (история болезни №455) обратился в аллергологический кабинет в г. Нальчике с жалобами на приступы удушья экспираторного характера, заложенность носа, чихание, особенно дома, в селе у родителей. Из анамнеза: заболел в 21 год — появился насморк, чихание. В этом же году развился первый приступ удушья. В последующем по поводу приступов удушья лечился амбулаторно и стационарно. Из данных аллергологического анамнеза: у тети по линии отца
- бронхиальная астма, у сестры — астматический бронхит и отек Квинке. Общеклиническое обследование показало: 1) общий анализ крови: эр-5,41012, Нв-153 г/л, цв.п-1,0, л-510'9, э-6, п-2, с-52, л-40, м-6, СОЭ-3 мм/час. 2) общий анализ мочи без патологии. 3) на флюорографии органов грудной клетки — легочные поля без видимых очаговых и инфильтративных теней, корни структурны, синусы свободные. Диафрагма подвижная. Аорта и сердце без особенностей. 4) на флюорографии
Таблица 39
Продолжительность клинической ремиссии у 177 больных с хорошим и отличным эффектом
ПРОДОЛЖИТЕЛЬНОСТЬ КЛИНИЧЕСКОЙ РЕМИССИИ В ГОДАХ
гайморовых пазух — пристеночное снижение пневматизации обеих гайморовых пазух. 5) ЭКГ: 1. Ритм синусовый правильный — 76 в 1 мин. 2. Диффузные изменения миокарда.
Аллергологическое обследование: общий IgE 340 МЕ/мл, кожно-аллергические пробы (1973 г.) с бытовыми и эпидермальными аллергенами выявили аллергию к домашней пыли +++, краевому аллергену домашней пыли +++, перу подуш
ки +++, шерсти овцы +++, с набором пыльцевых и бактериальных аллергенов пробы отрицательные. Пневмотахометрия: вдох — 4,2 л, выдох — 4,5 л. Больному поставлен диагноз: атопическая бронхиальная астма средней степени тяжести, аллергия к бытовым и эпидермальным аллергенам. Больному провели курс специфической иммунотерапии, после чего последовала клиническая ремиссия в течение 4-х лет, после чего развился приступ удушья. В этом же году больному проводится второй курс специфической иммунотерапии, при этом настоятельно рекомендовалось продолжить лечение. Однако больной ограничился проведением вновь только одного курса. В течение 7 лет приступов удушья не было, но больной стал отмечать, что при поездке в село к родителям вновь стало беспокоить затрудненное дыхание. Далее, летом, на фоне риноконъюнкти- вального синдрома развился приступ удушья. Скарификацион- ные кожные пробы, поставленные больному в период ремиссии, определили аллергию к пыльце амброзии (++++). Больному проведен курс специфической иммунотерапии аллергеном амброзии с положительным терапевтическим эффектом.
Таким образом, нерегулярное проведение специфической иммунотерапии с продолжительными перерывами явилось основанием рецидива астмы и формирования сочетанной полиаллергии.
Что касается 25 больных с удовлетворительным эффектом СИТ, то длительной клинической ремиссии больные не отмечали, поскольку приступы удушья продолжали беспокоить, од- накоо протекали в более легкой форме.
Анализ последовательности проведения СИТ у больных с удовлетворительным результатом лечения (25 чел.) позволил заключить, что у 18 из них недостаточный терапевтический эффект объяснялся нерегулярным лечением с недостаточным числом курсов специфической иммунотерапии и отсутствием полноты охвата «виновных» аллергенов в условиях поливалентной сенсибилизации.
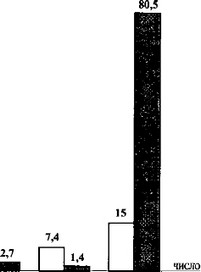
Специфическая иммунотерапия оказала существенное влияние и на тяжесть заболевания (табл. 40).
Как следует из таблицы, число больных со средней степенью тяжести бронхиальной астмы уменьшилось с 69% до 2,7%, с тяжелым течением — с 7,4% до 1,4%; легкое течение отмече
но у 15,4% больных. В 80,5% наступила клиническая ремиссия. Исходя из наших исследований, следует, что специфическая иммунотерапия эффективна, она позволяет уменьшить в значительной степени тяжесть заболевания и продлить клиническую ремиссию.
Таблица 40
Сравнительная характеристика степени тяжести бронхиальной астмы до и после проведения специфической иммунотерапии 220 больным
 50 -
50 -
Начиная с 1986 г., наблюдаемая нами группа больных специфическую иммунотерапию не проводила. В 2000 г. наблюдаемые больше приглашены к врачу-аллергологу, проведен осмотр и оценка состояния наших пациентов, прошедших СИТ до 1985 г. Установлено, что у 64,5% приступов удушья нет. Из них продолжитель- ность клинической ремиссии составляла от 10 до 20 лет у 71,8%, 0т 21 до 28 лет у 28,2% больных (табл. 41).
Таблица 41
Продолжительность клинической ремиссии после СИТ у больных с бронхиальной астмой
%
100-
71,8 %
1
Ш|1Ш
 50 -
50 -
I
ПРОДОЛЖИТЕЛЬНОСТЬ 21-28 КЛИНИЧЕСКОЙ ЛЕТ РЕМИССИИ
Выявлено, что у 17,3% пациентов приступы удушья продолжают беспокоить, но протекают в более легкой форме. У 3,2% из них приступы удушья возобновились после продолжительной клинической ремиссии (от 10 до 15 лет), но протекают легко. У 9,0% больных приступы удушья протекают тяжело. У 5,9% больных в 2000 г. оценить состояние не удалось (табл. 42).
Таблица 42
Отдаленные результаты эффективности СИТ больных с бронхиальной астмой (по результатам 30-летних наблюдений)
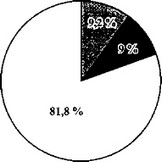
- хороший и отличный эффект
- удовлетворительный эффект
- без эффекта
Источник: Хутуева С. X., Федосеева В. Н, «АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БРОНХИАЛЬНОЙ АСТМЫ» 2000
А так же в разделе «ГЛАВА 8 ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ АЛЛЕРГЕН-СПЕЦИФИЧЕСКОЙ ИММУНОТЕРАПИИ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЫ »
- Аэроаллергены
- МЕТОДЫ ВЫДЕЛЕНИЯ АЛЛЕРГЕНОВ ИЗ ПРИРОДНОГО СЫРЬЯ
- НИЗКОМОЛЕКУЛЯРНЫЕ АЛЛЕРГЕНЫ - ПРОФИЛИНЫ
- ДОМАШНЯЯ ПЫЛЬ КАК АЛЛЕРГЕН [*]
- ИНСЕКТНЫЕ АЛЛЕРГЕНЫ [†]
- ЛЕЧЕБНЫЕ ФОРМЫ АЛЛЕРГЕНОВ
- Бактериальные аллергены
- АЛЛЕРГЕНЫ МИКРОФЛОРЫ БРОНХОВ БОЛЬНЫХ БРОНХИАЛЬНОЙ АСТМОЙ
- НЕКОТОРЫЕ АСПЕКТЫ ПАТОГЕНЕЗА БАКТЕРИАЛЬНОЙ АЛЛЕРГИИ И МЕХАНИЗМЫ СИТ
- ГЛАВА 3 ЭКОЛОГИЧЕСКИЕ АСПЕКТЫ БРОНХИАЛЬНОЙ АСТМЫ
- ГЛАВА 4 ОСОБЕННОСТИ КЛИНИЧЕСКОЙ КАРТИНЫ БРОНХИАЛЬНОЙ АСТМЫ В ЗАВИСИМОСТИ ОТ СПЕКТРА ПРИЧИННО-ЗНАЧИМЫХ АЛЛЕРГЕНОВ
- Сенсибилизация к бытовым аллергенам[‡]
- Сенсибилизация к пыльцевым аллергенам
- Пищевая аллергия
- Сочетанная сенсибилизация
- ГЛАВА 5 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ (СИТ)
- История СИТ
- Метод аллерген-специфической иммунотерапии
- КЛАССИЧЕСКИЙ МЕТОД АЛЛЕРГЕН- СПЕЦИФИЧЕСКОЙ ИММУНОТЕРАПИИ
- УСКОРЕННЫЙ МЕТОД СИТ
- РИСК ПОБОЧНЫХ ЭФФЕКТОВ СИТ
- Механизмы СИТ и клинико-лабораторные критерии эффективности СИТ
- ГЛАВА 6 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ ПРЕДАСТМОЙ
- СИТ при аллергическом рините
- СИТ при астматическом бронхите
- СИТ при поллинозе
- ГЛАВА 7 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМОЙ
- Специфическая иммунотерапия бытовыми аллергенами (домашней пыли, клещей, эпидермальными аллергенами)
- Специфическая иммунотерапия аллергенами домашней пыли
- Специфическая иммунотерапия пыльцевыми аллергенами
- Специфическая иммунотерапия больных бронхиальной астмой в условиях горного климата Приэльбрусья
- Отдаленные результаты аллерген- специфической иммунотерапии больных, прошедших лечение в детском возрасте
- Отдаленные результаты фармакотерапии
- ГЛАВА 7 9[††] АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ ИНФЕКЦИОННО-АЛЛЕРГИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМОЙ
- Аллергологическое обследование с использованием бактериальных аллергенов
- СИТ при инфекционно-аллергической бронхиальной астме
- СИТ при микробно-пыльцевой сенсибилизации
- ЗАКЛЮЧЕНИЕ
- ЛИТЕРАТУРА