Сочетанная сенсибилизация
Сочетанная сенсибилизация — это результат поливалентной сенсибилизации к 3 - 4 группам аллергенов. Сочетанная аллергия создает трудности как в процессе диагностики заболевания — определения спектра аллергенов, так и в правильном выборе тактики лечения и последовательности лечения аллергенами при проведении специфической иммунотерапии.
Проявления сочетанной аллергии могут протекать по замедленному, немедленному, а также смешанному типам аллергических реакций и включать сенсибилизацию к разнородным аллергенам.
Сочетанная сенсибилизация пыльцевой этиологии отмечается при широко распространенных заболеваниях: атопическая бронхиальная астма, поллинозы, аллергический ринит, пищевая и лекарственная аллергия.
Значительный рост числа больных с одновременной сочетанной повышенной чувствительностью к различным аллергенам немикробного происхождения (бытовые, эпидермальные, пыльцевые и пищевые), вызывающим в организме формирование повышенной чувствительности немедленного типа с длительными периодами обострения и тяжелым течением аллергического процесса, составляют проблему разработки методов коррекции этих состояний. Проблема полисенсибилизации к пыльцевым и пищевым аллергенам подробно представлена в исследованиях С. X. Хутуевой (57, 58).
При аллергии к пыльце растений встречается аллергия к фруктам и овощам. У больных с повышенной чувствительностью к пыльце березы в качестве пищевых аллергенов выступают яблоки, вишня, персики, абрикосы, груши, морковь, сельдерей. В наших исследованиях (57) описывается острая аллергическая реакция в виде анафилактического шока, развившегоя при употреблении виноградного сока у больного с сенсибилизацией к
пыльце сложноцветных и к пыльце амброзии.
Несмотря на отдельные исследования, проведенные по изучению сочетанной сенсибилизации к неинфекционным аллергенам, в настоящее время остаются неизученными особенности клинического течения бронхиальной астмы с сочетанной аллергией в зависимости от аллергенного спектра. Не разработаны вопросы взаимосвязи клинических и иммунологических диагностических критериев.
Под нашим наблюдением находилось 213 больных с сочетанной сенсибилизацией к 3 и 4 различным группам неинфекционных аллергенов. Из них 50,2% больных имели сочетанную аллергию к бытовым эпидермальным и пищевым аллергенам; у 25,3% была обнаружена сенсибилизация к бытовым, эпидермальным и пыльцевым аллергенам, а у 24,5% — к 4 группам аллергенов (бытовым, эпидермальным, пищевым и пыльцевым) (табл. 13).
Сочетанная сенсибилизация к бытовым, эпидермальным и пыльцевым аллергенам определена у 25% больных с бронхиальной астмой.
Особенности клинического течения бронхиальной астмы зависели от аллергенного спектра и клинических проявлений пыльцевой сенсибилизации.
При сочетанной бытовой и эпидермальной аллергии с сопутствующей сенсибилизацией к пыльце луговых трав, как правило, астма имела доброкачественное течение, так как пыльцевая аллергия сопровождалась только риноконъюнкти- вальным синдромом.
При сочетании бытовой и эпидермальной аллергии с сенсибилизацией к пыльце сорных трав, а именно к пыльце амброзии, астма приобретала рецидивирующее злокачественное течение, так как у большинства больных аллергия к пыльце амброзии сопровождалась пыльцевой астмой.
Если бытовая астма сочеталась с аллергией к пыльце луговых и сорных трав, то в период цветения луговых трав отмечался риноконъюнктивный синдром, а в период цветения сорных трав присоединялись тяжелые приступы удушья из-за аллергии к амброзии.
Пыльцевая сенсибилизация в большинстве случаев сопровождалась пыльцевой астмой: в период цветения амброзии у
Таблица 13
Особенности сочетанной сенсибилизации у больных с атопической бронхиальной астмой
СОЧЕТАННАЯ СЕНСИБИЛИЗАЦИЯ 213 БОЛЬНЫХ (100 %)
БЫТОВАЯ
ЭПИДЕР
МАЛЬНАЯ
ПИЩЕВАЯ
- %
|
БЫТОВАЯ |
|
БЫТОВАЯ |
|
ЭПИДЕР |
|
ЭПИДЕР |
|
МАЛЬНАЯ |
|
МАЛЬНАЯ |
|
ПЫЛЬЦЕВАЯ |
|
ПИЩЕВАЯ |
|
|
|
ПЫЛЬЦЕВАЯ |
|
25,3 % |
|
|
|
|
|
24,5 % |
больных приступы удушья имели тяжелое течение, с трудом купировались из-за высокой концентрации амброзии в воздухе. Приступы удушья продолжались и зимой за счет имевшейся бытовой аллергии, но протекали легче и не сопровождались выраженным риноконъюнктивальным синдромом. У больных пыльцевая астма соответствовала периоду цветения луговых трав.
Появление пыльцевой аллергии было подтверждено наличием положительного провокационного назального теста с ал
лергеном амброзии, положительными результатами в РАСТ и позитивным базофильным тестом. У тех больных, у которых летняя сезонность заболевания была обусловлена и сенсибилизацией к клещам, имели место различия в клинических проявлениях болезни. Если при аллергии к амброзии на фоне риноконъюнктивального синдрома развивались приступы астмы, то состояние больных резко ухудшалось днем, особенно в солнечную погоду. При выраженном же клещевом компоненте превалировали приступы удушья дома ночью, в постели. В течение суток больные отмечали постоянное, временами усиливающееся, затрудненное дыхание. Состояние больных резко ухудшалось за счет воздействия «виновных» аллергенов: днем — высокая концентрация пыльцы амброзии в воздухе, ночью — тесный контакт с клещевым аллергеном. Наличие «клещевого» компонента при пыльцевой бронхиальной астме затрудняло дифференциальную диагностику атопических и инфекционно-зависимых форм болезни.
Приводим пример тяжелого течения бронхиальной астмы с сочетанной бытовой, эпидермальной и пыльцевой сенсибилизацией.
Выписка из истории болезни №5812.
Больной Б. А. направлен в аллергологическнй центр участковым врачом с диагнозом бронхиальная астма инфекционно-аллергической формы.
Жалобы больного на приступы удушья зимой и летом, насморки, заложенность носа, одышку, кашель с отделением мокроты слизистого характера.
Заболел впервые в 7-летнем возрасте, когда летом стали беспокоить насморки, чихание, зуд глаз, затем появились приступы удушья. До 15-летнего возраста болел только летом. Лечился у участкового врача амбулаторно и стационарно. С 23-летнего возраста болезнь стала беспокоить и зимой, заболевание приобрело круглогодичный характер. Зимой приступы удушья беспокоили чаще дома ночью. В летнее время особенно тяжелым периодом считал август-сентябрь-октябрь. Необоснованные насморки, чихание, периодическая заложенность носа беспокоили и зимой, и летом. Особенно состояние больного Ухудшилось в 37 лет, когда частые астматические состояния явились основанием для назначения в участковой поликлини
ке преднизолона (30 мг в сутки по схеме). Приступы удушья протекали тяжело, с трудом купировались. Больной потерял трудоспособность, и в 40 лет больному определена 2 группа инвалидности. Несмотря на то, что поддерживающая доза гормональных препаратов была 4 таблетки преднизолона в сутки, приступы удушья продолжали беспокоить. Пользовался ингаляционными симпатомиметиками и теофедрином.
В детстве часто болел пневмониями, другие заболевания отрицает. Аллергологический анамнез не отягощен.
В условиях аллергологического кабинета больному проведено общеклиническое и аллергологическое обследование.
На флюорограмме органов грудной клетки: усиление легочного рисунка в прикорневых зонах и нижних легочных полях, корни уплотнены, сердце без особенностей; на флюорограмме гайморовых пазух: пристеночное снижение пнев- матизации гайморовых пазух; заключение JIOP-врача: хронический ринит с аллергическим компонентом; ЭКГ: 1) ритм синусовый правильный, 2) гипертрофия правого предсердия и правого желудочка, 3) диффузные изменения миокарда.
Аллергологическое обследование методом постановки кож- но-аллергических скарификационных проб, а также базофиль- ного теста позволило выявить аллергию к клещевым, эпидермальным, пыльцевым аллергенам — луговым травам и пыльце амброзии. Определены специфические IgE-антитела к амброзии методом РАСТ (++). Атопический генез заболевания подтвержден определением общего иммуноглобулина Е, который равен 2000 МЕ/мл.
Окончательный диагноз: бронхиальная астма, атопическая форма, тяжелое течение. Гормонозависимый вариант. Аллергия к клещевым, эпидермальным аллергенам. Поллиноз: аллергический ринит, конъюнктивит, сенсибилизация к пыльце амброзии. ДН II ст., хроническое легочное сердце в стадии компенсации.
Таким образом, трактовка диагноза (инфекционно-аллер- гическая — атопическая форма бронхиальной астмы) у данного пациента, отсутствие своевременной аллерген-специфической иммунотерапии привели к тяжелому течению бронхиальной астмы, инвалидизации этого больного.
Сочетанная сенсибилизация к бытовым, эпидермальным, пи
щевым аллергенам определена у 50,2% (из 213) больных с бронхиальной астмой. У 23,4% из них клинические проявления пищевой аллергии были только в раннем детстве, как только стихала пищевая аллергия, течение бронхиальной астмы у них приобретало доброкачественный характер. У 75,7 ± 4,12% больных проявления пищевой аллергии сохранялись многие годы, они четко знали «свои» аллергены. Больные в большинстве своем указывали на аллергию к яйцу, рыбе, молоку, меду, шоколаду, реже — к цитрусовым и клубнике. Отмечались кожные проявления — крапивница, отек Квинке, респираторный рино-трахеобронхиальный синдром (заложенность носа, кашель, свистящее дыхание). У некоторых больных пища оказывала астмогенное действие.
При пищевой аллергии на первом месте по аллергенности стояли яйца, мед, клубника, цитрусовые. Аллергические реакции на продукты протекали по немедленному типу, поэтому больные четко определяли значение пищевой аллергии в возникшем приступе астмы. Из них у большинства (62,0 ± 9,1%) имела место поливалентная сенсибилизация к пищевым продуктам, проявляющаяся в виде приступов бронхиальной астмы.
Сочетание «пищевой» и «бытовой» астмы формировало рецидивирующее течение, причем предупредить этот рецидив обычно не всегда удавалось, так как круг пищевых аллергенов с каждым годом расширялся, особенно в группе больных, не проходивших аллерген-специфическую иммунотерапию.
Высокие показатели IgE-антител выявлены у больных с имеющимися кожными проявлениями аллергии (718,7 МЕ/мл). Уровень общего IgE у больных с респираторными проявлениями пищевой аллергии был ниже (377,1 МЕ/мл). При аст- могенном действии «аллергенной» пищи отмечены частые приступы удушья, формируя этим рецидивирующее и более тяжелое клиническое течение бронхиальной астмы.
Рецидивирующее течение бронхиальной астмы при сочетании бытовой, эпидермальной и пищевой аллергии у 54,2% больных поддерживалось также наличием выраженной сенсибилизации к клещу.
Выписка из истории болезни №5144.
Больная Д. Ф. обратилась в аллергологический кабинет с жалобами на приступы удушья, свистящее дыхание, сухой кашель,
чаще ночью. Выявлена сенсибилизация к клещевому и эпидермальному аллергенам. Диагноз: атопическая бронхиальная астма. В анамнезе: пищевой аллергией страдает с 3 лет. После употребления шоколада, меда, цитрусовых была крапивница, а после яблок, помидоров, дыни, фиников возникли приступы удушья.
В 1985 году летом у больной после употребления вишни развился приступ удушья. Утром она обратилась к аллергологу; в момент осмотра отмечен бронхоспазм, прослушивались сухие хрипы. Однако мать решила убедиться в этом еще раз и вновь дала ей вишню в чае (дочь об этом не знала), тут же развилась немедленная аллергическая реакция в виде гиперемии лица, зуда и удушья. Атопический генез бронхиальной астмы, помимо резко положительных кожных проб с аллергеном домашней пыли, пера подушки, вишни, подтвержден также высоким уровнем общего иммуноглобулина Е (800 МЕ/мл).
Специфические IgE-антитела к вишне определены методом постановки прямого базофильного теста. Реакция была резко положительной — 30% (+++).
Все вышеизложенное позволяет утверждать наличие у ребенка помимо бытовой, эпидермальной аллергии, также аллергию и к пищевым продуктам с проявлениями крапивницы и пищевой астмы.
Следовательно, клинические проявления пищевой аллергии оказывали воздействие на клиническое течение бронхиальной астмы. При наличии этих проявлений бронхиальная астма имела рецидивирующее течение.
Анализ причин, обусловивших тяжесть течения бронхиальной астмы при сочетании бытовой, эпидермальной и пищевой аллергии, показал важное значение при наличии сочетанной сенсибилизации провокационного влияния на частоту обострений употребление аллергенных продуктов.
Особый интерес представляла группа больных, имевшая сочетанную сенсибилизацию к 4 группам неинфекционных аллергенов
- бытовым, эпидермальным, пищевым и пыльцевым. Она выявлена у 24,5% больных. Длительность наблюдения большинства больных составляла от 15 до 30 лет. Сочетанная аллергия формировалась в сроки от 3 до 18 лет.
Поливалентная сенсибилизация не всегда своевременно ди
агностировалась. При позднем присоединении пыльцевой аллергии чаще на фоне уже имеющейся бытовой или пищевой сенсибилизации кожно-аллергические пробы с пыльцевыми аллергенами на раннем этапе были отрицательными. Кожная чувствительность у этих больных появлялась значительно позже клинических проявлений. Так, из 7 больных у 2 кожно-аллергические пробы стали положительными через 4 года, а у 5 — через 6-10 лет, что также приводило к поздней диагностике пыльцевой аллергии. В этих случаях только использование дополнительных методов диагностики, таких как РАСТ, базофильный тест Шелли и провокационные эндоназальные тесты, позволили подтвердить наличие истинной сенсибилизации.
Диагностика пищевой аллергии у больных с поливалентной сенсибилизацией встречала дополнительные трудности, так как хорошо известно, что диагностическая ценность кожных проб при пищевой аллергии невелика. Поэтому данные аллергологического анамнеза неоднократно проверялись составлением пищевых дневников, проведением элиминационных тестов. Больного обучали методам ведения пищевого дневника и составлению элиминационных диет и с последующим провокационным тестом — употреблением аллергенных продуктов.
Данные анамнеза о наличии пищевой аллергии в последующем проверялись и подтверждались результатами аллергологического обследования. Для подтверждения атопии у больных в этой группе определялся общий IgE, уровень которого колебался от 211 до 2400 МЕ/мл, средний показатель составил 718,6 ± 45,2 МЕ/мл.
Для примера приводим клиническое наблюдение больной с сочетанной сенсибилизацией.
Выписка из история болезни №453.
Больная П. Н. обратилась к аллергологу с жалобами на приступы удушья в течение всего года, чаще дома, ночью, заложенность носа, чихание, зуд глаз, их гиперемию и зимой, и летом. Заболела впервые в 1973 году, в июне появился насморк, чихание, повышение температуры, а в августе — первый приступ удушья. В сентябре еще продолжал беспокоить насморк, чихание, зуд глаз. Зимой насморк продолжал беспокоить, приступы удушья имели место, но протекали легче. В июле 1974 года вновь риноконъюнктивальный синдром, в августе-сен
тябре — тяжелые приступы удушья, и так ежегодно клинические проявления довольно стабильно беспокоили больную. В последующем частые простудные заболевания, холецистит. Аллергологический анамнез: у отца аллергический ринит, у дедушки по линии матери — крапивница, у родной старшей сестры — отек Квинке, поллиноз. У самой больной с детства аллергический диатез, пищевая аллергия, удушье после употребления куриного бульона, мяса курицы. Больная четко отмечает элиминационный характер бронхиальной астмы, так как живя в Ленинграде у сестры чувствовала себя хорошо, приступов удушья не было.
При постановке кожно-аллергических проб с бытовыми, эпидермальными и пыльцевыми аллергенами, реакции были резко положительные: с аллергеном домашней пыли +++, пера подушки +++, шерсти овцы +++, пробы пыльцевыми аллергенами были положительные. Девочке проводили ежегодно по одному курсу специфической иммунотерапии бытовыми и эпидермальными аллергенами, после чего в зимнее время приступы удушья прекратились, но летняя сезонность в заболевании сохранялась, т. е. в июне, июле, августе, сентябре беспокоил выраженный риноконъюнктивальный синдром и астма. Дополнительно больной проведено специфическое лечение пыльцевыми аллергенами, и впервые в 1985 г. в летнее время у девочки не было приступов удушья, лишь беспокоили незначительные проявления риноконъ- юнктивального синдрома. СИТ проводилась на фоне элимина- ционной диеты. Бронхиальная астма в этом случае расценена как атопическая с сочетанной аллергией: пищевой, бытовой, эпидермальной. Только упорная аллерген-специфическая иммунотерапия в сочетании с элиминационной диетой позволила добиться хорошего терапевтического эффекта.
Таким образом, с первого дня обращения в аллергологический кабинет имела место полиаллергия — пищевая, пыльцевая, бытовая и эпидермальная с сохранившейся пищевой аллергией по настоящее время.
Клинические проявления пищевой аллергии у больных в этой группе оказывали влияние на течение бронхиальной астмы. Если пищевая аллергия имелась только в прошлом, то по мере угасания пищевой аллергии астма приобретала доброкачественное течение. Пищевая аллергия с кожными проявлениями
мало влияла на течение бронхиальной астмы. Респираторные проявления пищевой аллергии способствовали изменению характера астмы, учащались приступы удушья, беспокоил постоянный аллергический ринит. У 30,0 ± 6,3% обследованных больных пища оказывала прямое астмогенное действие, и бронхиальная астма принимала рецидивирующий характер, круг пищевых аллергенов расширялся, и трудно было предугадать, какой из них спровоцирует приступ удушья.
При кожных проявлениях пищевой аллергии превалировала моно- и бивалентная аллергия (68,2%), при респираторных проявлениях — поливалентная сенсибилизация, 60% больных указывали на 3 - 8 причинно-значимых пищевых аллергенов. Они четко знали «свои» пищевые аллергены и старались выдерживать элиминационную диету, так как при малейших погрешностях диеты начинались проявления пищевой аллергии.
Пыльцевая сенсибилизация сопровождалась пыльцевой астмой у 57,7 ± 9,0% больных, у остальных 42,3 ± 6,8% больных имели место проявления ринита, конъюнктивита, симптомы пыльцевой интоксикации (головная боль, плохой сон, разбитость, слабость, ознобы).
Нами рассмотрена пищевая аллергия и ее взаимосвязь с различными формами сопутствующей сенсибилизации.
При наличии аллергии к луговым и сорным травам больные чаще указывали на аллергию к яйцу, рыбе, арбузам, а при наличии аллергии к пыльце деревьев в сочетании с аллергией к травам имелись указания на аллергию к косточковым фруктам, из них 9 больных имели аллергию к фруктам (яблокам, персикам, вишне, орехам, гранатам).
Наличие пищевой аллергии к косточковым фруктам у больных с аллергией к пыльце деревьев (ольхи, орешника, березы, дуба, вяза и др.) объясняется структурной связью между аллергенами пыльцы березы и пищевыми продуктами. При аллергии к пыльце растений довольно часто встречается аллергия к фруктам и овощам. Наиболее часто в качестве пищевых аллергенов выступают яблоки, вишня, персики, абрикосы, груши, морковь, сельдерей. Нами описана острая аллергическая реакция, развившаяся при употреблении меда у больного с сенсибилизацией к пыльце амброзии и анафилактический шок, развившийся при приеме стакана виноградного сока.
При наличии аллергии к пыльце деревьев, луговых и сорных трав, бытовым и эпидермальным аллергенам заболевание имело непрерывно рецидивирующее течение. Приступы удушья зимой беспокоили за счет сенсибилизации к бытовым эпидермальным аллергенам, в апреле-мае присоединялась аллергия к пыльце деревьев, в июне-июле аллергия к пыльце луговых трав, а в августе-сентябре за счет аллергии к амброзии. Именно эта группа больных была чрезвычайно сложной как в диагностическом, так и в лечебном плане. Одна форма сенсибилизации присоединялась к другой, и бронхиальная астма приобретала тяжелое течение, к тому же у них у всех имелась поливалентня сенсибилизация с указанием от 3 - 8 аллергенных пищевых продуктов, а в спектр пыльцевых аллергенов включался аллерген амброзии. У 61,4% больных, помимо пыльцевой аллергии и пищевой аллергии, бытовая и эпидермальная аллергия сопровождалась выраженной сенсибилизацией к клещу.
Следовательно, тяжелое течение астмы зависело не только от аллергенного спектра, но и от клинических проявлений сопутствующих форм сенсибилизации. Сочетание у больного ам- брозийной, клещевой и пищевой астмы формировало тяжелое непрерывно рецидивирующее течение.
Следует отметить, что в этой группе длительность заболевания астмой у 95% составляла от 3 - 18 лет, и только у 5% больных длительность астмы была до 5 лет.
Приводим выписку из истории болезни больной бронхиальной астмой с полиаллергией к 4 группам аллергенов.
Выписка из истории болезни №445.
Больная JI. Н. обратилась к аллергологу в 6-летнем возрасте с жалобами на приступы удушья экспираторного характера больше дома, ночью (дом частный, одноэтажный, темный), кашель с отделением слизистой мокроты, необоснованные насморки. Заболела впервые после перенесенной пневмонии. В последующем приступы удушья участились. Лечилась амбулаторно и стационарно. Аллергологический анамнез: у матери пищевая аллергия. В прошлом у самой больной аллергический диатез с двух месяцев, затем сыпь по телу при употреблении цитрусовых, шоколада, яиц, приступ удушья — после употребления мяса утки и рыбы.
Состояние больной стало резко ухудшаться в период с ав
густа по сентябрь и даже октябрь, и проявлялось это рино- конъюнктивальным синдромом в сочетании с приступами удушья. Больную обследовали в аллергологическом кабинете, выявили сочетанную бытовую, эпидермальную и пыльцевую аллергию. В период цветения амброзии (август-сентябрь) больная выезжала в Приэльбрусье, где чувствовала себя хорошо и возвращалась в г. Нальчик, когда амброзия уже отцветала.
Таким образом, бронхиальная астма началась в детском возрасте, полиаллергия формировалась поэтапно следующим образом: пищевая аллергия, бытовая, эпидермальная, пыльцевая аллергия к сорным травам.
Аллергологическое обследование подтвердило атопический характер заболевания, общий IgE — 500 МЕ/мл, кожно-аллергические пробы выявили аллергию к домашней пыли (++++), перу подушек (+++), шерсти овцы (++), к пыльце сорняков — амброзии ++++, полыни +++, лебеде ++, с пищевыми аллергенами — резко положительные реакции с аллергеном молока +++, яйца ++, утки ++. Специфический IgE, определенный методом РАСТ, подтвердил аллергию к пищевым аллергенам — молоку ++, яйцам ++, амброзии ++. Следовательно, у данной больной клинически и при специфическом аллергологическом обследовании подтверждена аллергия к 4 группам неинфекционных аллергенов.
Таким образом, при аллергии к 4 группам аллергенов — бытовым, эпидермальным, пищевым и пыльцевым астма часто приобретала тяжелое рецидивирующее течение, что затрудняло этиологическую диагностику.
Пути формирования сочетанной сенсибилизации
Анализ больных с аллергией к 3 - 4 группам неинфекционных аллергенов показал, что у 82,1% больных бронхиальной астме предшествовал период предастмы, а у 17,9% — период предастмы отсутствовал.
Сенсибилизация к одному аллергену прослеживается и обозначается условно как «моновалентная» сенсибилизация, что и определяет сравнительно благоприятное течение атопиче
ской бронхиальной астмы. Постепенно присоединяется, как правило, сенсибилизация к другим аллергенам и формируется поливалентная сенсибилизация. Наличие сочетанных форм сенсибилизации формирует атопическую бронхиальную астму с более тяжелым течением и различными осложнениями, затрудняет диагностику и лечение.
Приводим выписку из истории болезни больного, где представлены пути формирования бронхиальной астмы на примере одной семьи.
Больная И. М., 1969 г. р. (история болезни №379), обратилась к аллергологу с жалобами на приступы удушья по ночам, кашель с мокротой белого цвета, заложенность носа, которая усиливается перед приступом удушья.
Из анамнеза заболевания — страдает аллергическим диатезом с 4-месячного возраста. Постепенно родителям удалось определить аллергенные продукты — цитрусовые, шоколад. В 3-летнем возрасте девочка осенью упала в холодную речку, после чего развилась пневмония, затем на этом фоне развился первый приступ удушья. В последующем в течение двух лет приступы удушья приняли тяжелое рецидивирующее течение. Девочку лечили амбулаторно и стационарно. Со слов родителей, постепенно астма приняла элиминационный характер: дома ночью тяжелые приступы удушья, вне дома приступов удушья нет. Больная была направлена к аллергологу. При обследовании выявлены положительные кожно-аллергические скари- фикационные пробы с аллергеном домашней пыли ++, пера подушки ++, шерсти кошки ++. С бактериальными аллергенами (стрептококк и стафилококк) внутрикожные пробы отрицательные.
Исходя из данных клиники, анамнеза заболевания ребенку был поставлен диагноз — бронхиальная астма, атопическая форма средней степени тяжести. Аллергический ринит. Аллергия к домашней пыли, перу подушки, шерсти кошки. Пищевая аллергия — к цитрусовым и шоколаду.
Данные аллергологического анамнеза показали, что у отца и у бабушки (по линии отца) — бронхиальная астма.
В последующие годы приступы удушья продолжались, но стали протекать легче, в связи с чем девочка лечилась неспецифическими методами лечения.
Появились приступы удушья и у ее брата, когда ему было 3 года. У него также имел место аллергический диатез с 2- месячного возраста, кожные проявления пищевой аллергии к цитрусовым и шоколаду сохранились в виде дерматита и на этом фоне появились насморки, чихание, заложенность носа
- состояние явно ухудшалось ночью дома, на улице чувствовал себя лучше.
У отца же имела место бронхиальная астма, которой предшествовал период предастмы в виде аллергического ринита. Со временем стала проявляться четко очерченная сезонность в заболевании, состояние больного резко ухудшается с конца августа и до конца сентября с клиническими проявлениями риноконъюнктивального синдрома. Отец с двумя детьми ежегодно стал выезжать в августе-сентябре в горный район При- эльбрусья, где приступы удушья у детей прекращались, а по возвращении домой заболевание протекало легче.
У дочери и у сына присоединяется пыльцевая аллергия с мая до октября включительно. Больные были обследованы в аллергологическом кабинете, у всех троих выявлены резко положительные скарификационные кожно-аллергические пробы с аллергенами: домашняя пыль +++, перо подушки +++, шерсть овцы +++, аллергена амброзии ++++, полыни +++, лебеды +++, аллергия к луговым травам — тимофеевке луговой +++, овсянице +++, еже сборной +++.
Таким образом, в детском возрасте фактор предастмы представлен пищевой аллергией у двоих детей, на фоне которой начался аллергический бытовой ринит и затем приступ астмы. У детей предастма начинается с пищевой аллергии, в то время как у взрослых чаще предастма характеризуется сенсибилизацией к бытовым аллергенам, проявляется вазомоторными расстройствами со стороны слизистых органов дыхания (нос, придаточная пазуха, трахея, бронхи).
По нашим наблюдениям, пищевая аллергия у детей в различных ее проявлениях как пусковой фактор, предшествующий бронхиальной астме, имел место у большинства больных (56,8%). Время с начала проявления пищевой аллергии до первого приступа удушья расценивалось нами как период предастмы.
У 11,2% больных пусковым фактором являлась бытовая и эпидермальная аллергия в виде аллергического ринита и аст
матического бронхита, что завершалось приступом удушья. Насморки носили круглогодичный характер.
Формированию бронхиальной астмы предшествовал астматический бронхит, с появлением которого предастма быстро трансформировала в бронхиальную астму в сроки от 1 до 2 лет.
У 14,2% больных пусковым фактором являлась пыльцевая аллергия. Длительность периода предастмы, связанного с аллергией к амброзии, была короткой.
Амброзийный поллиноз ускорял переход сезонного заболевания в круглогодичное. При аллергии к луговым травам предастма редко трансформировалась в астму.
У 17,8% больных предастмы не было.
Анализ факторов, предшествовавших первому приступу удушья, показал, что начало развития бронхиальной астмы больные связывали с острой пневмонией, некоторые указывали на фактор переохлаждения и грипп. Первый приступ мог последовать после прививки АКДС. В единичных случаях больные отмечали непереносимость резких запахов (скипидар, нитрокраска, запах жареного подсолнечного масла). Некоторые больные не могли указать причинный фактор — первый приступ удушья развился неожиданно ночью на фоне полного здоровья.
Разрешающими моментами часто были острая пневмония, грипп, переохлаждение; это согласуется с мнением А. Д. Адо и Н. В. Адриановой (3), что инфекция дыхательных путей способствует переходу субклинической формы аллергии в клиническую. Среди врачей практического здравоохранения наличие пневмонии, предшествующей астме, позволяет им обычно ставить диагноз инфекционно-аллергической формы бронхиальной астмы.
Приводим выписку из истории болезни больного бронхиальной астмой с полиаллергией.
Больной К. В. (история болезни N 31) обратился к аллергологу в 23 года с жалобами на приступы удушья экспираторного характера, дома ночью кашель с трудноотделяемой мокротой слизистого характера. В анамнезе частые простудные заболевания. Первый приступ удушья после перенесенной пневмонии, второй приступ удушья развился через месяц дома, ночью, и протекал в более тяжелой форме. Если первый приступ удушья сам больной связал с простудой, то последующие приступы удушья развились без связи с ней.
В последующем приступы удушья стали беспокоить каждую ночь, с трудом купировались теофедрином, а затем и внутривенным введением эуфиллина. Больной стал отмечать, что в течение недели, когда он жил у сестры в государственной квартире, приступов удушья не было. Приступов удушья также не было в стационаре, где больной неоднократно лечился. Из перенесенных заболеваний отмечает частые простуды. Из аллергологического анамнеза — у матери поллиноз, у двоих детей аллергический диатез. У самого больного после употребления шоколада появилась крапивница. Из-за частых тяжелых приступов удушья больному определена II группа инвалидности с диагнозом: бронхиальная астма, инфекционно-аллергическая форма, тяжелое течение, ДН II ст.
Больному было проведено аллергологическое обследование с аллергеном домашней пыли, пера подушки, шерсти овцы, клеща D. pteronyssinus. Определены резко положительные пробы.
Диагноз был подтвержден: общий IgE равен 300 МЕ/мл. Кожно-аллергические пробы были резко положительные с аллергенами домашней пыли +++, пера подушки +++, шерсти овцы +++, с аллергеном клеща ++++, амброзии ++, полыни +++, кукурузы +++. Отмечено совпадение результатов прямого базофильного теста Шелли, результатов РАСТ с аллергеном амброзии +++ и с пищевыми аллергенами (виноградом ++).
В последующем больному назначена аллерген-специфическая иммунотерапия смесью бытовых и эпидермальных аллергенов. СИТ проводили по классической схеме: I курс — 4 - 5 месяцев. После I, II и III курсов СИТ приступы удушья стали протекать легко и возникали редко. После проведения IV курса СИТ с «подключением» аллергена клеща и четырех курсов СИТ — аллергеном амброзии приступы удушья прекратились, состояние стало хорошим, у больного была снята группа инвалидности.
Таким образом, у пациента — явно атопическая астма с четким элиминационным характером течения, с сочетанной аллергией: бытовой, эпидермальной, пищевой, пыльцевой сенсибилизацией. Заболевание носило круглогодичное, рецидивирующее течение.
В настоящее время больной здоров, приступов удушья нет. Клиническая ремиссия — 18 лет.
Из представленного материала видно, что аллергенный спектр у больных бронхиальной астмой отличался своей поли- этиологичностью. Ведущими аллергенами являлись бытовые и эпидермальные. Наличие выраженной сенсибилизации к клещу утяжеляло течение астмы. У 106 больных помимо основной формы сенсибилизации определена аллергия к пыльце растений. Амброзийный поллиноз, как правило, протекал тяжело и формировал пыльцевую бронхиальную астму. У 159 больных имела место сопутствующая пищевая аллергия. Наиболее частыми являлись аллергены, актуальные для региона, где проживает больной.
У 25,3% больных бытовая эпидермальная аллергия сочеталась с пыльцевой. Клиническое течение бронхиальной астмы в этой группе зависело от характера и клинических проявлений пыльцевой сенсибилизации. Если бытовая и эпидермальная аллергия сочеталась с пыльцевой аллергией к луговым травам, астма имела доброкачественное течение.
Интерес представляла группа больных (24,5%), имевшая сенсибилизацию к 4 группам аллергенов — бытовым, эпидермальным, пыльцевым и пищевым. Тяжесть клинического течения астмы в этой группе зависела от наличия бытовой и эпидермальной аллергии за счет выраженной сенсибилизации к аллергену клеща; от пищевой аллергии, когда пища оказывала астмогенное действие, и от аллергии к пыльце амброзии при наличии пыльцевой астмы. Сочетание этих трех факторов, раннее присоединение хронического бронхита у большинства больных формировали тяжелое непрерывно рецидивирующее течение астмы.
Таким образом, сочетанная сенсибилизация создает трудности как в процессе диагностики заболевания — определения спектра причинно-значимых аллергенов, так и в правильном выборе тактики и последовательности лечения аллергенами при проведении специфической иммунотерапии. Особенности клинического течения бронхиальной астмы зависят не только от аллергенного спектра, но и от клинических проявлений сопутствующих форм сенсибилизации.
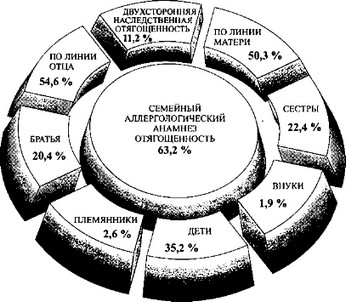
В процессе длительного наблюдения за больными удалось установить, что большую роль при формировании аллергических заболеваний играет наследственная предрасположенность.
Она выявлена у 63,2% больных.
Возраст пациентов имел большой диапазон — от 3 до 67 лет. В число наблюдаемых включены больные трех поколений: родители, дети, внуки. У 35,2% аллергическими заболеваниями страдали дети. Двусторонняя наследственная отягощенность определена у 11,2%. У 43,2% больных выявлена «семейная» аллергия; из них у 51,7% в одной семье болели бронхиальной астмой от 3 до 8 человек, что позволило говорить о «семейной» астме.
Среди аллергических заболеваний, выявленных у родственников, наибольший удельный вес падал на долю бронхиальной астмы (61,3%) (табл. 14).
Таблица 14
Семейный аллергологический анамнез
Приводим пример семейной наследственной отягощенности.
Больной Б. А. 1925 г. р. (история болезни N737) обратился в аллергологический кабинет 18.07.1974 г. Страдает бронхиальной астмой с 1960 г., когда будучи жителем села, стал отмечать каждую ночь приступы удушья. Лечился антибиотиками, сульфаниламидными препаратами, т.к. астма расценивалась как инфекционно-аллергическая. Однако уже тогда сказывался эффект элиминации — при приезде в г. Нальчик приступы удушья прекращались.
В 1967 г. появились приступы удушья у дочери, а в 1968 г. — у двух сыновей. Таким образом, к 1968 г. в семье страдало бронхиальной аст
Источник: Хутуева С. X., Федосеева В. Н, «АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БРОНХИАЛЬНОЙ АСТМЫ» 2000
А так же в разделе «Сочетанная сенсибилизация »
- Аэроаллергены
- МЕТОДЫ ВЫДЕЛЕНИЯ АЛЛЕРГЕНОВ ИЗ ПРИРОДНОГО СЫРЬЯ
- НИЗКОМОЛЕКУЛЯРНЫЕ АЛЛЕРГЕНЫ - ПРОФИЛИНЫ
- ДОМАШНЯЯ ПЫЛЬ КАК АЛЛЕРГЕН [*]
- ИНСЕКТНЫЕ АЛЛЕРГЕНЫ [†]
- ЛЕЧЕБНЫЕ ФОРМЫ АЛЛЕРГЕНОВ
- Бактериальные аллергены
- АЛЛЕРГЕНЫ МИКРОФЛОРЫ БРОНХОВ БОЛЬНЫХ БРОНХИАЛЬНОЙ АСТМОЙ
- НЕКОТОРЫЕ АСПЕКТЫ ПАТОГЕНЕЗА БАКТЕРИАЛЬНОЙ АЛЛЕРГИИ И МЕХАНИЗМЫ СИТ
- ГЛАВА 3 ЭКОЛОГИЧЕСКИЕ АСПЕКТЫ БРОНХИАЛЬНОЙ АСТМЫ
- ГЛАВА 4 ОСОБЕННОСТИ КЛИНИЧЕСКОЙ КАРТИНЫ БРОНХИАЛЬНОЙ АСТМЫ В ЗАВИСИМОСТИ ОТ СПЕКТРА ПРИЧИННО-ЗНАЧИМЫХ АЛЛЕРГЕНОВ
- Сенсибилизация к бытовым аллергенам[‡]
- Сенсибилизация к пыльцевым аллергенам
- Пищевая аллергия
- ГЛАВА 5 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ (СИТ)
- История СИТ
- Метод аллерген-специфической иммунотерапии
- КЛАССИЧЕСКИЙ МЕТОД АЛЛЕРГЕН- СПЕЦИФИЧЕСКОЙ ИММУНОТЕРАПИИ
- УСКОРЕННЫЙ МЕТОД СИТ
- РИСК ПОБОЧНЫХ ЭФФЕКТОВ СИТ
- Механизмы СИТ и клинико-лабораторные критерии эффективности СИТ
- ГЛАВА 6 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ ПРЕДАСТМОЙ
- СИТ при аллергическом рините
- СИТ при астматическом бронхите
- СИТ при поллинозе
- ГЛАВА 7 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМОЙ
- Специфическая иммунотерапия бытовыми аллергенами (домашней пыли, клещей, эпидермальными аллергенами)
- Специфическая иммунотерапия аллергенами домашней пыли
- Специфическая иммунотерапия пыльцевыми аллергенами
- Специфическая иммунотерапия больных бронхиальной астмой в условиях горного климата Приэльбрусья
- ГЛАВА 8 ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ АЛЛЕРГЕН-СПЕЦИФИЧЕСКОЙ ИММУНОТЕРАПИИ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЫ
- Отдаленные результаты аллерген- специфической иммунотерапии больных, прошедших лечение в детском возрасте
- Отдаленные результаты фармакотерапии
- ГЛАВА 7 9[††] АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ ИНФЕКЦИОННО-АЛЛЕРГИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМОЙ
- Аллергологическое обследование с использованием бактериальных аллергенов
- СИТ при инфекционно-аллергической бронхиальной астме
- СИТ при микробно-пыльцевой сенсибилизации
- ЗАКЛЮЧЕНИЕ
- ЛИТЕРАТУРА