Отдаленные результаты аллерген- специфической иммунотерапии больных, прошедших лечение в детском возрасте
Рост распространенности бронхиальной астмы среди детского и взрослого населения, раннее начало, тяжелое течение объясняют возрастающий интерес к проблеме детской астмы.
Несвоевременное проведение лечения бронхиальной астмы в детском возрасте обуславливает тяжелое течение бронхиальной астмы в более позднем возрасте и приводит к инвалидности.
В литературе встречаются противоречивые мнения относительно исходов детской астмы. Некоторые исследователи считают, что в пубертатный период астма может прекратиться. Имеются данные и о том, что только в единичных случаях могут прекратиться приступы удушья в детском возрасте, чаще детская астма трансформируется во взрослую.
Наши многолетние (30 лет) исследования позволили изучить исходы бронхиальной астмы у 106 детей, прошедших ал- лерген-специфическую иммунотерапию и фармакотерапию с включением в лечебную программу медикаментов антиаллер- гической и симптоматической направленности, на протяжении длительного промежутка времени. Длительное наблюдение позволило определить, что у большинства детей (56,1%) пищевая аллергия является пусковым фактором для развития бронхиальной астмы, затем формируется дермо-распиратор- ный синдром. Если на этом этапе не проводятся своевременная аллергологическая диагностика и на ранних стадиях иммунотерапия, то формируется бронхиальная астма. Длительное наблюдение за детьми позволило изучить пути формирования астмы, изучить ее эволюцию. Особый интерес представляла группа детей, прошедших аллерген-специфиче- скую иммунотерапию. Нами изучены отдаленные результаты, т. е. исход бронхиальной астмы у детей.
Отдаленные результаты аллерен-специфической иммунотерапии оценивались в 1986 г. и в 2000 г.
В результате специфической иммунотерапии в 1986 г. получено отличных и хороших результатов у 86,8 ± 7,0%, у 13,2 ± 4,7% приступы удушья стали протекать в легкой форме. Длительность бронхиальной астмы в момент назначения специфической иммунотерапии у 72,2% больных составляла от 1 до 4 лет, а 27,8% — от 5 до 10 лет.
Продолжительность клинической ремиссии у 76,4% больных составила от 5 до 15 лет, а у 23,6% — от 2 до 4 лет.
Приводим пример клинического наблюдения больного, прошедшего специфическую иммунотерапию в детском возрасте, с последующей длительной клинической ремиссией.
Больной О. А., 1968 г. р., (история болезни №69) обратился с жалобами на приступы удушья экспираторного характера, обычно дома, ночью, с трудом купирующийся сухой кашель. Из анамнеза заболевания: первый приступ удушья развился 20.04.1971 г. на фоне гриппа, в последующем приступы удушья стали повторяться. Четвертого мая, ночью, развился тяжелый приступ удушья, в связи с чем был госпитализирован в стационар, где в течение нескольких дней состояние улучшилось. На 10 сутки ребенок выписан из стационара. В первую же ночь дома развился приступ удушья, что говорит в пользу атопического генеза бронхиальной астмы. Аллергологический анамнез отягощен: у отца — аллергический ринит, у дяди по линии отца
- астматический бронхит. У старшей сестры — лекарственная аллергия, у младшего брата — пищевая аллергия. Общеклиническое обследование: 1) общий анализ крови: эр-4,5 1012, Нв-
- г/л, цв.п.-0,9, л-10,410'9, э-6, с-30, л-58, м-6, СОЭ-Ю мм/час; 2) общий анализ мочи без патологии; 3) рентгеноскопия органов грудной клетки: корни структурны, синусы свободные. Диафрагма подвижная. Аорта и сердце без особенностей.
Аллергологическое обследование: общий IgE составлял 290 МЕ/мл; кожные пробы с аллергеном домашней пыли (++), пера подушки (++) и шерсти овцы (++). Затем проводилось неспецифическое лечение с подключением двух курсов гис- таглобулина. Однако ребенка периодически продолжали беспокоить кашель и приступы затрудненного дыхания. В 1973 г. проводился курс специфической иммунотерапии смесью бытовых и эпидермальных аллергенов (д/п, п/п, ш/о). При проведении первого курса специфической иммунотерапии родители сразу стали отмечать значительное улучшение состояния, а к концу лечения состояние ребенка стало хорошим. После окончания первого курса сразу был начат второй курс, который завершился отличным эффектом. В последующем приступов удушья не было, однако ежегодно осенью больной проходил осмотр в аллергологическом кабинете для решения вопроса дальнейшей лечебной тактики.
Таким образом, специфическая иммунотерапия была начата в раннем детском возрасте, длительность астмы составляла два года, что и позволило получить отличный терапевтический эффект со стойкой клинической ремиссией к 1986 г.
Следовательно, значимость метода специфической иммунотерапии, как ведущего в комплексном лечении больных атопической бронхиальной астмой, не вызывает сомнения.
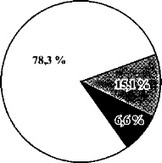
В 2000 г., т. е. еще через 15 лет, мы повторно проанализировали отдаленные результаты аллерген-специфической иммунотерапии у больных, прошедших СИТ. В момент повторного анализа у большинства (78,3%) теперь уже взрослых пациентов приступы удушья не появлялись.
Продолжительность клинической ремиссии у 78,3% пациентов с отличным и хорошим эффектом составила от 10 до 28 лет: у 64,4% - от 10 до 20 лет, у 35,6% - от 21 до 28 лет (табл. 43).
По нашим данным приступы удушья прекратились в детском возрасте (после СИТ аллергенами) в 78,3% случаев. У 15,1% приступы удушья продолжают беспокоить, 6,6% больных в связи с утяжелением течения бронхиальной астмы стали инвалидами по состоянию здоровья.
Таблица 43
Отдаленные результаты СИТ больных с бронхиальной астмой, прошедших лечение в детском возрасте (результаты 30-летних наблюдений)
- хороший и отличный эффект
Анализ причин, приведших к инвалидизации показал, что, как правило, инвалидизация развивалась у лиц с недостаточным эффектом при проведении иммунотерапии; удовлетворительный результат лечения был чаще у пациентов, которые не выдерживали рекомендаций врача-аллерголога по вопросам пищевой и бытовой элиминации, и др. факторы.
Следовательно, своевременное проведение аллерген-специфической иммунотерапии в детском возрасте позволяет предотвратить трансформацию детской астмы во взрослую.
Источник: Хутуева С. X., Федосеева В. Н, «АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БРОНХИАЛЬНОЙ АСТМЫ» 2000
А так же в разделе «Отдаленные результаты аллерген- специфической иммунотерапии больных, прошедших лечение в детском возрасте »
- Аэроаллергены
- МЕТОДЫ ВЫДЕЛЕНИЯ АЛЛЕРГЕНОВ ИЗ ПРИРОДНОГО СЫРЬЯ
- НИЗКОМОЛЕКУЛЯРНЫЕ АЛЛЕРГЕНЫ - ПРОФИЛИНЫ
- ДОМАШНЯЯ ПЫЛЬ КАК АЛЛЕРГЕН [*]
- ИНСЕКТНЫЕ АЛЛЕРГЕНЫ [†]
- ЛЕЧЕБНЫЕ ФОРМЫ АЛЛЕРГЕНОВ
- Бактериальные аллергены
- АЛЛЕРГЕНЫ МИКРОФЛОРЫ БРОНХОВ БОЛЬНЫХ БРОНХИАЛЬНОЙ АСТМОЙ
- НЕКОТОРЫЕ АСПЕКТЫ ПАТОГЕНЕЗА БАКТЕРИАЛЬНОЙ АЛЛЕРГИИ И МЕХАНИЗМЫ СИТ
- ГЛАВА 3 ЭКОЛОГИЧЕСКИЕ АСПЕКТЫ БРОНХИАЛЬНОЙ АСТМЫ
- ГЛАВА 4 ОСОБЕННОСТИ КЛИНИЧЕСКОЙ КАРТИНЫ БРОНХИАЛЬНОЙ АСТМЫ В ЗАВИСИМОСТИ ОТ СПЕКТРА ПРИЧИННО-ЗНАЧИМЫХ АЛЛЕРГЕНОВ
- Сенсибилизация к бытовым аллергенам[‡]
- Сенсибилизация к пыльцевым аллергенам
- Пищевая аллергия
- Сочетанная сенсибилизация
- ГЛАВА 5 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ (СИТ)
- История СИТ
- Метод аллерген-специфической иммунотерапии
- КЛАССИЧЕСКИЙ МЕТОД АЛЛЕРГЕН- СПЕЦИФИЧЕСКОЙ ИММУНОТЕРАПИИ
- УСКОРЕННЫЙ МЕТОД СИТ
- РИСК ПОБОЧНЫХ ЭФФЕКТОВ СИТ
- Механизмы СИТ и клинико-лабораторные критерии эффективности СИТ
- ГЛАВА 6 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ ПРЕДАСТМОЙ
- СИТ при аллергическом рините
- СИТ при астматическом бронхите
- СИТ при поллинозе
- ГЛАВА 7 АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМОЙ
- Специфическая иммунотерапия бытовыми аллергенами (домашней пыли, клещей, эпидермальными аллергенами)
- Специфическая иммунотерапия аллергенами домашней пыли
- Специфическая иммунотерапия пыльцевыми аллергенами
- Специфическая иммунотерапия больных бронхиальной астмой в условиях горного климата Приэльбрусья
- ГЛАВА 8 ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ АЛЛЕРГЕН-СПЕЦИФИЧЕСКОЙ ИММУНОТЕРАПИИ АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЫ
- Отдаленные результаты фармакотерапии
- ГЛАВА 7 9[††] АЛЛЕРГЕН-СПЕЦИФИЧЕСКАЯ ИММУНОТЕРАПИЯ БОЛЬНЫХ ИНФЕКЦИОННО-АЛЛЕРГИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМОЙ
- Аллергологическое обследование с использованием бактериальных аллергенов
- СИТ при инфекционно-аллергической бронхиальной астме
- СИТ при микробно-пыльцевой сенсибилизации
- ЗАКЛЮЧЕНИЕ
- ЛИТЕРАТУРА