Эпидемический сыпной тиф (Typhus exanthematicus) и болезнь Брилля
Этиология. Возбудитель сыпного тифа — риккетсии Провацека. Они мало устойчивы во внешней средеГ~хотя в“фекалиях высушенных вшей могут сохраняться в течение нескольких недель. Обнаружить риккетсии можно в организме больного сыпным тифом, внутри клеток эпителия кишечника сыпнотифозных вшей и в их испражнениях.
Воз&удщелями болезни Брилля (повторного сыпного тиф¥)япвляются также~рйюГе1хйн1^ ~~ ~
Эпидемиология. Единственным источником инфекции является больной сыпным тифом человек, начиная с последних дней инкубации, в течение всего лихорадочного периода и еще несколько дней после падения температуры. В редких случаях риккетсии можно обнаружить в периферической крови больного в течение 10— 12 дней с момента падения температуры. Источником инфекции могут быть также больные со стертыми, атипичными формами сыпного тифа.
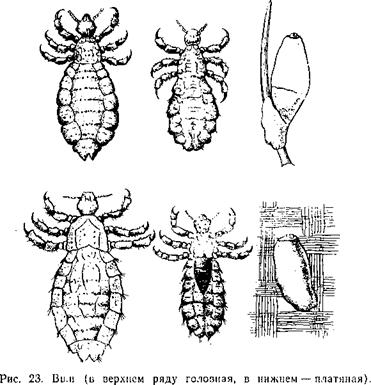
/ Передача инфекции происходит через платяных и гораздо реже головных вшей (рис. 23). Платяная вошь откладывает яйца-гниды на волосах, в складках и ворсинках одежды, головная — на волосах. Из гнид вы
водятся личинки, которые после Трехкратной лийьки превращаются в половозрелых насекомых. Это превращение длится 7—10 дней, что необходимо учитывать при наблюдении за очагом и назначении повторных санитарных обработок. Во время сосания крови вши выделяют вещество, вызывающее зуд. Вошь, насосавшись кровт больного сыпным тифом, становится заразной только через 4—5 дней, в течение которых риккетсии размножаются в эпителии кишечника вши. В связи с разрушением клеток эпителия риккетсии попадают в просвет кишки и в большом количестве выделяются с фекалиями вши. Зараженная вошь живет 20—40 дней вместо обычных 11/2—2 мес и погибает в результате разрыва кишечника.
Для эпидемического сыпного тифа характерна выраженная сезонность. Наибольшее число случаев этого заболевания раньше регистрировалось в осенне-зимний период. При болезни Брилля отсутствуют сезонноств^и сМзь между отдельными случаями заболеваний. Болезнь Брилля, как правило, регистрируется у лиц пожилого возраста, которые часто указывают на перенесенное в прошлом заболевание сыпным тифом или пребывание в очаге сыпного тифа. Даже в разгар болезни количество риккетсий в крови больного болезнью Брилля невелико. Несмотря на это, при завшивленности такие больные могут быть источником инфекции. Восприимчивость к сыпному тифу высокая, но чаще болеют лица в возрасте от 15 до 40 лет, что объясняется их наибольшей активностью.
П0£ле перенесенного заболевания______ шр абат ыв а ется
довольно ст^
Решающее значение в эпидемиологии сыпного тифа имеет социальный фактор. Распространению эпидемического сыпного тифа способствуют голод, плохие бытовые условия, недостаток бань, прачечных, дезинсекционных средств, низкий уровень санитарной культуры населения, усиленная миграция его в связи с войнами, голодом, стихийными бедствиями.
В царской России сыпной тиф являлся весьма распространенной инфекцией и регистрировался повсеместно. После революции в период Гражданской войны и иностранной интервенции, начиная с 1918 г., наблюдался резкий подъем заболеваемости сыпным тифом, перешедший в пандемию в 1919—1920 гг. Повышение заболеваемости сыпным тифом отмечалось в нашей стране в период Великой Отечественной войны в районах, временно оккупированных немецко-фашистскими захватчиками.
Патогенез. Попадая в организм через расчесы, трещины кожи или место укуса, риккетсии проникают в кровь и внедряются в клетки эндотелия сосудов, где интенсивно размножаются и попадают в кровь. Часть риккетсий гибнет, а другие снова внедряются в эндотелий сосудов. Эндотелиальные клетки набухают, происходит их дес- квамация и разрушение. В результате распада риккетсий образуются вещества, вызывающие интоксикацию организма. Процесс в сосудах характеризуется образованием пристеночных бородавчатых и обтурирующих тромбов с последующим развитием пролиферации в сосудистой стенке и вокруг сосуда. Распространение изменений на всю толщу сосудистой стенки с сегментарным или круговым некрозом приводит к развитию деструктивного тромбоваскулита и полной закупорке сосуда образующимся тромбом.
Изменения сосудов отмечаются на 6—8-й день болезни во всех органах и тканях, особенно в головном мозге, коже, конъюнктивах, надпочечниках, миокарде, селезенке и почках. Эти поражения обусловливают характерные симптомы со стороны нервно-психической сферы, сердечно-сосудистой системы, кожи и других органов и тканей. Процесс обратного развития органических изменений начинается с 18—20-го дня болезни и завершается к концу 4-й недели и позже.
Клиника. Инкубационный период длится от 6 до 21 дня, чаще '12— ~— '
Болёзнь^начинается остро с повышения температуры, появления головной боли, познабливания, ломоты во всем теле, жажды и потери аппетита. Головная боль усиливается и вскоре становится мучительной, появляется бессонница. Раздражительность и беспокойство, возникшие в первые дни заболевания, в дальнейшем переходят в состояние возбуждения. Нарастание всех симптомов, особенно слабости и температуры, заставляет больных уже на 2—3-й день болезни лечь в постель.
В первые дни появляются /гиперемия и одутловатость лица, гиперемия конъюнктивы, сосуды склер расширены, инъецированы («кроличьи глаза»). Гиперемирована также кожа шеи и верхней части туловища. Сухой язык высовывается с трудом (симптом Говорова — Годелье).
Кожа сухая, горячая на ощупь. Наблюдаются одышка (центрального происхождения), умеренная тахикардия, гипотония. На 3-й день болезни можно обнаружить мелкоточечные кровоизлияния на переходной складке конъюнктивы — симптом Киари — Авцына, положительный симптом жгута — появление точечных кровоизлияний на плече или бедре ниже места перетяжки.
На 4—5-й день болезни возникает характерная сыпнотифозная сыпь (рис. 24). Этим кончается ее начальный период; наступает разгар болезни. Вначале сыпь носит розеолезный, а затем розеолезно-петехиальный характер. Сыпь выступает на боковых поверхностях тела, груди, спине и покрывает все тело. Она обильная, элементы ее имеют различную форму и величину — от макового зерна до чечевицы. При заболевании средней тяжести сыпь держится до 12—14-го дня. С высыпанием температура становится еще выше и приобретает характер постоянной или ремиттирующей, оставаясь такой в течение 6—8 дней.
В разгар лихорадочного периода в крови отмечаются умеренный нейтрофильный лейкоцитоз (до 9 103— 11-103 в 1 мкл), тромбоцитопения и анэозинофилия; СОЭ повышена до 18—25 мм/ч.
С появлением сыпи усиливаются те симптомы, которые были в начальном периоде, и возникают новые. Нарастают явления со стороны нервной системы. Сознание затемнено, усиливается бред, возникают галлюцинации, больной становится беспокойным, иногда буйным, пытается встать и куда-то бежать. Эти состояния на фоне высокой температуры известны как тифозный статус. Появляются симптомы менингоэнцефалита: слабо выраженные ригидность мышц затылка и симптомы Кернига и Брудзинского, повышенные сухожильные рефлексы, тремор конечностей, неясность речи, попер- хивание, затрудненность глотания. Наблюдаются глухость тонов сердца, тахикардия, падение артериального давления, возможен коллапс. Печень и селезенка увеличены. Отмечается задержка стула. У тяжелобольных может иметь место непроизвольное выделение мочи и кала или выделение мочи маленькими порциями при переполненном мочевом пузыре.
С момента снижения температуры на 12—14-й день болезни начинается период выздоровления. Температура снижается ускоренным лизисом в течение 2—3 дней, реже критически. В связи с уменьшением интоксикации постепенно ликвидируются все явления болезни и прежде всего тифозный статус. Исчезает сыпь, проясняется сознание, появляется интерес к окружающему, улучшается сон, повышается аппетит, нормализуются мочеотделение, пульс и артериальное давление. Однако при значительном улучшении общего состояния выздоравливающих они долго и часто жалуются на слабость и боли в ногах, по ходу нервных стволов. Центральная нервная система легко возбудима. При прогрессивно улучшающемся состояния на 5—7-й день нормальной температуры больным разрешается сначала садиться, а на 7— 8-й день встать с постели.
По тяжести.течения различает сыпной _тиф легкий, средней тяжести и тяЖелый. В настоящее время кли: ничесКое-Тётение~Тифа изменилось по сравнению с описанным выше классическим течением.
С эпидемиологической точки зрения представляют интерес легкие формы сыпного тифа. При них характерные для сыпного тифа симптомы — лихорадка, сыпь, явления интоксикации, нервные и сосудистые поражения — мало выражены. Температура в пределах 38—3^°С держится
7— 9 дней. Преобладающей формой сыпи являются розеолы. Выражены головная боль и бессонница, но другие симптомы со стороны нервной системы отсутствуют или сглажены. Тифозное состояние чаще не наблюдается.
Болезнь Брилля протекает легче, тифозный статус выражен значительно слабее и менее длителен, чем при эпидемическом сыпном тифе. Не столь выражены и другие симптомы. Продолжительность лихорадочного периода 8—11 дней. Начало болезни чаще острое, температура снижается критически.
Осложнения. При сыпном тифе в настоящее время осложнения встречаются редко. Их можно разделить на четыре группы: 1) связанные с поражением сосудов — коллапс, тромбозы, тромбоэмболии, разрывы мозговых сосудов с явлениями гемипарезов или даже параличей, миокардиты и др.; 2) вызванные поражением центральной нервной системы — психозы, полирадикулиты, невриты: 3) связанные с присоединением вторичной инфекции — пневмонии, отиты, паротиты, фурункулезы, абсцессы; 4) смешанные — поражения сосудов и центральной нервной системы с присоединением вторичной
инфекции; гангрена ушных раковин, пальцев ног и рук, пролежни, тромбофлебиту тефр'Ит, нёфрозоне’фрит и др.
Диагноз. Сыпной тиф диагностируется на осйовании клинических, эпидемиологических и лабораторных данных. Ведущая роль в распознавании болезни принадлежит серологическим методам исследования. Для этой цели в лабораторию направляют кровь _в количестве 3—5 мл, начиная с 5—7-го дня болезни. Наиболее чувствительны серологические реакции со специфическим риккетсиозным антигеном: реакция агглютинации риккетсий (РАР), реакция связывания комплемеНт^ ДРСК) и реакция непрямой гемагглютинации (РНГА^. Диагностическим титром РАР является разведение сыворотки 1 : 160. В связи с тем что РАР не всегда дает точные результаты, она не пригодна для ретроспективной диагностики и имеет меньшее значение, чем РСК и РИГА. РСК можно ставить на 6—7-й день болезни с корпускулярным или растворимым антигеном из риккетсий Про- вацека. Диагностическим титром является разведение сыворотки 1 : 160—1 :320. Для РИГА используют сыворотку больного и антиген риккетсий Провацека, адсорбированный на эритроцитах. У больных сыпным тифом РИГА считается положительной в титрах 1 :400,
1 : 1000. Реакция агглютинации необходима повторно для наблюдения за динамикой нарастания антител.
Лечение. Современное лечение больных сыпным тифом приводит к довольно быстрому снижению температуры тела, устранению интоксикации, угасанию сыпи. Но восстановление нарушенных функций сосудистой сети и нервной системы, а также очищение организма от возбудителя не обеспечивается курсом антибактериальной терапии.
В соответствии с тяжестью течения в начальном периоде и в разгар сыпного тифа применяют следующие антибиотики тетрациклинового ряда: тетрациклин, хлор- тетрациклин, террамицин, сигмамицин, олетётрин внутрь' по .0,3 г 4 раза в сутки до 3-го дня нормальной температуры, затем олететрин внутрь по 0,25 г 4—6 раз в сутки и др. Левомицетин по эффективности уступает препаратам тетрациклинового ряда, но в случае необходимости может быть применен внутрь по 0,5 г 4 раза в сутки до 3-го дня нормальной температуры.
Из патогенетических средств в остром периоде болезни назначают сердечные и сосудистые препараты: кам-
фору (2—3 мл 20% раствора), кордиамин (1—2 мл), кофеин (1 мл 10% раствора), эфедрин (1 мл 5% раствора) подкожно, строфантин (0,3—0,5 мл 0,5% раствора с глюкозой) внутривенно медленно и др., средства, улучшающие нервную деятельность (бромиды, валериану, элениум, хлоралгидрат), а также стремятся снизить интоксикацию организма (оксигенотерапия, вливание глюкозы с аскорбиновой кислотой, изотонический раствор натрия хлорида и др.).
Большое значение имеет уход за больным. У сыпнотифозного больного могут быстро появиться пролежни, поэтому необходимо чаще поворачивать его в постели с одного бока на другой или на спину, следить, чтобы на матраце и простынях не было складок. Тяжелобольных кладут на резиновый круг. Область крестца, ягодиц и лопаток протирают камфорным спиртом. Успокаивающе действуют обтирания теплой водой (37—38°С), теплые ванны (35—37 °С).
Необходимо следить за регулярным опорожнением кишечника и мочеиспусканием. Рекомендуется, если больной может это сделать сам, полоскать рот 0,5—2% раствором натрия гидрокарбоната. Если больной не может 'чистить зубы и полоскать рот, нужно 2—3 раза в день протирать ему полость рта марлево-ватным тампоном, смоченным 2% раствором борной кислоты с глицерином.
Пища больных должна быть щадящей, достаточно калорийной и богатой витаминами. Кормить больных надо часто, небольшими порциями. Ввиду постоянной жажды больным необходимо часто давать пить без ограничения. С 7—8-го дня нормальной температуры больным разрешают ходить, а на 12-й день, если нет осложнений, выписывают.
Профилактика. Ведущими мероприятиями по борьбе с сыпным тифом являются борьба с источником инфекции и ликвидация завшивленности среди населения.
Больные симптомами сыпного тифа подлежат немедленной госпитализации, лихорадящие больные при отсутствии диагноза до 5-го дня болезни — провизорной госпитализации.
Очень важно госпитализировать больных сыпным тифом и лиц с подозрением на это заболевание в первые 5 дней, когда инфицированная вошь еще не может передать возбудителей болезни окружающим. Изоляция
больного сыпным тифом прекращается не раньше 12 дней после установления нормальной температуры.
Для борьбы с педикулезом необходимо обеспечить население банно-прачечным обслуживанием, повышать санитарную культуру, проводить полную санитарную обработку населения рабочих новостроек, сезонных рабочих и других мигрирующих групп. Кроме того, педикулез выявляется путем выборочного осмотра рабочих промышленных предприятий, проживающих в общежитиях, учащихся школ, школ-интернатов, профессионально-технических училищ, колхозников, рабочих совхозов, лиц, поступающих на стационарное лечение, в детские учреждения, рбращающихся в поликлиники, консультации и другие лечебно-профилактические учреждения, а также путем профилактических осмотров. В случае необходимости проводить санитарную обработку лиц с педикулезом, членов их семей и коллектива. Борьба с бытовой вшивостью включает мытье тела не реже одного раза в 7—10 дней со сменой нательного и постельного белья.
Раньше специфическая иммунизация против сыпного тифа среди угрожаемых по сыпному тифу контингентов проводилась р^даетсш^рй^вавдиной, предложенной во время Великой Отечественной войны М. К. Кронтовской.
В настоящее время получена сухая живая комбинированная сыпнотифозная вакцина Е, приготовленная из ослабленного штамма возбудителя сыпного тифа.
Мероприятия в очаге состоят из немедленной госпитализации больного, эпидемиологического обследования, наблюдения за лицами, соприкасавшимися с больным, их лабораторного исследования, проведения дезинсекционной обработки очага, а также обследования и санитарной обработки (по показаниям) населения в окружении очага.
После госпитализации больного дезинсекция в очаге проводится в городах не позже 3 ч, а в сельской мест- ^ ности — 6 ч с момента получения извещения. Не допускается переодевание больного в чистое белье перед отправкой его в больницу.
Лиц, соприкасавшихся с больным, подвергают санитарной обработке в санитарных пропускниках или приспособленных для этого банях с соблюдением правил поточности. Дезинсекцию всей одежды, постельных принадлежностей больного и соприкасавшихся с ним лиц производя!- в пароформалиновой или горячевоздушной камере, а помещения и предметы обстановки обрабатывают одним из следующих средств: 5% эмульсией ГХЦГ, 0,5% раствором хлорофоса, 0,5% раствором ме- тилацетофоса, 5% раствором лизола, 10% дустом дилора, 1% дустом неопина из расчета 10—15 г на 1 м2 поверхности и пр.
В случае отсутствия камер мягкие вещи, белье нательное, постельное и др. кипятят в мыльно-содовом растворе или замачивают в 0,15% водной эмульсии карбофоса (20 мин), 0,25% водной эмульсии дикрезила (20 мин), 0,5% водной эмульсии метилацетофоса (30 мин) при расходе жидкости 4 л на 1 кг белья с последующей стиркой.
Мягкие вещи можно обрабатывать путем опыления дустами (5% метилацетофос, 1 % неопин, 10% дилор и др.) или орошения водными эмульсиями, применяемыми для замачивания белья. После обработки вещи складывают и завязывают в простыни на 2—3 ч, затем проветривают.
Санитарная обработка должна Аыдъ ддтщдй, одномо- ментной, кольцевой и повторной, ^д я о лноТГ обработкой подразумевается обработка всех объектов, на которых могут находиться вши (соприкасавшиеся с больным лица, вещи и помещение). Обработка должна быть одномоментной, т. е. все перечисленные объекты обрабатываются одновременно. В то время как соприкасавшиеся с больным моются в бане или под душем, вещи обрабатываются в дезинфекционной камере или химическим способом, а помещение подвергается обработке дезинсекционными средствами. Кольцевая обработка состоит в том, что сначала обрабатывают лиц, которые непосредственно соприкасались с больным, а затем остальных, которые меньше подвергались риску заражения. Повторная обработка в очаге назначается по показаниям при выявлении педикулеза в очаге в процессе наблюдения за ним.
Наблюдение за соприкасавшимися с больным проводится в течение 25 дней с обязательной ежедневной термометрией. С целью выявления источника инфекции все лица, соприкасавшиеся с больным, а также перенесшие за последние 3 мес какое-либо лихорадочное заболевание, подвергаются лабораторному обследованию (РСК и РИГА). При обнаружении лиц с положительны
ми РСК и РИГА за ними устанавливается специальное медицинское наблюдение с повторными серологическими исследованиями. При выявлении среди соприкасавшихся с больным лиц с повышенной температурой их госпитализируют для уточнения диагноза.
 |
Воз&удщелями болезни Брилля (повторного сыпного тиф¥)япвляются также~рйюГе1хйн1^ ~~ ~
Эпидемиология. Единственным источником инфекции является больной сыпным тифом человек, начиная с последних дней инкубации, в течение всего лихорадочного периода и еще несколько дней после падения температуры. В редких случаях риккетсии можно обнаружить в периферической крови больного в течение 10— 12 дней с момента падения температуры. Источником инфекции могут быть также больные со стертыми, атипичными формами сыпного тифа.
/ Передача инфекции происходит через платяных и гораздо реже головных вшей (рис. 23). Платяная вошь откладывает яйца-гниды на волосах, в складках и ворсинках одежды, головная — на волосах. Из гнид вы
водятся личинки, которые после Трехкратной лийьки превращаются в половозрелых насекомых. Это превращение длится 7—10 дней, что необходимо учитывать при наблюдении за очагом и назначении повторных санитарных обработок. Во время сосания крови вши выделяют вещество, вызывающее зуд. Вошь, насосавшись кровт больного сыпным тифом, становится заразной только через 4—5 дней, в течение которых риккетсии размножаются в эпителии кишечника вши. В связи с разрушением клеток эпителия риккетсии попадают в просвет кишки и в большом количестве выделяются с фекалиями вши. Зараженная вошь живет 20—40 дней вместо обычных 11/2—2 мес и погибает в результате разрыва кишечника.
Для эпидемического сыпного тифа характерна выраженная сезонность. Наибольшее число случаев этого заболевания раньше регистрировалось в осенне-зимний период. При болезни Брилля отсутствуют сезонноств^и сМзь между отдельными случаями заболеваний. Болезнь Брилля, как правило, регистрируется у лиц пожилого возраста, которые часто указывают на перенесенное в прошлом заболевание сыпным тифом или пребывание в очаге сыпного тифа. Даже в разгар болезни количество риккетсий в крови больного болезнью Брилля невелико. Несмотря на это, при завшивленности такие больные могут быть источником инфекции. Восприимчивость к сыпному тифу высокая, но чаще болеют лица в возрасте от 15 до 40 лет, что объясняется их наибольшей активностью.
П0£ле перенесенного заболевания______ шр абат ыв а ется
довольно ст^
Решающее значение в эпидемиологии сыпного тифа имеет социальный фактор. Распространению эпидемического сыпного тифа способствуют голод, плохие бытовые условия, недостаток бань, прачечных, дезинсекционных средств, низкий уровень санитарной культуры населения, усиленная миграция его в связи с войнами, голодом, стихийными бедствиями.
В царской России сыпной тиф являлся весьма распространенной инфекцией и регистрировался повсеместно. После революции в период Гражданской войны и иностранной интервенции, начиная с 1918 г., наблюдался резкий подъем заболеваемости сыпным тифом, перешедший в пандемию в 1919—1920 гг. Повышение заболеваемости сыпным тифом отмечалось в нашей стране в период Великой Отечественной войны в районах, временно оккупированных немецко-фашистскими захватчиками.
Патогенез. Попадая в организм через расчесы, трещины кожи или место укуса, риккетсии проникают в кровь и внедряются в клетки эндотелия сосудов, где интенсивно размножаются и попадают в кровь. Часть риккетсий гибнет, а другие снова внедряются в эндотелий сосудов. Эндотелиальные клетки набухают, происходит их дес- квамация и разрушение. В результате распада риккетсий образуются вещества, вызывающие интоксикацию организма. Процесс в сосудах характеризуется образованием пристеночных бородавчатых и обтурирующих тромбов с последующим развитием пролиферации в сосудистой стенке и вокруг сосуда. Распространение изменений на всю толщу сосудистой стенки с сегментарным или круговым некрозом приводит к развитию деструктивного тромбоваскулита и полной закупорке сосуда образующимся тромбом.
Изменения сосудов отмечаются на 6—8-й день болезни во всех органах и тканях, особенно в головном мозге, коже, конъюнктивах, надпочечниках, миокарде, селезенке и почках. Эти поражения обусловливают характерные симптомы со стороны нервно-психической сферы, сердечно-сосудистой системы, кожи и других органов и тканей. Процесс обратного развития органических изменений начинается с 18—20-го дня болезни и завершается к концу 4-й недели и позже.
Клиника. Инкубационный период длится от 6 до 21 дня, чаще '12— ~— '
Болёзнь^начинается остро с повышения температуры, появления головной боли, познабливания, ломоты во всем теле, жажды и потери аппетита. Головная боль усиливается и вскоре становится мучительной, появляется бессонница. Раздражительность и беспокойство, возникшие в первые дни заболевания, в дальнейшем переходят в состояние возбуждения. Нарастание всех симптомов, особенно слабости и температуры, заставляет больных уже на 2—3-й день болезни лечь в постель.
В первые дни появляются /гиперемия и одутловатость лица, гиперемия конъюнктивы, сосуды склер расширены, инъецированы («кроличьи глаза»). Гиперемирована также кожа шеи и верхней части туловища. Сухой язык высовывается с трудом (симптом Говорова — Годелье).
Кожа сухая, горячая на ощупь. Наблюдаются одышка (центрального происхождения), умеренная тахикардия, гипотония. На 3-й день болезни можно обнаружить мелкоточечные кровоизлияния на переходной складке конъюнктивы — симптом Киари — Авцына, положительный симптом жгута — появление точечных кровоизлияний на плече или бедре ниже места перетяжки.
На 4—5-й день болезни возникает характерная сыпнотифозная сыпь (рис. 24). Этим кончается ее начальный период; наступает разгар болезни. Вначале сыпь носит розеолезный, а затем розеолезно-петехиальный характер. Сыпь выступает на боковых поверхностях тела, груди, спине и покрывает все тело. Она обильная, элементы ее имеют различную форму и величину — от макового зерна до чечевицы. При заболевании средней тяжести сыпь держится до 12—14-го дня. С высыпанием температура становится еще выше и приобретает характер постоянной или ремиттирующей, оставаясь такой в течение 6—8 дней.
В разгар лихорадочного периода в крови отмечаются умеренный нейтрофильный лейкоцитоз (до 9 103— 11-103 в 1 мкл), тромбоцитопения и анэозинофилия; СОЭ повышена до 18—25 мм/ч.
С появлением сыпи усиливаются те симптомы, которые были в начальном периоде, и возникают новые. Нарастают явления со стороны нервной системы. Сознание затемнено, усиливается бред, возникают галлюцинации, больной становится беспокойным, иногда буйным, пытается встать и куда-то бежать. Эти состояния на фоне высокой температуры известны как тифозный статус. Появляются симптомы менингоэнцефалита: слабо выраженные ригидность мышц затылка и симптомы Кернига и Брудзинского, повышенные сухожильные рефлексы, тремор конечностей, неясность речи, попер- хивание, затрудненность глотания. Наблюдаются глухость тонов сердца, тахикардия, падение артериального давления, возможен коллапс. Печень и селезенка увеличены. Отмечается задержка стула. У тяжелобольных может иметь место непроизвольное выделение мочи и кала или выделение мочи маленькими порциями при переполненном мочевом пузыре.
С момента снижения температуры на 12—14-й день болезни начинается период выздоровления. Температура снижается ускоренным лизисом в течение 2—3 дней, реже критически. В связи с уменьшением интоксикации постепенно ликвидируются все явления болезни и прежде всего тифозный статус. Исчезает сыпь, проясняется сознание, появляется интерес к окружающему, улучшается сон, повышается аппетит, нормализуются мочеотделение, пульс и артериальное давление. Однако при значительном улучшении общего состояния выздоравливающих они долго и часто жалуются на слабость и боли в ногах, по ходу нервных стволов. Центральная нервная система легко возбудима. При прогрессивно улучшающемся состояния на 5—7-й день нормальной температуры больным разрешается сначала садиться, а на 7— 8-й день встать с постели.
По тяжести.течения различает сыпной _тиф легкий, средней тяжести и тяЖелый. В настоящее время кли: ничесКое-Тётение~Тифа изменилось по сравнению с описанным выше классическим течением.
С эпидемиологической точки зрения представляют интерес легкие формы сыпного тифа. При них характерные для сыпного тифа симптомы — лихорадка, сыпь, явления интоксикации, нервные и сосудистые поражения — мало выражены. Температура в пределах 38—3^°С держится
7— 9 дней. Преобладающей формой сыпи являются розеолы. Выражены головная боль и бессонница, но другие симптомы со стороны нервной системы отсутствуют или сглажены. Тифозное состояние чаще не наблюдается.
Болезнь Брилля протекает легче, тифозный статус выражен значительно слабее и менее длителен, чем при эпидемическом сыпном тифе. Не столь выражены и другие симптомы. Продолжительность лихорадочного периода 8—11 дней. Начало болезни чаще острое, температура снижается критически.
Осложнения. При сыпном тифе в настоящее время осложнения встречаются редко. Их можно разделить на четыре группы: 1) связанные с поражением сосудов — коллапс, тромбозы, тромбоэмболии, разрывы мозговых сосудов с явлениями гемипарезов или даже параличей, миокардиты и др.; 2) вызванные поражением центральной нервной системы — психозы, полирадикулиты, невриты: 3) связанные с присоединением вторичной инфекции — пневмонии, отиты, паротиты, фурункулезы, абсцессы; 4) смешанные — поражения сосудов и центральной нервной системы с присоединением вторичной
инфекции; гангрена ушных раковин, пальцев ног и рук, пролежни, тромбофлебиту тефр'Ит, нёфрозоне’фрит и др.
Диагноз. Сыпной тиф диагностируется на осйовании клинических, эпидемиологических и лабораторных данных. Ведущая роль в распознавании болезни принадлежит серологическим методам исследования. Для этой цели в лабораторию направляют кровь _в количестве 3—5 мл, начиная с 5—7-го дня болезни. Наиболее чувствительны серологические реакции со специфическим риккетсиозным антигеном: реакция агглютинации риккетсий (РАР), реакция связывания комплемеНт^ ДРСК) и реакция непрямой гемагглютинации (РНГА^. Диагностическим титром РАР является разведение сыворотки 1 : 160. В связи с тем что РАР не всегда дает точные результаты, она не пригодна для ретроспективной диагностики и имеет меньшее значение, чем РСК и РИГА. РСК можно ставить на 6—7-й день болезни с корпускулярным или растворимым антигеном из риккетсий Про- вацека. Диагностическим титром является разведение сыворотки 1 : 160—1 :320. Для РИГА используют сыворотку больного и антиген риккетсий Провацека, адсорбированный на эритроцитах. У больных сыпным тифом РИГА считается положительной в титрах 1 :400,
1 : 1000. Реакция агглютинации необходима повторно для наблюдения за динамикой нарастания антител.
Лечение. Современное лечение больных сыпным тифом приводит к довольно быстрому снижению температуры тела, устранению интоксикации, угасанию сыпи. Но восстановление нарушенных функций сосудистой сети и нервной системы, а также очищение организма от возбудителя не обеспечивается курсом антибактериальной терапии.
В соответствии с тяжестью течения в начальном периоде и в разгар сыпного тифа применяют следующие антибиотики тетрациклинового ряда: тетрациклин, хлор- тетрациклин, террамицин, сигмамицин, олетётрин внутрь' по .0,3 г 4 раза в сутки до 3-го дня нормальной температуры, затем олететрин внутрь по 0,25 г 4—6 раз в сутки и др. Левомицетин по эффективности уступает препаратам тетрациклинового ряда, но в случае необходимости может быть применен внутрь по 0,5 г 4 раза в сутки до 3-го дня нормальной температуры.
Из патогенетических средств в остром периоде болезни назначают сердечные и сосудистые препараты: кам-
фору (2—3 мл 20% раствора), кордиамин (1—2 мл), кофеин (1 мл 10% раствора), эфедрин (1 мл 5% раствора) подкожно, строфантин (0,3—0,5 мл 0,5% раствора с глюкозой) внутривенно медленно и др., средства, улучшающие нервную деятельность (бромиды, валериану, элениум, хлоралгидрат), а также стремятся снизить интоксикацию организма (оксигенотерапия, вливание глюкозы с аскорбиновой кислотой, изотонический раствор натрия хлорида и др.).
Большое значение имеет уход за больным. У сыпнотифозного больного могут быстро появиться пролежни, поэтому необходимо чаще поворачивать его в постели с одного бока на другой или на спину, следить, чтобы на матраце и простынях не было складок. Тяжелобольных кладут на резиновый круг. Область крестца, ягодиц и лопаток протирают камфорным спиртом. Успокаивающе действуют обтирания теплой водой (37—38°С), теплые ванны (35—37 °С).
Необходимо следить за регулярным опорожнением кишечника и мочеиспусканием. Рекомендуется, если больной может это сделать сам, полоскать рот 0,5—2% раствором натрия гидрокарбоната. Если больной не может 'чистить зубы и полоскать рот, нужно 2—3 раза в день протирать ему полость рта марлево-ватным тампоном, смоченным 2% раствором борной кислоты с глицерином.
Пища больных должна быть щадящей, достаточно калорийной и богатой витаминами. Кормить больных надо часто, небольшими порциями. Ввиду постоянной жажды больным необходимо часто давать пить без ограничения. С 7—8-го дня нормальной температуры больным разрешают ходить, а на 12-й день, если нет осложнений, выписывают.
Профилактика. Ведущими мероприятиями по борьбе с сыпным тифом являются борьба с источником инфекции и ликвидация завшивленности среди населения.
Больные симптомами сыпного тифа подлежат немедленной госпитализации, лихорадящие больные при отсутствии диагноза до 5-го дня болезни — провизорной госпитализации.
Очень важно госпитализировать больных сыпным тифом и лиц с подозрением на это заболевание в первые 5 дней, когда инфицированная вошь еще не может передать возбудителей болезни окружающим. Изоляция
больного сыпным тифом прекращается не раньше 12 дней после установления нормальной температуры.
Для борьбы с педикулезом необходимо обеспечить население банно-прачечным обслуживанием, повышать санитарную культуру, проводить полную санитарную обработку населения рабочих новостроек, сезонных рабочих и других мигрирующих групп. Кроме того, педикулез выявляется путем выборочного осмотра рабочих промышленных предприятий, проживающих в общежитиях, учащихся школ, школ-интернатов, профессионально-технических училищ, колхозников, рабочих совхозов, лиц, поступающих на стационарное лечение, в детские учреждения, рбращающихся в поликлиники, консультации и другие лечебно-профилактические учреждения, а также путем профилактических осмотров. В случае необходимости проводить санитарную обработку лиц с педикулезом, членов их семей и коллектива. Борьба с бытовой вшивостью включает мытье тела не реже одного раза в 7—10 дней со сменой нательного и постельного белья.
Раньше специфическая иммунизация против сыпного тифа среди угрожаемых по сыпному тифу контингентов проводилась р^даетсш^рй^вавдиной, предложенной во время Великой Отечественной войны М. К. Кронтовской.
В настоящее время получена сухая живая комбинированная сыпнотифозная вакцина Е, приготовленная из ослабленного штамма возбудителя сыпного тифа.
Мероприятия в очаге состоят из немедленной госпитализации больного, эпидемиологического обследования, наблюдения за лицами, соприкасавшимися с больным, их лабораторного исследования, проведения дезинсекционной обработки очага, а также обследования и санитарной обработки (по показаниям) населения в окружении очага.
После госпитализации больного дезинсекция в очаге проводится в городах не позже 3 ч, а в сельской мест- ^ ности — 6 ч с момента получения извещения. Не допускается переодевание больного в чистое белье перед отправкой его в больницу.
Лиц, соприкасавшихся с больным, подвергают санитарной обработке в санитарных пропускниках или приспособленных для этого банях с соблюдением правил поточности. Дезинсекцию всей одежды, постельных принадлежностей больного и соприкасавшихся с ним лиц производя!- в пароформалиновой или горячевоздушной камере, а помещения и предметы обстановки обрабатывают одним из следующих средств: 5% эмульсией ГХЦГ, 0,5% раствором хлорофоса, 0,5% раствором ме- тилацетофоса, 5% раствором лизола, 10% дустом дилора, 1% дустом неопина из расчета 10—15 г на 1 м2 поверхности и пр.
В случае отсутствия камер мягкие вещи, белье нательное, постельное и др. кипятят в мыльно-содовом растворе или замачивают в 0,15% водной эмульсии карбофоса (20 мин), 0,25% водной эмульсии дикрезила (20 мин), 0,5% водной эмульсии метилацетофоса (30 мин) при расходе жидкости 4 л на 1 кг белья с последующей стиркой.
Мягкие вещи можно обрабатывать путем опыления дустами (5% метилацетофос, 1 % неопин, 10% дилор и др.) или орошения водными эмульсиями, применяемыми для замачивания белья. После обработки вещи складывают и завязывают в простыни на 2—3 ч, затем проветривают.
Санитарная обработка должна Аыдъ ддтщдй, одномо- ментной, кольцевой и повторной, ^д я о лноТГ обработкой подразумевается обработка всех объектов, на которых могут находиться вши (соприкасавшиеся с больным лица, вещи и помещение). Обработка должна быть одномоментной, т. е. все перечисленные объекты обрабатываются одновременно. В то время как соприкасавшиеся с больным моются в бане или под душем, вещи обрабатываются в дезинфекционной камере или химическим способом, а помещение подвергается обработке дезинсекционными средствами. Кольцевая обработка состоит в том, что сначала обрабатывают лиц, которые непосредственно соприкасались с больным, а затем остальных, которые меньше подвергались риску заражения. Повторная обработка в очаге назначается по показаниям при выявлении педикулеза в очаге в процессе наблюдения за ним.
Наблюдение за соприкасавшимися с больным проводится в течение 25 дней с обязательной ежедневной термометрией. С целью выявления источника инфекции все лица, соприкасавшиеся с больным, а также перенесшие за последние 3 мес какое-либо лихорадочное заболевание, подвергаются лабораторному обследованию (РСК и РИГА). При обнаружении лиц с положительны
ми РСК и РИГА за ними устанавливается специальное медицинское наблюдение с повторными серологическими исследованиями. При выявлении среди соприкасавшихся с больным лиц с повышенной температурой их госпитализируют для уточнения диагноза.
А так же в разделе «Эпидемический сыпной тиф (Typhus exanthematicus) и болезнь Брилля »
- Риккетсиозы
- Крысиный сыпной тиф (Rickettsiosis endemica murina)
- Североазиатский клещевой сыпной тиф
- Ку-лихорадка
- Возвратный тиф (вшивый) (Typhus recurrens)
- Клещевой возвратный тиф (Spirochaetsis acariña)
- Эпидемические энцефалиты
- Клещевой энцефалит (Encephalitis acariña)
- Двухволновой менингоэнцефалит
- Японский энцефалит (Encephalitis japonica)
- Малярия (Malaria)
- Геморрагические лихорадки
- Геморрагическая лихорадка с почечным синдромом
- Крымская геморрагическая лихорадка (южная)
- Желтая лихорадка
- Чума (Pestis)
- Туляремия (Tularemia)