Формы поражения
Разнообразие клинических проявлений актиномикоза в челюстно-лицевой области обусловлено также особенностями тканей и органов, где развивается специфическая гранулема или гранулемы. Разработанная нами классификация (1982) отражает формы актиномикоза, наблюдавшиеся у 2016 больных, и их частоту.
Кожная форма актиномикоза встречается редко. Мы наблюдали ее в 1,9% случаев. Впервые Н. В. Петров (1888) описал это проявление актиномикоза на коже. О. Б. Минскер и Г. С. Пинзур (1969) различают первичное и вторичное поражение кожи актиномикозом. Мы обратили внимание на то, что многие исследователи выход актиномикозного процесса из глубжележащих тканей наружу с образованием на коже свищевого хода квалифицируют как кожную форму актиномикоза. Между тем поражение кожи надо констатировать тогда, когда специфическая гранулема локализуется в соединительнотканном слое и прорастает, замещая слой собственно кожи.
У наших больных заболевание развилось как в результате внедрения инфекции одонтогенным путем, так и при нарушении целостности кожного покрова. Нередко эта форма актиномикоза возникает как осложнение заживления гнойной раны после вскрытого абсцесса или флегмоны. Чаще поражение локализуется в коже щечной, подчелюстной областей и на шее.
Существует несколько клинических форм актиномикоза кожи. Г. О. Сутеев различает бу г о рко во-пустулезную, язвенную и узловатогуммозную, О. Б. Минскер — узловатую, бугорковую, язвенную и
атероматозную, мы — пустулезное, бугорковое и смешанное поражения (рис. 14, 15, 16).
Больные предъявляют жалобы на незначительные боли и уплотнение в коже лица. Характерно отсутствие зуда и особых жалоб, отличающих другие поражения кожи. Поражение кожи актиномикозом протекает при удовлетворительном общем состоянии, без повышения температуры тела. При осмотре наблюдается воспалительная инфильтрация кожи, на фоне которой постепенно выявляются один или несколько очагов, приподнимающихся над остальными участками ее. Эпидермис истончается, цвет его может быть от ярко-красного до буро-синего. В одних случаях отмечается преобладание на коже лица и шеи пустул, заполненных серозной или гнойной жидкостью, в других — бугорков, содержащих ткань специфической гранулемы. Иногда наблюдается сочетание пустул и бугорков.
При кожной форме актиномикоза процесс часто охватывает участки кожи соседних облает ей. При кожной пустулезной форме можно видеть воспалительную инфильтрацию кожи и явления отека, распространяющегося на подкожную клетчатку. Границы пораженных тканей расплывчаты. Пустулы вскрываются наружу с выделением серозного или гнойного содержимого с отдельными крупинками—друзами лучистого гриба. Застойные явления в коже создают более интенсивную окраску вокруг свищевого хода После вскрытия мелких очагов отек в подлежащих тканях уменьшается, инфильтрация кожи отграничивается. Оставшиеся после опорожнения пустул точечные свищевые ходы закрываются, рубцуются, а иногда вновь заполняются экссудатом. При очередном обострении они вскрываются наружу. По мере развития процесса, особенно длящегося более 1—2 мес, экссудативные явления уменьшаются и мелкие очаги в коже заполняются грануляциями (см. рис. 14).
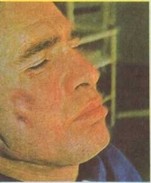
Кожная бугорковая форма характеризуется развитием плотного инфильтрата в коже или отдельных мелких плотных инфильтратов в виде бугорков. Сравнительно долго (несколько педель или 1 — l'/г мес) поражение кожи может почти не беспокоить больного. В дальнейшем очаг несколько размягчается, эпидермис над ним истончается. Кожные покровы, сначала неизмененные, приобретают синеватую или бурую окраску. При истончении в одном или нескольких участках бугорок или слившийся инфильтрат вскрывается наружу с выделением скудного отделяемого и выбуханием грануляций. Течение болезни длительное; могут наблюдаться увеличение очага и распространение его на соседние участки кожи. У отдельных больных в окружности некоторых бугорков развивается рубцовая реакция — склероз кожи и соседней с нею клетчатки (см. рис. 15).
У мужчин отмечается уплотнение дермы соединительнотканного отдела, кожи, покрывающей актиномикозный очаг, что создает картину нагноившейся атеромы. Вскрытие очага наружу осуществляется через точечный свищевой ход. который быстро рубцуется.
Кожная смешанная форма характеризуется развитием как пустул, так и бугорков, которые прорастают кожу, истончают се, а затем вскрываются наружу с выделением гноевидной жидкости и
выбуханием грануляций. Кожа над пораженными тканями имеет ярко-красный, синеватый до бурого цвет. Наблюдаются периодические обострения процесса, распространение его по протяжению. Нередко прорастание актиномикозной гранулемы к эпидермису ведет к его истончению и образованию язвенных поверхностей (см. рис. 16).
Подкожная форма актиномикоза наблюдается в 16,9% случаев актиномикозного процесса. R. Becker и К. Morgenroth (1979), L. Kav и соавт. (1979), G. Steigleder и Н. Maibach (1980) считают эту форму основным проявлением актиномикоза в челюстно-лицевой области. Она отличается развитием инфильтратов в подкожной клетчатке, вблизи зуба, явившегося причиной специфического процесса. У отдельных больных развивается как осложнение фламопы. Подкожный актиномикозный очаг может формироваться в подчелюстных или щечных лимфатических узлах, когда после их распада и расп давления в процесс вовлекается подкожная клетчатка. Патолошчсский процесс при этой форме актиномикоза отличается длительным, но спокойным течением. В период распада специфической гранулемы могут иметь место незначиiсльпое повышение температуры тела, боли в очаге поражения.
Поражаются преимущественно ткани щечной и подчелюстной областей, а также подкожная клетчатка околоушной области и поза- дичелюстпой ямки. При осмотре в подкожной клетчатке выявляется округлой формы инфильтрат, вначале плотный и безболезненный, но по мерс размягчения и прорастания к коже становящийся мягким и болезненным. В период распада специфической гранулемы появляется участок размягчения, кожа спаивается с подлежащими тканями, приобретает цвет' от ярко-розового до красного.
При подкожной форме актиномикоза в одних случаях преобладает экссудативный процесс, в других—-пролиферативный, а также сохраняется их относительное равновесие. Эти соотношения могут меняться.
Мы различаем абсцедируюшую, гуммозную и смешанную подкожные формы актиномикоза.
Подкожная абс цедирующая форма начинается с появления инфильтрата округлой формы без четких границ в подкожной клетчатке. Постепенно очаг отграничивается и уплотняется. Инфильтрат не спаян с подлежащими тканями, кожа над ним подвижна н в цвете не изменена. В дальнейшем формируется абсцесс. В одних случаях процесс обостряется, в других — происходит постепенное размягчение инфильтрата. Кожа становится ярко-красного цвета, спаивается с подлежащими тканями и в центре очага истончается. При пальпации отмечается флюктуация (рис. 17). В этот период появляются боли в очаге поражения, у некоторых больных температура тела повышается до 37—37,5°С. В окружности такого очага может возникнуть коллатеральный отек.
При вскрытии пораженного очага отделяемое обильное, имеет кровянистый характер с отдельными комочками гнойного секрета, содержащего друзы актиномицетов. Сгенки полости выстланы грануляциями. После вскрытия гнойного очага рана покрывается кровя
нистой корочкой или при ее дренировании зияет с выделением серознокровянистого секрета. Отек окружающих тканей уменьшается, очаг отграничивается, идет постепенное рассасывание его. Если отток из очага недостаточный, периодически наблюдаются обострения и иногда процесс распространяется на соседние участки подкожной клетчатки.
П одкожная гуммозная форма характеризуется более длительным и вялым течением. Процесс начинается с образования в подкожной клетчатке плотного узла, безболезненного или малоболезненного при пальпации. Кожа над ним в цвете не изменена, с подлежащими тканями не спаяна. Бессимптомное течение таких очагов может длиться значительное время — от одного до нескольких месяцев. Далее происходят размягчение узла, спаивание тканей с кожей над ним, истончение ее и изменение цвета от темно-красного до фиолетово-буро го. При пальпации по всей поверхности очага ощущается зыбление, однако при вскрытии очага гноя не выделяется, а выбухают вялые, легко кровоточащие грануляции (рис. 18). Процесс плохо поддается специфическому лечению и только при сочетании последнего с активным хирургическим вмешательством — выскабливанием грануляций — подвергается рассасыванию. Нередко могут наблюдаться распространение процесса по протяжению и образование новых очагов, развивающихся так же, как и первоначальный. В случае благоприятного рассасывания воспалительных явлений остается рубцовое уплотнение, часто по типу келоида.
Подкожная смешанная форма протекает более длительно и вяло, чем абсцедирующая, но более активно, чем гуммозная. Для этого поражения характерно появление инфильтрата, в центре которого происходят созревание специфической гранулемы и ее некробиоз, а по периферии наблюдается выраженная отграничительная реакция и фибросклероз тканей. Инфильтрат по периферии плотный, кожа над ним в цвете не изменена, хотя и спаяна с подлежащими тканями в центре очага. Медленное течение процесса прерывается обострением, когда кожа над центром очага истончается, краснеет.
При вскрытии очага выделяется значительное количество гноевидной жидкости, содержащей друзы актиномицетов. В полости очага отмечается разрастание грануляций, по краям плотных и кровоточащих, в центре — вялых, в стадии расплавления (рис. 19).
У отдельных больных наблюдается уплотнение кожи над очагом. Нередко это является причиной распространения очага по протяжению, когда образуются инфильтраты продолговатой формы. При обострении такие очаги выходят наружу в тех участках, где кожа наиболее тонка. Образующиеся свищевые ходы то открываются с выделением гноя, то покрываются кровянисто-гнойной корочкой. Течение процесса длительное с частыми обострениями. В динамике заболевания уменьшается выраженность процессов абс цедирован и я, обострения становятся редкими. В подкожном очаге наблюдается развитие вялых грануляций, окруженных плотными и рубцово-измененными тканями.
При длительном течении подкожной формы актиномикоза можно
наблюдать сочетание смешанных и гуммозных поражений. Прорастание актиномикозных очагов к коже обусловливает одновременное поражение подкожной клетчатки и кожи.
Подслизистая форма актиномикоза встречается редко (0,6% случаев). Это поражение возникает как в результате повреждения целости слизистого покрова — попадания инородных тел, травмы острыми краями зубов или прикусывания, так и при внедрении инфекции одонтогенным путем. Иногда входными воротами инфекции служат миндалины. При подслизистой форме актиномикоза процесс локализуется в области верхней и нижней губы, подслизистой ткани щек, ретромолярной ямки, крыловидно-челюстной складки, перитонзил- лярной и подъязычной областях.
С. И. Богданов (1921), Е. Ponfik (1892) и G. Axhausen (1935) описывали это поражение как начальное проявление актиномикоза. По их данным, происходило дальнейшее распространение инфекции в глубину тканей и развитие подкожно-межмышечных поражений.
Подслизистая форма актиномикоза протекает без повышения температуры тела или с незначительным субфебрилитетом, с умеренными болевыми ощущениями в очаге поражения, которые усиливаются при движении—открывании рта, глотании, разговоре. В динамике процесса усиливается ощущение неловкости, наличия «инородного тела». При пальпации выявляется плотный инфильтрат округлой формы. Со временем он отграничивается от здоровых тканей и становится еще плотнее. Слизистая оболочка спаяна с подлежащими тканями, мутная, часто имеет белесоватый цвет. При локализации подслизистых актиномикозных очагов в области крыло видно-челюстной складки и перитонзиллярном пространстве наблюдается значительная плотность тканей. Актиномикозный инфильтрат вместе с гипертрофированной миндалиной напоминают злокачественную опухоль.
При вскрытии очага наружу видна четко ограниченная полость, заполненная кровянисто-гнойным экссудатом и грануляциями. Стенки полости довольно плотны. Опорожнение очага, последующее дренирование его и достаточный отток вместе с соответствующей местной и общей терапией сравнительно быстро ведут к ликвидации воспалительных явлений. В других случаях наблюдаются распространение процесса в сторону подкожной клетчатки и образование там новых очагов.
Слизистая форма актиномикоза встречается крайне редко (0,3% случаев). Она возникает, как правило, при повреждении слизистой оболочки полости рта инородными телами, острыми краями зубов. Локализуется преимущественно в области губы, щеки, нижней и боковой поверхности языка. Процесс отличается медленным, спокойным течением без подъема температуры, с незначительными болями в очаге поражения. Наблюдается образование поверхностно расположенного инфильтрата спаянного с подслизистой тканью, часто округлой формы.
При расположении очага в подъязычной области, на нижней и боковой поверхности языка инфильтрат более разлитой и поверх-
ностный. Слизистая оболочка спаяна с пораженными тканями, имеет красный, иногда цианотичный цвет. Нередко можно отметить меньшую увлажненность этого участка; слизистая оболочка становится сухой, матовой, иногда белесоватой. Постепенно очаг размягчается и абсцедирует. Слизистая оболочка над пораженными тканями имеет фиолетовую окраску. После опорожнения очага свищевые ходы довольно быстро рубцуются. В отличие от других проявлений актиномикоза поражение слизистой оболочки не ведет к распространению процесса и довольно быстро подвергается обратному развитию. Интересно, что чем ближе очаг к выводным отверстиям слюнных желез, тем более он склонен к рассасыванию и рубцеванию.
Одонтогенная актиномикозная гранулема. Наличие в кариозных полостях и тканях периодонта элементов лучистого гриба делает периодонт зуба наиболее частым источником развития актиномикоза. Формирование в тканях периодонта первичной актиномикозной гранулемы, видимо, происходит нередко, но распознается с трудом. Этот очаг всегда имеет тенденцию к распространению в другие ткани.
G. Axhausen (1938) считает, что хронический апикальный процесс зуба с тенденцией к распространению на околочелюстные мягкие ткани всегда связан с присутствием лучистого гриба. В 30% случаев кожных и подкожных одонтогенных гранулем он находил друзы актиномицетов. Мы не разделяем мнения Л. М. Рабиновича (1977) о том, что одонтогенная гранулема может быть вызвана только гноеродной инфекцией.
Одной из форм актиномикоза является периодонтит, при котором у верхушки корня формируется специфическая гранулема. В последние годы изучению таких начальных проявлений актиномикоза уделяли внимание A. Samanta и соавт. (1975), G. Krolls и соавт. (1977), S. Oppenheimers и соавт. (1978). Мы наблюдали актиномикозную периапикальную гранулему у 3 из 181 больного (рис. 20, 21).
Актиномикозный периодонтит может осложняться распространением процесса и развитием одонтогенной актиномикозной гранулемы в коже, подкожной клетчатке, подслизистой ткани и поднадкостнично (8,9% случаев). В зависимости от локализации очага наблюдаются симптомы кожной, подкожной и подслизистой форм (рис. 22).
Одонтогенная актиномикозная гранулема чаше формируется в коже и подкожной клетчатке щечной и подглазничной областей. Под- слизистая форма локализуется на переходных складках верхней и нижней челюстей, в ретромолярной ямке, области щеки, поднадко- стничная — на наружной поверхности альвеолярного отростка тела нижней челюсти на уровне больших коренных зубов, реже — на верхней челюсти.
При актиномикозной одонтогенной гранулеме в коже и подкожной клетчатке наблюдается наличие тяжа, идущего по переходной складке от зуба к очагу в мягких тканях. Одонтогенная актиномикозная гранулема в подслизистой ткани также мало отличается от описанного ранее подслизистош поражения. Поднадкостничная одонтогенная актиномикозная гранулема характеризуется медленным, бес-
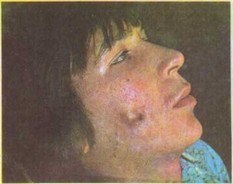
Рис.14. Кожная пустулезная форма актиномикоза щечной области справа.
143—1239
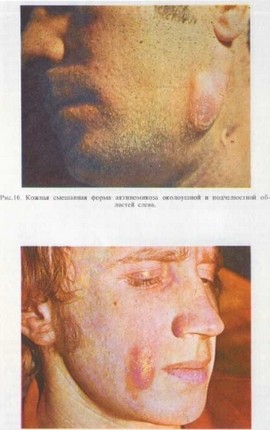
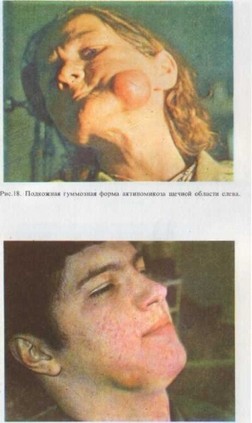
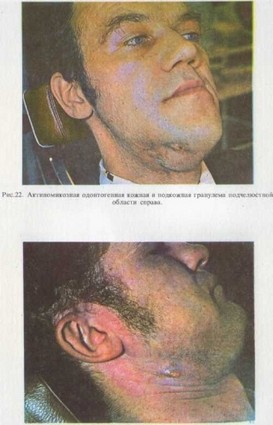
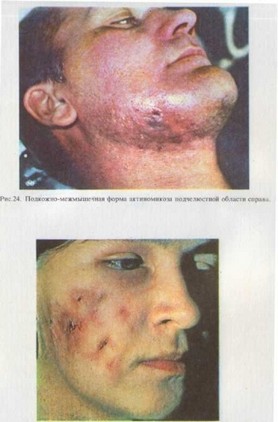
Рис.30. Актиномикозная аденофлегмона шеи слева. Лимфангоит
Рис.38. Актиномикоз околоушной слюнной железы слева.
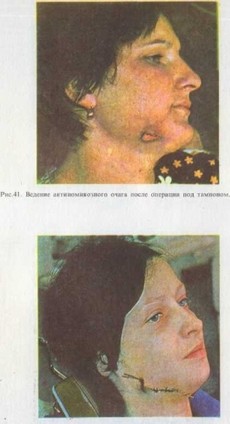
Рис.42. Ведение актиномикозного очага после операции и наложения первичн швов с диализом.
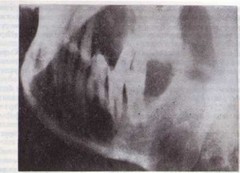
Рис 20 Актиномикозная олонтогенная околоверхушечная гранулема в области Пgt; (рентгенограмма).
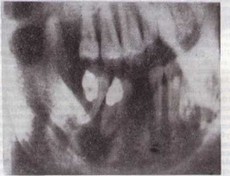
4—1239
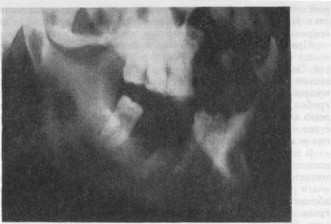
Рис 26. Вторичное поражение нижней челюсти справа актиномикозом внутрикост- ные абсцессы (рентгенограмма).
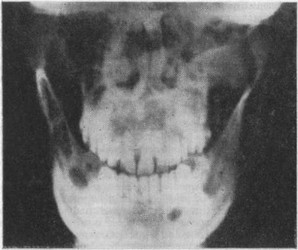
Рис 27 Вторичное поражение нижней челюсти справа актиномикозом внутрикост- ные гуммы, склероз кости (рентгенограмма).
отмечается особенно длительное и упорное течение процесса. Плотная инфильтрация тканей полости рта нередко создает картину поражения, сходную с таковой злокачественных новообразований.
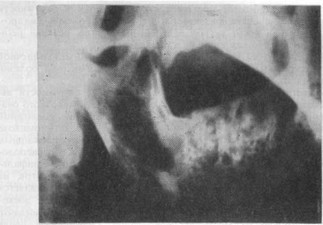
Рис. 28. Вторичное поражение тела и ветви нижней челюсти справа — продуктивнодеструктивное поражение (рентгенограмма).
Бывают случаи, когда актиномикозный инфильтрат прорастает к слизистой оболочке, спаивается с ней и вскрывается в полость рта. но чаще процесс распространяется кнаружи, в сторону подкожной клетчатки и кожи, где образуются абсцедирующие очаги, проделывающие типичный для актиномикоза путь развития.
Для поздних стадий заболевания характерно наличие плотных по периферии инфильтратов с очагами размягчения в центре. Кожа над этими участками ярко-красного или красно-синего цвета, спаяна с подлежащими тканями. Из ран и свищей выделяется гноевидная жидкость и выбухают грануляции. Другие свищевые хода покрыты гнойной или кровяной коркой, а также рубцово изменены и втянуты внутрь (рис. 24). Инфильтрат нередко спаивается с телом, ветвью нижней челюсти и телом верхней челюсти. В отдельных случаях наблюдается стойкое ограничение открывания рта—воспалительная контрактура II—III степени. Со стороны полости рта можно пальпировать инфильтрат. Поверхность слизистой оболочки над ним мутная, имеет белесоватый оттенок. Могут быть видны отпечатки зубов и уплотнение слизистой оболочки на месте прикосновения зуба к инфильтрату.
Подкожно-межмышечная форма актиномикоза при вовлечении в процесс гноеродных микробов осложняется частыми обострениями и распространением на соседние ткани. Кроме того, развивается отек тканей и усиливаются боли. Присоединение вторичной инфекции может сопровождаться выраженными общими и местными явлениями, умеренной температурной реакцией, чаще в пределах субфеб- рильных цифр. Однако известны и такие случаи, когда присоедине
ние вторичной инфекции протекает спокойно: отек в окружности актиномикозного очага развивается не всегда, болевой синдром менее выражен и носит сугубо локальный характер, реакции регионарных лимфатических узлов не наблюдается.
В последние годы клиническая картина подкожно-межмышечной формы несколько изменилась и общеизвестные симптомы болезни могут не наблюдаться.
Отмечается выраженность рубцовой реакции в окружности актиномикозного очага Глубокое расположение актиномикозного очага и прорастание его из глубины тканей в направлении подкожной клетчатки вызывают развитие свища. Обычных для актиномикоза стойкой гиперемии кожных покровов и спаянности с подлежащими тканями не наблюдается. Нередко поражение ряда глубоко расположенных областей лица характеризуется распространением инфильтрата кнаружи с образованием отдельных подкожных очагов, не связанных друг с другом (рис. 25). По периферии очагов выявляется значительный фибросклероз тканей. Не наблюдается также доскообразной плотности инфильтрата Кожные покровы претерпевают изменения только на месте абсцедирования. Остающиеся после вскрытия абсцесса свищевые ходы подвергаются рубцеванию, создавая картину «стеганого одеяла».
В дальнейшем актиномикоз развивается по двум направлениям: происходит постепенное рассасывание инфильтрата или процесс распространяется на соседние ткани, приводя к вторичному поражению костей лица (рис. 26, 27, 28), реже — к метастазированию актиномикоза во внутренние органы.
Актиномикозный процесс в зависимости от локализации подкожно-межмышечной формы имеет ряд проявлений и особенностей. В связи с этим, так же как в отношении околочелюстных абсцессов и флегмон, представляется необходимым дать описание проявлений актиномикоза в каждой области.
Подкожно-межмы щечная форма актиномикоза подглазничной области возникает в результате распространения инфекции от верхнего клыка и верхнего бокового резца. Наблюдается актиномикозное поражение клыковой ямки и всей подглазничной области. Процесс развивается медленно. Вначале появляется глубокий инфильтрат на боковой поверхности носа Кожа над ним обычного цвета, с подлежащими тканями не спаяна. Переходная складка свободна, но инфильтрат ощущается при бимануальной пальпации. Слизистая оболочка с ним не спаяна В ней наблюдаются застойные явления, поверхность ее мутная.
В период обострения инфильтрат спаивается с кожей подглазничной области и в подкожной клетчатке образуется абсцедирующий очаг, реже наблюдается распространение инфильтрата на боковую поверхность носа. При абсцедировании очага кожа спаивается с подлежащими тканями, приобретает ярко-красный цвет. Такая картина напоминает абсцедирующее поражение подкожной формы актиномикоза.
Поражение всей подглазничной обласги характеризуется разви
тием на передней поверхности верхней челюсти плотною, сниямпот с костной тканью инфильтрата Постепенное увеличение и у пл о июни с инфильтрата ведут к появлению отека верхнего и нижнего века, верхней губы. Кожа спаивается с подлежащими тканями, и на фоне разлитого и плотного инфильтрата появляется несколько очагов размягчения (чаще в области нижнего века и нижнеглазничного края, у носогубной складки, у боковой поверхности носа). В полости рта на стадии развития воспалительных явлений наблюдается инфильтрация слизистой оболочки; с момента выхода инфильтрата наружу переходная складка свободна, слизистая оболочка цианотична и мутна
Из подглазничной области актиномикозный процесс может распространяться на скуловую, щечную и околоушную области.
Подкожно-межмышечная форма актиномикоза скуловой области развивается при распространении инфекции от верхних малых и больших коренных зубов. Если при одонтогенных воспалительных процессах эта область поражается вторично при продвижении процесса из подглазничной и щечной областей, то при актиномикозе процесс развивается первично, нередко одновременно локализуясь во всех трех областях.
Заболевание характеризуется развитием в скуловой области плотного инфильтрата, спаянного с телом скуловой кости, что создает картину «образования». Сравнительно быстро идет прорастание его по направлению к коже с формированием абсцедирующего очага. В полости рта патологических изменений не отмечается. Лишь у отдельных больных утолщается скулоальвеолярный гребень. Процесс может распространяться на соседние области, но чаще отграничивается и инфильтрат рассасывается. Вторично скуловая область поражается при распространении процесса из околоушно-жевательной или височной области, когда актиномикозные очаги одновременно локализуются в этих анатомических образованиях.
Подкожно-межмышечная форма актиномикоза щечной области развивается при продвижении инфекции от верхних больших и малых коренных зубов, при лимфогенном распространении инфекции, а также вследствие травмы слизистой оболочки щеки. Нередко щечная область поражается актиномикозом вследствие распространения процесса из подглазничной, околоушножевательной областей. Характерно появление диффузного, плотного безболезненного инфильтрата, захватывающего всю щечную стенку ротовой полости. Кожа спаяна, цвет ее не изменен, свод переходных складок верхней и нижней челюсти свободен. Слизистая оболочка щеки спаяна также с подлежащими тканями, имеет плотную (до хрящевой) консистенцию. При бимануальной пальпации отмечается плотный безболезненный инфильтрат, ограничивающий открывание рта, сужающий преддверие рта, особенно верхней челюсти. Цвет слизистой оболочки синюшный, поверхность мутная, плохо увлажнена.
На фоне обострения возникает отек соседних областей: подглазничной, околоушной, скуловой Процесс чаще распространяется в сторону кожных покровов, образуются два—три абсцедируюгцих
очага. Иногда это сочетается и с распространением на слизистые оболочки. В период абсцедирования кожа спаивается, краснеет. После выхода содержимого уменьшается отечность в соседних тканях, очаги отграничиваются. Склерозирование тканей по периферии актиномикозных очагов ведет к большей спаянности остаточного инфильтрата со слизистой оболочкой. Нередко наблюдается припаи- вание его к альвеолярному отростку верхней челюсти. Все это обусловливает деформацию лица, нарушение открывания рта и рубцовые изменения преддверия рта. В щечной области процесс характеризуется повторными обострениями, образованием новых очагов в тканях щеки, а также распространением на подглазничную, скуловую, околоушную области.
Подкожно-межмышечная форма актиномикоза подвисочной и крылонебной ямок отличается особенно длительным, упорным течением вначале и агрессивным — при распространении процесса на другие области. Заболевание возникает в тех случаях, когда источником инфекции являются верхние большие коренные зубы (преимущественно зуб мудрости). Процесс развивается в результате травмы, осложнений при проведении обезболивания у бугра верхней челюсти, заноса инфекции после воспалительных процессов от зубов нижней челюсти и поражения крыловидно-челюстного и окологлоточного пространств.
Процесс может начинаться остро, сопровождаясь повышением температуры тела, явлениями интоксикации. Клинически, кроме сведения челюстей п ограничения открывания рта, ничего отметить не удается. Период острого течения сменяется ремиссией, которая у отдельных больных может продолжаться 1—2 мес. После этого наблюдается несколько незначительных обострений. На фоне очередного из них появляются воспалительная инфильтрация тканей за бугром верхней челюсти, воспалительная припухлость в нижнем отделе височной области, а затем и в верхнем отделе околоушножевательной области, что создает картину «песочных часов». Чаще наблюдается постепенный переход процесса на височную область, где абсцедирующие очаги вскрываются. У отдельных больных острое течение болезни отличается тяжестью (резкие боли,, температура тела 39°С и выше, выраженные явления интоксикации). Воспалительная контрактура жевательных мышц и стойкое сведение челюстей сменяются появлением выраженного отека, а также инфильтрации тканей околоушно-жевательной области и крыловидно-челюстного пространства, захватывающей позадичелюстную и подчелюстную области и окологлоточное пространство. При оперативном вскрытии этих тканей нам удавалось получить небольшое количество творожистого гноя и грануляции из тканей подвисочной ямки, у 2 больных — подвисочной и крылонебной ямок.
Подкожно-межмышечная форма актиномикоза височной области возникает в случаях распространения инфекции с верхних больших коренных зубов, а также при первичной локализации актиномикоза в подвисочной и крылонебной ямках. Височная область может также поражаться в результате поверхност
ного распространения актиномикозных очагов из околоушной области и крыловидно-челюстного пространства.
Актиномикозный процесс в височной области отличается медленной динамикой, отсутствием характерных для актиномикоза симптомов. Обычно наблюдается воспалительная инфильтрация глубоких тканей височной области, кожа и подкожная клетчатка с ними не спаяны, кожа нормального цвета. Сведение челюстей стойкое (воспалительная контрактура III степени). В полости рта патологических изменений не наблюдается. Отдельные обострения не приводят к выходу процесса наружу. Только оперативным путем выявляется наличие актиномикозного очага, заключенного между пучками височной мышиы или под ней. Иногда такой очаг выходит наружу через свищевой ход. Нередко из-за отсутствия выраженных воспалительных симптомов, в том числе актиномикоза, оперативное вмешательство в этой области проводится несвоевременно. Это служит причиной распространения процесса на костную ткань чешуи височной кости. Происходит образование узур на ее поверхности, куда врастают актиномикозные гранулемы, и очагов в более глубоких отделах кости.
При распространении инфекции из околоушно-жевательной области процесс характеризуется развитием располагающихся поверхностно, над височной мышцей актиномикозных очагов, которые довольно быстро абсцедируют и вскрываются наружу. Как правило, процесс не склонен к распространению из височной области на соседние области. Вокруг длительно не рассасывающихся актиномикозных очагов развивается грубая соединительная ткань, что ухудшает регресс актиномикозного процесса.
Подкожно-межмышечная форма актиномикоза подчелюстной области является наиболее частой локализацией актиномикозного процесса Заболевание развивается в результате распространения инфекции с нижних больших коренных зубов. Нередко источником процесса в подчелюстной области являются пораженные актиномикозом, глубоко расположенные лимфатические узлы. Актиномикоз подчелюстного треугольника начинается с появления воспалительной припухлости, которая постепенно увеличивается и уплотняется. Вначале кожа над инфильтратом не изменена, собирается в складку. Рот открывается свободно. Бимануально со стороны подъязычной и подчелюстной областей можно пальпировать плотный безболезненный или малоболезненный инфильтрат. Далее наблюдаются распространение процесса кнаружи, вовлечение в него подкожной клетчатки, где образуются отдельные абсце- дирующие очаги. Нередко наблюдается распространение процесса по протяжению на переднюю поверхность шеи и подподбородочную область.
Подкожно-межмышечная форма актиномикоза подподбородочной области возникает чаще при распространении инфекции с нижних передних зубов. Заболевание может развиваться при лимфогенном заносе инфекции в подподбо- родочные лимфатические узлы, а из них в окружающие мягкие ткани. Вначале появившийся глубокий инфильтрат в подподбородочной
области имеет округлую форму, отграничен и плотен. Это создает картину, напоминающую таковую при нагноении срединной кисты. После обострения, когда отечность вокруг инфильтрата увеличивается, процесс переходит на подкожную клетчатку и кожу, где формируется поверхностный абсцедирующий очаг. Кожа спаивается с подлежащими тканями, истончается и краснеет. Наблюдается распространение процесса на средние и нижние отделы шеи, реже — на одну или другую подчелюстную область. Новые актиномикозные очаги образуются поверхностно и представляют собой отдельные подкожные абсцессы.
Подкожно-межмышечная форма актиномикоза околоушно-жевательной области встречается часто. Развивается в тех случаях, когда источником инфекции служат нижние большие коренные зубы, особенно при затрудненном прорезывании их и обострении хронического периодонтита нижнего зуба мудрости; может быть связана с травмой челюсти, развиваясь как осложнение переломов нижней челюсти в области ее угла Нередко эта область вовлекалась в процесс при распространении актиномикоза из других участков лица: щечной, подглазничной, подчелюстной и др. Течение актиномикоза в этой области отличается медленной и вялой динамикой, нередко продолжается 2—3 мес и более, особенно при лечении антибактериальными препаратами. Плотная инфильтрация жевательной мышцы У отдельных больных создает картину новообразования. Не случайно 6 из наших больных актиномикозом около- ушно-жевательной области были направлены с диагнозом опухоли.
Данная локализация процесса характеризуется значительным разнообразием клинических проявлений. Чаще появляется воспалительная припухлость в околоушно-жевательной области, сопровождающаяся ограничением открывания рта. Она то увеличивается, то уменьшается, не исчезая совсем; наблюдается стойкое сведение челюстей. У отдельных больных в течение 1—3 мес наблюдаются увеличение и уплотнение инфильтрата. Заболевание может сопровождаться незначительными обострениями с болями, повышением температуры до 37,5—38°С и более, недомоганием. При пальпации инфильтрат плотный, кожа над ним не спаяна цвет ее не изменен. Открывание рта ограничено. Передний край жевательной мышцы инфильтрирован. Слизистая оболочка щеки гиперемирована.
На фоне очередного обострения в нижнем отделе инфильтрата намечается участок болезненности. Иногда происходят прорыв воспалительного процесса в подкожную клетчатку и образование там одного—двух абсцедирующих очагов. При этом кожа спаивается с подлежащими тканями, краснеет. Нередко процесс от угла нижней челюсти распространяется вперед по ходу тела нижней челюсти на нижний отдел щечной области или вниз — на дистальный отдел подчелюстного треугольника и кзади — в позади челюстную область, где формируются поверхностно расположенные абсцедирующие очаги.
Более медленно и более скрыто развивается процесс при локализации его в верхних и средних отделах жевательной мышцы. На
чало болезни такое же, как описано выше. Периодические im.iii.ihi ки заболевания сопровождаются появлением болей, увеличением oick;i тканей околоушно-жевательной и соседних с нею — височной, щечной, позадичелюстной областей. Обострения процесса становятся реже, уменьшаются болевые ощущения и явления перифокального отека. Актиномикозный очаг, заключенный в глубине мышечных пучков жевательной мышцы, как правило, окружается зоной значительной рубцовой реакции тканей. При очередном обострении очаг вскрывается наружу через свищ в центре жевательной мышцы, а у отдельных больных происходит распространение процесса вниз на подчелюстную область и на шею, где образуются абсцедирующие очаги, а также на кость с вторичным поражением ее актиномикозом.
В последние годы чаще наблюдается острое развитие актиномикоза в околоушно-жевательной области, когда диффузная воспалительная инфильтрация
Источник: РОБУСТОВА Т. Г., «Актиномикоз челюстно-лицевой области» 1983
А так же в разделе «Формы поражения »
- Предисловие
- Введение
- Этиология актиномикоза
- Состояние иммунитета, патогенетические причины, входные ворота инфекции при актиномикозе
- Патоморфоз актиномикоза в тканях лица и челюстей
- Клиника актиномикоза челюстно-лицевой области
- Приводим выписку из истории болезни.
- Примером может служить следующая история болезни.
- Особенности актиномикоза у детей
- Осложнения актиномикоза челюстно-лицевой области
- Диагностика актиномикоза челюстно-лицевой области Дифференциальная диагностика актиномикоза челюстно-лицевой области
- Методы исследования при актиномикозе
- Лечение актиномикоза челюстно-лицевой области Общие методы лечения актиномикоза
- Хирургическое лечение актиномикоза
- Специфическая иммунотерапия и регуляция неспецифических иммунологических реакций
- Применение антибиотиков и другие воздействия на сопутствующую актиномикозу микробную флору
- Десенсибилизирующее и симптоматическое лечение
- Особенности лечения актиномикоза у детей
- Прогноз и профилактика акгиномикоза челюстно-лицевой области
- Прогноз и профилактика актиномикоза челюстно-лицевой области