Клиника актиномикоза челюстно-лицевой области
Общие данные о клинической картине и классификация актиномикоза
В последние годы отмечается изменение клиники актиномикоза [Грачев Н. А., 1972; Луцик Л. А., 1976; Робустова Т. Г., 1981, 1982; Stenhouse D., 1975; Rankow R., Abraham D., 1978; Sevfert H., 1978; Holst E. et al., 1979; Laskin D., 1980]. Это определяет значительное число публикаций, иллюстрирующих редкие и нетипичные проявления этого заболевания в челюстно-лицевой области [Рогинский В. В.,
Синельникова М. М., 1970; Масленникова Н. В., 1971; Кузьменко В. Ф., Луцик Л. А., 1972; Гарифулина Н. В. и др., 1973; Гладкий Н. И. и др., 1974; Ермолов В. Ф. и др., 1975; Миракян М. Е., Грачев Н. А., 1978; Freitag V., Rosch P., 1970; Hylton R. et al., 1970; Kirsch W. et al, 1970; Hartley J. et al., 1973; Крумов H., Попов К., 1973; Roveda S., 1973; Samuels H. et al., 1974; Willaims F„ 1976; Krolls G. et al., 1977; Danilevczcowa K. et al., 1978; Oppenheimers S. et al., 1978; Holst E. et al., 1978, 1979; К upper R., Harrigan W., 1979].
Изменение клиники актиномикоза челюстно-лицевой области в разные годы Т. Г. Робустова (1981), G. Scohnlider (1952), К. Frasch (1963), J. Rud (1967), Н. Sevfert (1978) объясняют применением антибиотиков при лечении одонтогенных воспалительных заболеваний. В связи с этим Н. Sevfert (1978) отмечал уменьшение числа заболеваний, хотя Н. Busch (1963), D. Majer (1964) не выявили этого, а К. Frasch (1963) наблюдал увеличение заболеваемости актиномикозом в 1951 — 1961 гг.
В первые годы изучения актиномикоза появились классификации челюстно-лицевой его локализации. Среди них наиболее обстоятельными надо признать классификации Г. О. Сутеева (1951), К. И. Бер- дыгана (1955), М. Wassmund (1935), J. Semadeni-Ronopaska (1956).
Изучая актиномикоз челюстно-лицевой области, А. И. Рыбаков (1950) и Л. А. Луцик (1953) дополнили классификацию Г. О. Сутеева, выделив отдельные формы и локализации. В 1962 г. нами была предложена классификация актиномикоза челюстно-лицевой области, которая основывалась на анатомическом принципе расположения актиномикозной гранулемы или гранулем. Было установлено пять форм поражения тканей челюстно-лицевой области и шеи: кожная, подкожная, подкожно-межмышечная, актиномикоз лимфатических узлов и первичный актиномикоз кости.
В последующие годы нами как отдельная форма был выделен актиномикоз органов полости рта— языка, слюнных желез, миндалин (1966). Позднее как формы челюстно-лицевой локализации актиномикоза описаны актиномикоз верхнечелюстной пазухи (1966), под- слизистая и слизистая формы (1967), актиномикоз придатков глаза (1970), периоста челюсти (1979).
О. Б. Минскер (1971) предложил классификацию, предусматривающую деление на локализованную и распространенную формы, а каждой из них — на инфильтративную, абсцедирующую и свищевую стадии. Эта классификация имеет значение для систематизации и учета всех проявлений актиномикоза у человека, а также динамики процесса.
Анализ клиники актиномикоза челюстно-лицевой области и шеи у 2016 больных позволил выделить три группы заболеваний с различным типом воспалительной реакции.
Первая группа — острый и хронический с обострениями актиномикоз, характеризующийся нормергической воспалительной реакцией (60,86%).
Вторая группа — острый прогрессирующий и хронический гипер-
бластический актиномикоз с гиперергической воспалительной реакцией (11,95%).
Третья группа — хронический актиномикоз, протекающий с ги- поэргической воспалительной реакцией до анергии (27, 39%): хронический актиномикоз (21,43%), хронический актиномикоз, отягощенный сопутствующими заболеваниями (3,97%), хронический актиномикоз при анергии (1,79%).
В зависимости от локализации специфической гранулемы и гранулем в тканях челюстно-лицевой области, а также соответственно особенностям клинических проявлений актиномикоза нами выделено 10 форм заболевания: кожная, подкожная, подслизистая, слизистая, одонтогенная актиномикозная гранулема, подкожно-межмы- шечная форма, актиномикоз лимфатических узлов, актиномикоз периоста челюсти, актиномикоз косм и челюсти, актиномикоз органов полости рта и челюстно-лицсвоп области (язык, миндалины, слюнные железы, верхнечелюстная naiyxa, придатки глаза).
Одонтогенная актиномикозная гранулема при развитии процесса только в периодонте, поражение иодслизистой ткани, слизистой оболочки, периоста челюсти встречаются редко и представляют интерес как первоначальные проявления актиномикозного процесса. Актиномикоз придатков глаза заслуживает внимание из-за локализации актиномикозных очагов в области лица при входных воротах инфекции в органах глаза. Течение актиномикоза верхнечелюстной пазухи отличается от проявлений одонтогенного и риногенного гайморита.
Наиболее часто актиномикозный процесс протекает по нормер- гическому типу воспаления, отличаясь значительным разнообразием клинической картины.
Из 2016 больных актиномикозом у 1227 (60,86%) заболевание характеризовалось нормергической воспалительной реакцией. Больные были наиболее активного трудоспособного возраста, в основном не отягощенные сопутствующей патологией, которая наблюдалась только у 152 человек. Большинство больных поступили в ранние сроки (от 1 нед до 1 мес) от начала заболевания. Развитие болезни было связано с воспалительными процессами в области зубов, травмой и у 72 человек — с переохлаждением.
Актиномикоз начинается остро, напоминая неспецифические одон- тогенные воспалительные процессы (периостит челюсти, абсцессы, лимфадениты). Заболевание протекает при удовлетворительном сос- стоянии организма и у большинства больных, поступивших в первые 1—2 нед, сопровождается лихорадочной реакцией в пределах субфе- брильных цифр. У отдельных больных температура тела не повышается. Жалобы больных преимущественно локальные (боли в очаге поражения, нарушение функции в зависимости от локализации процесса). Общее самочувствие нарушено незначительно (недомогание, снижение трудоспособности).
После 1—2 нед острых явлений болезнь принимает хроническое течение, которое прерывается отдельными обострениями. При длительности болезни более 1 мес отмечаются жалобы при очередном
обострении. В других случаях болевые ощущения выражены незначительно, изменений общего самочувствия нет.
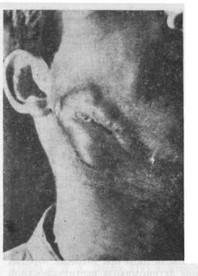 Клиническая картина характеризуется развитием отграниченного актиномикозного очага со сравнительно быстрой динамикой — инфильтрацией и абсцедированием. После вскрытия гнойного очага имеется тенденция к ограничению процесса и быстро происходит обратное развитие его. У 3 человек наблюдалось самоизлечение — рассасывание актиномикозного очага без какой-либо терапии. При таком течении процесса не всегда исследуют гной, где, как правило, обнаруживаются друзы лучистого гриба.
Клиническая картина характеризуется развитием отграниченного актиномикозного очага со сравнительно быстрой динамикой — инфильтрацией и абсцедированием. После вскрытия гнойного очага имеется тенденция к ограничению процесса и быстро происходит обратное развитие его. У 3 человек наблюдалось самоизлечение — рассасывание актиномикозного очага без какой-либо терапии. При таком течении процесса не всегда исследуют гной, где, как правило, обнаруживаются друзы лучистого гриба.
При поступлении больных после стихания острых явлений наблюдается ограниченный актиномикозный очаг. После абсцедирования он еще больше отграничивается, нередко запаивается в тканях. По его периферии наблюдается выраженная рубцовая реакция. Волнообразное течение обусловлено развитием отдельных обострений, связанных с усилением некробиотических процессов в актиномикозной гранулеме. В динамике болезни общие и местные симптомы постепенно стихают.
Повторные абсцедирования актиномикозного очага чаще всего носят местный характер, не сопровождаются выраженностью общих симптомов. При поверхностном расположении очага распространения актиномикозного процесса не наблюдается.
При локализации актиномикозного очага между мышечными пучками у мужчин при хорошо развитом соединительнотканном отделе кожи повторные обострения ведут к образованию новых очагов в соседних тканях, но вокруг них всегда четко выражена ограничительная реакция тканей. Такое течение актиномикозного процесса наблюдается при всех формах, но преимущественно при кожной, подкожной, одонтогенной гранулеме лимфатических узлов и начальных проявлениях этого заболевания, таких, как подслизистая и слизистая формы, периостит челюсти (рис. 10).
Характерно превалирование экссудативных изменений в актиномикозном очаге.
В периферической крови у большинства больных (65,36%) изменений не обнаружено, у 19,15% наблюдалось увеличение числа лей
коцитов до 8,1 — 10109/л, у 15,49% — лейкопения до 5,1-—6-109?jwi СОЭ у 74,26% больных была в пределах нормальных цифр у 16,46% — увеличена до 15—25 мм/ч, у 9,28% — выше 25 мм/ч. Изменений в моче не выявлено.
Таким образом, актиномикоз, сопровождающийся нормергиче- ской воспалительной реакцией, является персистирующим процессом и, несмотря на благополучное течение, показывает, что организм не способен подавить инфекцию. Адаптационные физиологические реакции — лихорадочная, лейкоцитарная, гуморального и клеточного иммунитета — носят защитный характер.
Актиномикоз челюстно-лицевой области может протекать по типу гиперергического воспаления. В этих случаях заболевание отличается тяжестью течения, что наблюдалось особенно в период до применения антибиотиков и сульфаниламидов [Axhausen G., 1935; Wassmund М., 1936]. После того как при лечении актиномикоза стали использовать антибиотики и иммунные препараты, такое течение наблюдается редко. В последнее десятилетие участились острые, прогрессирующие проявления актиномикоза челюстно-лицевой области [Робустова Т. Г., 1980; Norman J. et al., 1970; Romitan E. et al., 1972; Strieker М., 1972; Bentley K., Weese W. et al., 1973; Mashberg A., 1975].
У 241 из 2 016 наших больных (11,95%) заболевание характеризовалось гиперергической воспалительной реакцией. Однако только 191 человек поступил в острый период заболевания. Наблюдались подкожно-межмышечная форма актиномикоза, поражение лимфатических узлов, кости, слюнных желез, а также миндалин.
При актиномикозе, характеризующемся гиперергической воспалительной реакцией, процесс начинается остро, бурно, отличается сравнительно быстрой для актиномикоза динамикой, тяжестью общих симптомов. Последние коррелируют с разлитыми воспалительными очагами в области челюстей и околочелюстных мягких тканях. Наблюдаются прогрессирование воспалительных явлений и распространение процесса по протяжению.
Характерно, что большинство наших больных (более 80%) имели отягощенный аллергологи чес кий анамнез и страдали сопутствующими заболеваниями, в том числе иммунодефицитными. Среди них 11,5% составляли женщины с патологически протекающей беременностью.
Больные жаловались на резкие боли в очаге поражения разлитого характера с иррадиацией но ходу ветвей тройничного нерва, головную боль, головокружение, общее недомогание, слабость и снижение трудоспособности.
Локальный болевой синдром возникал задолго (1—3 нед) до выраженных воспалительных явлений в тканях, особенно при поражении кости и таких областей, как подвисочная и крылонебная ямки, корень языка.
Общее состояние при поступлении было удовлетворительным только у 2/3 больных, у остальных — средней тяжести и у некоторых — тяжелое. При нарастании воспалительных явлений и на высоте раз
вития процесса более чем у 80% состояние было средней тяжести и тяжелым. У всех больных наблюдалась общая интоксикация.
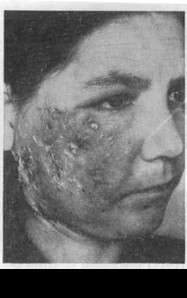 В возрастной группе больных 40 лет и старше у беременных женщин наблюдались умеренно выраженные функциональные расстройства. Лихорадочная реакция носила выраженный характер: у большинства больных (82,72%) температура тела была ниже 39°С, у 17,28% — выше 39°С, наблюдался озноб. В первые 1—2 нед болезни местная воспалительная реакция не имела выраженного характера. Нередко одним из первых клинических симптомов являлось сведение челюстей. Выраженные местные изменения появлялись на 3—4-й неделе в виде воспалительной припухлости тканей, чаще в крыловидно-челюстном и окологлоточном пространствах, подвисочной и крылонебной ямках, околоушно-жевательной и височной областях. Наблюдался значительный перифокальный отек тканей.
В возрастной группе больных 40 лет и старше у беременных женщин наблюдались умеренно выраженные функциональные расстройства. Лихорадочная реакция носила выраженный характер: у большинства больных (82,72%) температура тела была ниже 39°С, у 17,28% — выше 39°С, наблюдался озноб. В первые 1—2 нед болезни местная воспалительная реакция не имела выраженного характера. Нередко одним из первых клинических симптомов являлось сведение челюстей. Выраженные местные изменения появлялись на 3—4-й неделе в виде воспалительной припухлости тканей, чаще в крыловидно-челюстном и окологлоточном пространствах, подвисочной и крылонебной ямках, околоушно-жевательной и височной областях. Наблюдался значительный перифокальный отек тканей.
При подкожно-межмышечной форме границы инфильтрата нечеткие. Доминируют болевой синдром и функциональные нарушения — воспалительная контрактура и затрудненное жевание, болезненное глотание.
При поражении костной ткани нижней челюсти наблюдается симптом Венсана — онемение нижней губы и подбородка за счет сдавления нижнего альвеолярного нерва. Сравнительно поздно (через 3—4 нед и более) появляется перифокальная реакция и в процесс вовлекаются прилегающие к кости мягкие ткани. Поражение лимфатических узлов носит характер аденофлегмоны. При поражении языка, слюнных желез, миндалин в процесс вовлекаются соседние с этими органами клетчаточные образования и развиваются обширные поражения тканей актиномикозом.
Диффузное поражение мягких и костных тканей в окружности челюстей слюнных желез, языка, миндалин постепенно прогрессирует, процесс распространяется по протяжению (рис. 11). Иногда прогрессирующие воспалительные явления приводят к метастази- рованию процесса в орбиту, мозг, легкие. В наших наблюдениях в начале острого периода и в периферической крови у 62,82% больных число лейкоцитов увеличивалось до 11,1 — 15Т09/л, у 8,9% пре
вышало 15,М09/л и у 28,27% составляло 1Ы09/л. В лейкоцитарной формуле отмечались нейтрофильный лейкоцитоз, нейтрофилез (72,77%) за счет сегментоядерных и палочкоядерных (5—7%), лимфо- цитопения (20 — 25%), моноцитопения (5%). СОЭ у 50,26% больных была увеличена до 15—35 мм/ч, у 18,32%— до 50 мм/ч, у остальных была выше 50 мм/ч.
При исследовании мочи почти у 49,21% больных обнаружены патологические изменения: белок от следов до 0,099 г/л (у отдельных больных более), эритроциты свежие, выщелочные, лейкоциты, цилиндры, эритроциты, почечный эпителий, бактерии и слизь.
ОИР у 90,9% больных была oi рицательной и сомнительной, проба Кавецкого снижена у 95,45°^,, проба Роттера — у 90,9% больных.
Показатели неспецифичсско1 о ^морального иммунитета были уменьшены (лизоцим 7,3±0,2 мю/мл, комплемент 46,4±0,776 единицы, БАСК 66,06±4,12%, БАК 54±1,34%). фагоцитарные реакции снижены: ФАН 52,37±4,35%, ФЧ 10,04±0,0406, ФИП 9,76±0,096
Кожно-аллергическая реакция с актинолизатом у всех больных в остром периоде (191 человек) была резко положительной: локальной, общей, общей и локальной, с гиперсенсибилизацией.
Снижение и истощение неспецифических иммунологических реакций не коррелирует с высокой степенью сенсибилизации и напряженностью специфического иммунитета. Определяется количественный и качественный дефицит Т-системы (Т-РОК 46,15 ±4,24%) и В-систе- мы (В-РОК 18,04±3,31%) иммунитета. Степень сенсибилизации отражается на РТМЛ (58,33 + 2,09%) и РБТЛ (55,0±4,35%). Изменение гуморального иммунитета В-системы влияет на содержание иммуноглобулинов (уменьшение IgA и увеличение IgG). О токсичности и агрессии инфекции говорит самый высокий показатель ПБТ (95,83 ± ±4,12).
Такие симптомы воспалительного процесса нередко диагностируются как проявления одонтогенных воспалительных процессов и с первых дней затушевываются под действием антибиотиков, сульфаниламидов, противовоспалительных лекарственных препаратов. Под влиянием лечения острота процесса снижается, но он не завершается. При поражении костной ткани челюстей и лимфатических узлов развивается выраженная продуктивная реакция вокруг одного или нескольких актиномикозных очагов. Общая гиперергическая реакция сменяется местной. Заболевание принимает хроническое течение, которое нарушается обострениями, когда общие симптомы могут вновь проявляться достаточно ярко. Примером может служить следующее наблюдение.
Больной JI., 38 лет, поступил в стационар 9.11.77 г. с жалобами на боли в области нижней челюсти справа, ограничение открывания рта, общее недомогание, озноб, повышение температуры тела. Болен в течение 3 нед. После гриппа появились боли в71 зубе, который былgt; пломбирован, ограничение открывания рта, припухлость в околоушно-жевательной области, недомогание, повышение температуры до 39,5°С. В поликлинике проводилось лечение антибиотиками, сульфаниламидами. Общее самочувст-
вие улучшилось, но боли в области нижней челюсти были ин^нсивными, появилось онемение нижней губы и подбородка. Наблюдались обострения с кратковременным повышением температуры тела до 38,5°С и увеличением припухлости в околоушножевательной области. После отмены антибиотиков общее/состояние вновь ухудшилось (озноб, повышение температуры тела, распространений процесса на околочелюстные мягкие ткани). /
При обследовании общее состояние удовлетворительное, температура тела 38,8°С. Отмечается разлитая воспалительная припухлость в околоушно-жевательной, подчелюстной и позадичелюстной областях справа вследствие отека тканей, в которых глубоко пальпируется плотная инфильтрация собственно-жевательной мышцы. Открывание рта ограничено. Воспалительная контрактура III степени. Воспалительный инфильтрат по переходной складке нижней челюсти распространяется на щечную область, крыловидно-челюстную складку. 71 зуб пломбирован, перкуссия безболезненна.
На рентгенограмме нижней челюсти справа в области угла и ветви виден очаг деструкции кости с нечеткими, размытыми краями, размером 1,5 X 1,8 см. 7| зуб пломбирован, каналы пройдены до верхушек. Обнаружен незначительный очаг разрежения кости у дистального корня и между корнями зубов.
Иммунологические реакции на актиномикоз: кожная реакция общелокально-оча- говая резкоположительная (4-4-4-) с гиперсенсибилизацией, РБТЛ 52%, РТМЛ +, ПБТ + + + , лизоцим 6,4 мкг/мл, комплемент 46,6 единицы, бета-лизины 75%, БАСК 60%, БАК 49%. Фагоцитарные реакции: ФАН 50,25%, ФЧ 10,02, ФИП 9,42. T-POK 46%, В-РОК 18%. Анализ крови: л. 14,6109/л, э. 8%, п. 14%, с. 56%, лимф. 18%, мон. 4%, СОЭ 38 мм/ч. В моче следы белка.
Диагноз: актиномикоз нижней челюсти справа (деструктивная форма, внутри- костный абсцесс).
После постановки кожно-аллергической реакции произошли резкое обострение процесса и образование воспалительных инфильтратов и абсцедирующих очагов в щечной, околоушно-жевательной, подчелюстной и позадичелюстной областях, которые были вскрыты. При исследовании гноя обнаружены друзы актиномицетов, при посеве — анаэробная культура актиномицета; вторичная флора не выявлена.
Проводились противовоспалительная и десенсибилизирующая терапия и гемотерапия, лечение антибиотиками. 2.12 контрольное исследование: кожно-аллергическая реакция 4- +, отсутствие общей и местной реакции на актинолизат. Начат курс лечения актинолизатом. Удален 71 зуб. Проведена санация полости рта.
В течение декабря 1977 г. — января 1978 г. отмечались незначительные обострения процесса со вскрытием очагов в крыловидно-челюстном пространстве, периосте нижней челюсти и на шее справа. В феврале 1977 г. повторная госпитализация. Проведены гемотерапия, лечение продигиозаном. 16.03 начат второй курс иммунотерапии, в течение которого произошло рассасывание остаточных инфильтратов. 4.04 ревизия н некротомия в области угла нижней челюсти. Диализ костного очага в течение 10 дней. Наложение вторично-отсроченных швов. Ведение ран в подчелюстной области и на шее справа под тампоном. По окончании второго курса здоров. В августе 1978 г. начат третий курс иммунотерапии; по окончании его здоров. На рентгенограмме нижней челюсти видно полное восстановление кости на месте бывшего очага деструкции, В октябре 1978 г. профилактический курс актинолизата, больной здоров. Срок контрольного наблюдения 3 года.
Из 241 больного актиномикозом при наличии гиперергической воспалительной реакции 50 поступили под наше наблюдение после стихания острых явлений, большинство — спустя 2—3 мес от начала заболевания. В отдельных случаях отмечено первично-хроническое начало болезни. Больные предъявляют жалобы на небольшие боли в очаге поражения, общее недомогание, головную боль, слабость, снижение трудоспособности. При длительности процесса более 3—¦ 4 мес превалируют обшие жалобы, локальные симптомы наблюдаются в период обострений.
Общее состояние больных удовлетворительное, лихорадочная реакция не выражена В период обострения наблюдается ухудшение
общего состояния (в некоторых случаях средней тяжести), появляется интоксикация. Местная клиническая картина характеризуется выраженностью продуктивных изменений в актиномикозном очаге и вокруг него. Специфическая гранулема не распадается, а изолируется в тканях, в виде капсулы, выявляется значительная перифокальная реакция. Обычно болезнь продолжается многие месяцы и годы, а у отдельных больных десятилетиями. Описанные проявления актиномикоза известны в литературе под названием «актиномикома» [Wassmund М., 1938].
Наиболее часто такое течение актиномикозного процесса наблюдается у детей, подростков и молодых лиц.
Изменения в крови и моче зависят от длительности болезни, характера и частоты обострений. Намечается тенденция к лейкопении. СОЭ преимущественно (у 84% больных) увеличена до 25—35 мм/ч. Патологические изменения в моче выражены незначительно.
Кожно-аллергическая реакция с актиполизатом была положительной у 76% и резкоположительной — у 24% наших больных, поступивших в хроническом периоде болезни.
В качестве примера приводим историю болезни.
Больная А., 20 лет, 22.06.66 г. обратилась в поликлинику Московского городского челюстно-лицевого госпиталя по поводу новообразования нижней челюсти слева. Больна с июля 1965 г., когда при затрудненном прорезании fF зуба возникли острые воспалительные явления в области нижней челюсти. Проводилось лечение антибиотиками, после чего явления воспаления стихли, но периодически стал плохо открываться рот и в околоушно-жевательной области появилась припухлость. Постепенно развилось утолщение тела и ветви нижней челюсти, которое прогрессировало. При обследовании в клинике стоматологии I Московского медицинского института подозрение на саркому нижней челюсти не подтверждено. При биопсии обнаружен хронический воспалительный процесс.
При осмотре общее состояние удовлетворительное. Значительное нарушение конфигурации лица за счет плотного безболезненного новообразования кости в области угла и ветви нижней челюсти слева. Кожа над пораженными тканями не спаяна, несколько истончена, собственно-жевательная мышца утолщена. Открывание рта ограничено, воспалительная контрактура II степени. По переходной складке нижней челюсти рубец после биопсии. ПГзуб в стадии прорезывания, дистальные бугры прикрыты слизистой оболочкой.
Иммунологические реакции на актиномикоз: кожная реакция + +, серологическая реакция + +, проба Иоффе отрицательная, проба Кавецкого 12 мм, проба Роттера более 10 мин, РБТЛ 62%. Анализ крови: л. 8,2- 109/л, э. 2%, п. 6%, с. 62%, лимф. 28%. мон. 2%; СОЭ 45 мм/ч. В моче белок, лейкоциты, единичные эритроциты. На рентгенограмме угла и ветви нижней челюсти новообразование кости.
Диагноз: актиномикоз нижней челюсти слева (продуктивно-деструктивный) (рис. 12).
Начато лечение десенсибилизирующими препаратами, иммунотерапия актиноли- затом. Местно проводились новокаиновые блокады с гидрокортизоном. Удален [F зуб. При вскрытии абсцедирующего поднадкостничного очага в полости рта получен гной. При его исследовании обнаружены друзы актиномицетов. В течение августа — октября периостальное утолщение челюсти и инфильтрация жевательной мышцы несколько ограничились. Очаги деструкции в кости уменьшились. С 1.12 по 1.03 67 г. проводился второй курс иммунотерапии. 15.04. операция некротомии в области угла и ветви нижней челюсти. При гистологическом исследовании в одних очагах обнаружена грануляционная ткань, в других — среди распада друзы актиномицетов, некоторые в стадии лизиса. 4.05 начат третий курс иммунотерапии, по окончании которого наступило выздоровление. При контрольном наблюдении, проводимом с 1970 г., появилась слабость в ногах и другие неврологические симптомы. При обследовании
Рис 12. Актиномикозный процесс в области нижней челюсти слева, протекающий с местной гиперергической реакцией.
 а — внешний вид больной; 6 — продуктивно-де- структивное поражение нижней челюсти слева актиномикозом (рентгенограмма); в — вторичное поражение околоушной слюнной железы (сиало- грамма).
а — внешний вид больной; 6 — продуктивно-де- структивное поражение нижней челюсти слева актиномикозом (рентгенограмма); в — вторичное поражение околоушной слюнной железы (сиало- грамма).
в неврологической клинике диагностирован рассеянный склероз. Проводилось лечение. При повторном обследовании в марте 1976 г. по поводу актиномикоза здорова. Проявления рассеянного склероза прогрессируют. Срок контрольного наблюдения 13 лет
Таким образом, актиномикозный процесс, протекающий с гиперергической воспалительной реакцией, отличается быстрым развитием и прогрессирующим течением. Общая картина тяжелого воспалительного процесса, не характерного для обычных проявлений актиномикоза, коррелирует с разлитыми очагами в челюстно- лицевой области. Заболевание развивается чаще у людей активного физиологического возраста с сопутствующими заболеваниями и неблагоприятным аллергологи чес ким фоном и, видимо, уже развившейся недостаточностью иммунной системы. Неспецифический общий иммунитет в виде ОИР, показатели проб Кавецкого и Роттера резко снижены. Специфический иммунитет, наоборот, резко повышен. Все это указывает на чрезвычайно высокое нарушение защитных механизмов и представляет угрозу «срыва».
Длительное течение актиномикоза с гиперергической реакцией характеризуется снижением общих симптомов и большей выраженностью местных явлений. Сопоставление клинических проявлений с иммунологическими реакциями показывает истощение защитных реакций в динамике болезни, извращение реактивности.
Большое значение имеют также снижение резистентности организма, сопутствующие заболевания, создающие фон для неблагоприятного течения актиномикоза. Все это ведет к развитию актиномикозного процесса с гиперергией до анергии. Такое течение болезни отмечено у 548 наших больных (27,19%).
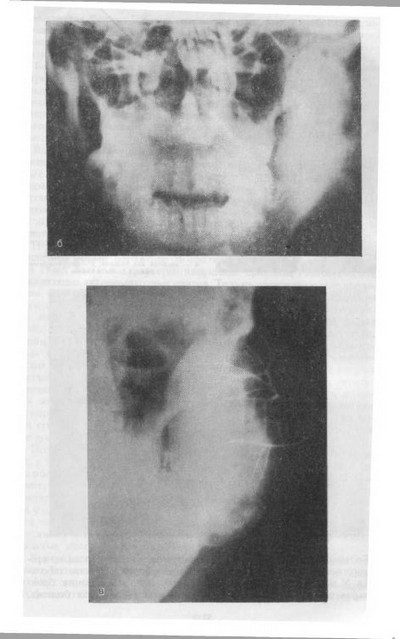
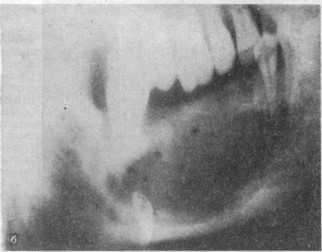
Рис. 13. Деструктивный актиномикоз челюсти справа, протекающий с гипоороги- ческой воспалительной реакцией
а — внешний вид больной; б — рентгенограмма нижней челюсти справа.
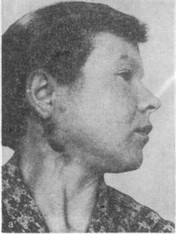 Большинство этих больных (432) поступили в разные сроки, но преимущественно в период от 2 мес до 1 года и более ог начала заболевания. У 80% больных отмечены сопутствующие заболевания: бронхиальная астма, полиартрит, ревматизм, гипертоническая болезнь,
Большинство этих больных (432) поступили в разные сроки, но преимущественно в период от 2 мес до 1 года и более ог начала заболевания. У 80% больных отмечены сопутствующие заболевания: бронхиальная астма, полиартрит, ревматизм, гипертоническая болезнь,
ишемическая болезнь сердца, пороки сердца, язвенная болезнь, заболевания желчного пузыря, алкоголизм, переохлаждение. Характерно, что в этой подгруппе 72 из 91 больного страдали алкоголизмом.
Больные жалуются на гноетечение из свищей, нарушение функции открывания рта, жевания. Заболевание протекает при удовлетворительном состоянии организма. Могут наблюдаться головная боль, утомляемость, слабость, плохой аппетит и сон. Лихорадочная реакция чаще не выражена Интоксикация не наблюдается. Хроническое течение болезни прерывается отдельными незначительными обострениями.
Возникают актиномикозные очаги, распространяющиеся по протяжению. Характерно превалирование продуктивных изменений в очаге (или очагах), которые не распадаются. Процесс происходит по направлению из глубины тканей кнаружи, поражает подкожную клетчатку и кожу, а также распространяется кнутри, захватывая надкостницу и кость, переходит на слизистую оболочку полости рта и глотки. Незначительные обострения болезни ведут к распространению процесса, главным образом в сторону кожных покровов.
Подобное течение болезни чаще отмечается при подкожно-меж- мышечной форме, поражении лимфатических узлов и костной ткани. Для таких больных характерно нарушение принципа анатомической локализации актиномикозных очагов. Только первоначальные проявления соответствуют клиническим формам заболевания. Так, при кожной и подкожной формах наблюдается одновременное поражение кожи и подкожной клетчатки. Подкожно-межмышечной форме свойственно поражение всех отделов кожи, подкожной клетчатки, мышц, межмышечной клетчатки, а в отдельных случаях — надкостницы и кости челюстей, лицевого скелета. Актиномикоз лимфатических узлов сопровождается пораженной рядом расположенных клетчаточных образований и кожи. В первично-костный процесс вовлекаются прилегающие мягкие ткани. Поражение языка, слюнных желез, придатков глаза также сочетается с распространением актиномикозных очагов на соседние ткани и образованием там новых гранулем. Характерно превалирование в актиномикозном очаге продуктивных изменений (рис. 13).
Подкожно-межмышечная форма, наблюдавшаяся нами у 260 человек, у 90% из них отличалась распространением процесса на три и более областей, а у 26 (10%) — также на кость. Актиномикозный лимфаденит, отмеченный у 121 больного, у 67 из них (55,37%) вызвал одновременное поражение околочелюстных и шейных лимфатических узлов и соседней клетчатки. При первичном костном актиномикозе в челюсти развивались внутрикостные гуммы. Выраженные продуктивные изменения имели место также при поражении языка, слюнных желез, придатков глаза.
В периферической крови количество лейкоцитов у большинства наших больных (58,38%) было снижено (4—6-109/л), но у отдельных больных может быть нормальным. При лейкопении наблюдались лимфоцитоз (30—40%) и моноцитоз (8—15%). СОЭ чаще (55,78% слу
чаев) была в пределах 6—15 мм/ч. Однако СОЭ может как повышаться (15—25 мм/ч), так и понижаться (до 5 мм/ч). У 11,8% больных выявлялись патологические изменения в моче: белок от следов до 0,99 г/л, лейкрциты, почечный эпителий и вое ко видные цилиндры.
ОИР у 34,89% больных была отрицательной и сомнительной, у 21,22% — резкоположительной. При пробе Кавецкого у 27,9% больных обнаружено повышение дермального показателя. Результаты пробы Роттера у 79,06% больных были снижены. При изучении неспецифического иммунитета получены следующие данные: лизоцим 6,45+0,014 мкг/мл, комплемент 50,2 + 0,784 единицы, бета-лизины 64,7+0,45%, БАСК 68,25 + 1,76% БАК 59,0+ 1,85%. Фагоцитарные реакции: ФАН 44,22+ 1,87% ФЧ 9,21 ±0,136, ФИП 8,33+ 0,188. Отмечен количественный и качественный дефицит клеточного иммунитета: Т-РОК 49,8+ 1,88%, РБТЛ 69,2+ 1,72%, РТМЛ 92,59+ 1,66%. Кожно-аллергическая реакция с актинолизатом у 74,42% больных была отрицательной, у остальных — слабоположительной и только у некоторых — положительной. Гуморальный иммунитет был подавлен: В-РОК 9,12+1,08%, ПБТ 5,56 + 3,11.
Источник: РОБУСТОВА Т. Г., «Актиномикоз челюстно-лицевой области» 1983
А так же в разделе «Клиника актиномикоза челюстно-лицевой области »
- Предисловие
- Введение
- Этиология актиномикоза
- Состояние иммунитета, патогенетические причины, входные ворота инфекции при актиномикозе
- Патоморфоз актиномикоза в тканях лица и челюстей
- Приводим выписку из истории болезни.
- Примером может служить следующая история болезни.
- Формы поражения
- Особенности актиномикоза у детей
- Осложнения актиномикоза челюстно-лицевой области
- Диагностика актиномикоза челюстно-лицевой области Дифференциальная диагностика актиномикоза челюстно-лицевой области
- Методы исследования при актиномикозе
- Лечение актиномикоза челюстно-лицевой области Общие методы лечения актиномикоза
- Хирургическое лечение актиномикоза
- Специфическая иммунотерапия и регуляция неспецифических иммунологических реакций
- Применение антибиотиков и другие воздействия на сопутствующую актиномикозу микробную флору
- Десенсибилизирующее и симптоматическое лечение
- Особенности лечения актиномикоза у детей
- Прогноз и профилактика акгиномикоза челюстно-лицевой области
- Прогноз и профилактика актиномикоза челюстно-лицевой области