Скарлатина (scarlatina) — острое инфекционное заболевание, главная роль в развитии которого принадлежит гемолитическому стрептококку. Входными воротами при скарлатине служат зев и носоглотка с вовлечением лимфатических узлов.
Клиника. Изменения СОПР рта при скарлатине очень часто являются ранними и характерными симптомами болезни. Важный симптом — диффузный катаральный стоматит — возникает за сутки до высыпаний на коже или одновременно с ними. СО миндалин и мягкого неба становится ярко-красного цвета, участок гиперемии резко отграничен. На вторые сутки появляется мелкоточечная энантема, которая распространяется на СО щек и десен. Одновременно на фоне эритематозной кожи лица появляется мелкоточечная ярко-красная сыпь. Кожа подбородка и вокруг полости рта остается бледной, образуя так называемый носогубный треугольник Филатова.
На 2-3 день наблюдается развитие катаральной, лакунарной или некротической ангины. Подчелюстные лимфоузлы увеличены и болезненны. Спинка языка покрыта беловатосерым налетом. Начиная с 3-4 дня, спинка языка очищается от налета, он приобретает яркокрасный цвет, становится сухим, блестящим. Нитевидные сосочки исчезают; по всей спинке языка видны увеличенные грибовидные сосочки, которые напоминают зерна ягод мали-
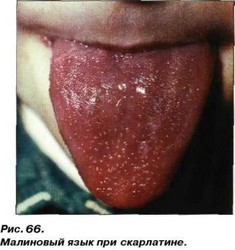
НЫ, что дало повод назвать язык при скарлатине «малиновым» (рис.66).
После исчезновения высыпаний на коже СПИНка языка бледнеет, исчезает отечность грибовидных сосочков, и язык покрывается новым слоем эпителия. Нередко заболевание приводит к повреждению СО губ. Последние отечны, ярко-красного или пурпурного цвета. Иногда на них появляются трещины и язвы.
Дифференциальная диагностика. Скарлатину следует отличать от дифтерии, кори, ангины и заболеваний крови.
Наличие высыпаний на коже лица и тела, отсутствие наслоений массивных пленок на миндалинах, реакция со стороны лимфатических узлов и бактериологические исследования позволяют исключить дифтерию.
Появление ангины одновременно с высыпаниями на коже, малиновый язык, трещины на губах дают основание исключить катаральную и некротическую ангины.
Высыпания на коже и картина крови, характерная для острого воспэдитсльного процесса, позволяют исключить заболевания крови.
Лечение. MeCTHO-СИМТОМатщ[еское:полоскание искусственным лизоцимом, настоем ромашки, аппликации МИКроцида с новокаином. При трешцнах на губах - сок каланхоэ, карато- лин (масляный экстракт карОТИНОИДОБ из мякоти шиповника), анестезин на персиковом масле. Общее: витамины В, С и Р, СТрепсилс, гипосенсибилизирующие средства.
Туберкулез
Туберкулез (tuberculosis) - хроническое инфекционное заболевание, которое вызывается микобактерией туберкулеза (палочкой Коха). Она попадает в СОПР гематогенным, лимфогенным или экзогенным (воздушно-капельным или алиментарным) путем, обусловливая первичные и вторичные проявления инфекции.
На СОПР у 1% больных туберкулез проявляется, главным образом, вторично (как последствие туберкулеза легких, суставов, кожи) в виде туберкулезной волчанки, мил- лиарно-язвенного туберкулеза и чрезвычайно редко — колликвативного туберкулеза — скрофулодермы.
Первичный туберкулез СОПР и губ (изолированное туберкулезное поражение) практически не встречается в связи с тем, что СОПР мал о восприимчива к микобактериям туберкулеза, хотя результаты исследований показывают, что даже неповрежденная СОПР может инфицироваться палочкой Коха при контакте.
Развитие первичного туберкулезного комплекса возможно у детей на месте вторжения возбудителя. Через 8-30 дней (инкубационный период) возникает болезненная язва, размером 10-15 мм, с подрытыми неровными краями, и грязно-серым дном, которая сопровождается лимфаденитом. Лимфатические узлы при этом могут нагноиться и прорвать. Через 2 недели -1 месяц язва постелен но исчезает сама по себе, без лечения.
Туберкулезная волчанка (lupus vulgaris) является наиболее частой формой проявления вторичных туберкулезных поражений челюстно-лицевой области. Основным первичным элементом туберкулезных поражений СОПР является люпома — специфический туберкулезный бугорок (tuberculum) красного или желто-красного цвета, мягкой консистенции, размером 1-3 мм в диаметре. Располагаются они группами: свежие образуются по периферии, а находящиеся в центре склонны к творожистому распаду и слиянию с соседними бугорками. При этом образуются неглубокие язвы с мягкими неровными, подрытыми, краями, выстланные ярко-красными или желто-красными папилломатозными малиноподобными разрастаниями, покрытыми желтоватым налетом, которые легко кровоточат.
По клиническому течению, которое характеризуется длительностью, туберкулезная волчанка проходит инфильтративную, бугорковую, язвенную и рубцовую стадии. Располагаются поражения туберкулезной волчанки преимущественно на коже лица (в виде «бабочки») распространяясь на верхнюю губу, красную кайму, реже — на СО десен и альвеолярного отростка верхней челюсти в области фронтальных зубов, верхней губы и щек, твердого и мягкого неба, где поражение чаше представлено язвой неправильной формы с подрытыми краями, а дно выполнено кровоточащими грануляциями.
Иногда процесс локализуется только на красной кайме. При этом губа увеличивается в объеме от отека, становится плотной, на ней появляются трещины, язвы, которые покрываются кровянисто-гнойными корками.
По месту расположения на СО десен И.Г.Лукомский выделяет 4 вида туберкулезного поражения:
- — маргинальное. Охватывает десневой край сначала в виде инфильтрации, а затем переходит в бугорково-эрозивную форму. СО десны приобретает ярко-краный цвет, десневой край и межзубные сосочки сильно отекают, контуры десневого края сглаживаются. Десна как будто наколоты шпильками, болезненны, матовые, легко кровоточат.
- — супрамаргинальное. Инфильтративное или бугорково-язвенноепоражение не распространяется на край десен. На месте рубцов, которые остаются при заживлении язв, возникают новые люпомы, а потом язвы неправильной формы, дно которых покрыто сероватожелтым налетом.
- — тотальное. Иногда в процесс вовлечена вся поверхность десен инфильтративного, а чаще эрозивного или язве иного характера, при котором достаточно часто поражается костная ткань альвеолярного отростка, зубы становятся подвижными и выпадают, может развиться картина «гипертрофического люпозного гингивита». Регионарные лимфатические узлы увеличены и уплотнены.
- — билатеральное. Поражение развивается как язвенная волчанка, при которой часто наблюдаются комбинированное поражение десен, неба, языка и губ с типичной динамикой туберкулезного поражения: бугорки — распад — язва - рубец.
Язвы при волчанке на СОПР и красной
Инфекционные заболевания слизистой оболочки полости рта
кайме губ могут в 1 - 10% случаев дать злокачественное перерождение.
Диагностика. Клиническая диагностика заболевания облегчается наличием типичных для туберкулезной волчанки симптомов «яблочного желе» (при диаскопии) и провалива- ния зонда (Поспелова).
При надавливании предметным стеклом на кожу или красную кайму губ пораженная ткань обескровливается и люпомы в виде желто-коричневых узелков становятся хорошо видимыми (напоминая яблочное желе), а при надавливании пуговчатым зондом на бугорок зонд проваливается в люпому (феномен Поспелова, проба с зондом).
Регионарные лимфатические узлы увеличены, тестоватой консистенции, спаяны в бугристые пакеты. Реакция Пирке, как правило, положительная. Палочки Коха выявляются очень редко.
Патогистологическое исследование выявляет типичные туберкулезные бугорки с эпи- телиоидными клетками, гигантскими клетками Пирогова-Лангганса и лимфоцитами по периферии. Казеозный некроз выражен слабо или совсем отсутствует. Воспалительный инфильтрат составляют лимфоциты и плазмоци- ты. Палочки Коха встречаются в незначительном количестве.
Дифференциальная диагностика. Туберкулезную волчанку отграничивают от бугоркового поражения при третичном сифилисе (при котором бугорки плотные и, в отличие от туберкулезной волчанки, повторно никогда не образуются на рубцах; симптом Поспелова - отрицательный); лепры и красной волчанки. Последняя отличается отсутствием люпом, наличием эритемы, гиперкератоза и рубцовой атрофии.
Миллиарно-язвенный туберкулез
(tuberculosis miUiaris ulcerosa) — вариант вторичного туберкулезного поражения СОПР. Развивается на фоне сниженной реактивности.
Микобактерии туберкулеза, выделяясь в значительном количестве с мокротой, при тяжелом прогрессирующем течении процесса в результате аутоинокуляции с открытых очагов инфекции (чаще с каверн легких), внедряются в СО щек (как правило, в местах травм) по линии смыкания зубов, спинки и боковых поверхностей языка, мягкого неба. При этом развиваются типичные туберкулезные бугорки, даль-
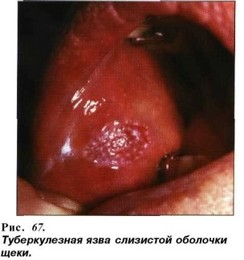
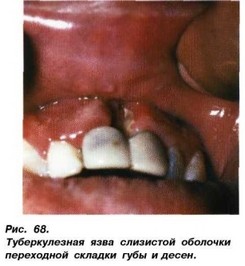
нейшее развитие которых ведет к распаду в центре и образованию неглубокой, сначала небольшой, с неровными подрытыми мягкими краями, очень болезненной язвы, имеющей ползучий характер. Она растет по периферии, достигая иногда больших размеров. Дно и края язвы имеют зернистый характер (за счет бугорков), покрыты жсото-серым налетом. Окружающие язву ткани отечные. По периферии язвенной поверхности можно выявить мелкие абсцессы, так называемые зерна или тельца Треля (рис.67). При длительном существовании язвы присоединяется вторичная инфекция, и края и дно язвы уплотняются. На языке и переходных складках язвы имеют форму щелей с подрытыми краями (рис.68). Лимфатические узлы вначале существования язвы могут и не пальпироваться, а потом увеличиваются, имеют плотноэластическую консистенцию, болезненны.
Диагностика. При диагностике миллиар- но-язвенно туберкулеза важно оценить общее состояние больного (слабость, истощение, бледность кожи, незначительное повышение температуры тела, повышенная потливость и др.).
Цитологическое исследование материала из язвы среди элементов воспаления и смешанной микрофлоры выделяет гигантские клетки Пирогова-Лангганса и эпителиоидные клетки. Иногда (при окраске по Цилю-Нильсену) удается выявить микробактерии туберкулеза. Поскольку у таких больных реактивность сниже-
 на, внутри кожная проба Пирке часто бывает отрицательной.
на, внутри кожная проба Пирке часто бывает отрицательной.
Дифференциальная диагностика, Миллиар- но-язвеный туберкулез дифференцируют от травматической, декубитальной и трофической язв СОПР, эрозий и язв при осложнении высыпаний вторичного сифилиса вторичной инфекцией, от^ММОЗНЫХ язв при третичном сифилисе, а также стоматита Венсана и рака СОПР.
КолликвативНЫЙ туберкулез (скрофулодерма) — более редкая форма вторичного туберкулеза. Встречается главным образом у детей. Типичным признаком этой формы является образование узлов в глубоких слоях СОПР, которые со временем распадаются, образуя язвы неправильной формы, мягкой консистенции с изъеденными подрытыми краями и вялыми грануляциями на дне. Язва малоболезненна. При ее заживлении образуются неровные, так называемые лохматые рубцы.
Дифференциальная диагностика. Коллик- ВЯТИВНую форму туберкулеза СОПР дифференцируют от гуммозной язвы, дно которой также содержит грануляции (но края ее кратерообразНЫ, плотные и безболезненные; после заживления остается втянутый звездчатой формы рубец); от аетиномикоза (узлы характеризуются резкой доскообразной плотностью, наличием свищей, в выделениях которых находят друзы лучистого гриба); от раковой язвы (встреча
ется в зрелом возрасте: для нее характерны плотность, болезненность, вывернутые края и наличие атипичных клеток при цитологическом исследовании).
Лечение туберкулезных поражений СОПР стоматолог проводит на фоне общей терапии, назначенной фтизиатром. Санация ротовой полости, устранение травмирующих факторов, лечение зубов и патологии пародонта является обязательным условием местной терапии туберкулезных поражений СОПР. С этой целью используют антисептики, некролизирующие средства, специфические противотуберкулезные препараты — изониазид, фтивазид, салю- зид, метазвд; обезболивающие и препараты, которые улучшают репаратииные возможности тканей.
Лепра (lepra; син.: болезнь Ганзена, ганзе- ноз, ганзениаз; устаревшее название - проказа) - инфекционное заболевание человека, которое вызывается микобактериями лепры и характеризуется разными по клиническим проявлениям Гранулематозными поражениями кожи, слизистых оболочек верхних дыхательных путей и полости рта, периферической нервной системы, глаз, а при поздней диагностике - внутренних органов и костно-мышечного аппарата.
Больные лепрой чаще обращаются к дерматологу. Однако опасность этого заболевания заключается в том, что проявления на коже, даже длительные, не вызывают у человека болевых ощущений. Поэтому часто больной приходит на прием к врачу ( невропатологу, терапевту, иногда — хирургу, офтальмологу, отоларингологу, стоматологу) с первыми жалобами уже при более запущенной стадии заболевания. Эффективность оказания медицинской помощи больным лепрой и успехи в борьбе с ней зависят от знания врачами всех профессий клиники ранних проявлений заболевания и принципов организации прошволепрозных мероприятий.
Этиология. Возбудителем лепры является грамм положительная кислотоусточивая микобактерия Танзена-Нейссера — облигатный внутриклеточный паразит клеток ретикулоэн- дотелиальной системы (системы макрофагов). Микобактерии лепры по своим микробиологическим свойствам, размерам, внешнему виду схожи с возбудителем туберкулеза.
Большинство специалистов считает достоверным воздушно-капельный путь передачи инфекции, не исключая одновременно возможность чрескожного заражения — через зараженные предметы больного, а также зараженные пищевые продукты. Доказано также выделение микобактерий с молоком больных матерей.
Лепра — заболевание с четко определенным социальным компонентом. Современная география распространения лепры четко свидетельствует о связи частоты заболеваемости с экономическими показателями жизни групп населения, уровнем общей и санитарной культуры, развитием локальных служб охраны здоровья. В странах с высокими показателями уровня жизни лепра совсем ликвидирована, или сведена к спорадическим случаям.
В настоящее время в разных странах мира получили признание две основные классификации лепры: Мадридская (1953) и Ридли-Д- жолпинга (1966). Последнюю X Международный конгресс по лепре (Берген, 1973) рекомендовал для пользования в научных и практических целях. Она базируется на распределении больных лепрой в зависимости от состояния иммунологической реактивности и данных гистопатологических, бактериологических и иммунобиологических исследований.
Лепроматозный процесс рассматривают как непрерывный спектр иммунологических изменений, обусловленных туберкулоидным (ТТ) и лепроматозным (LL) типами лепры, которые называются полярными группами. Кроме того, выделяют три основные промежуточные группы (формы): погранично-туберкуло- идную, пограничную и погранично-лепрома- тозную. Помимо этого, выделяют недифференцированную форму, а в последнее время еще введено понятие субполярных форм заболевания. Все формы лепры различают по характеру клинических признаков, течению, прогнозу, а также эпидемиологической значимостью.
Клиника. Наиболее четко в клинике проявляются полярные типы лепры. Туберкулоид- ный тип лепры (ТТ) характеризуется более легким (по сравнению с типом LL) течением, лучше поддается терапии. При этом типе лепры поражаются в основном кожа и периферические нервы, реже — некоторые внутренние органы. Микобактерий лепры выявляются с трудом и только при гистологическом исследовании. В соскобах с поражений кожи, СО носа, рта они, как правило, отсутствуют.
Проявления ТТ типа лепры на коже имеют вид одиночных пятен, папулезных высыпаний, бордюрных или саркоидных элементов(в зависимости от стадии). Характерным признаком этих высыпаний является раннее нарушение на их поверхности тактильной, температурной и болевой чувствительности и потому возможны глубокие ожоги и грубые рубцы как следы перенесенных термических поражений. Иногда вокруг бляшек и бордюрных элементов выявляется гипопигментация кожи в виде узкого ободка. На месте любых элементов тубер- кулоидного типа лепры всегда остаются гипопигментные пятна, а в случае глубокой инфильтрации — атрофия кожи.
Тип LL отличается большим разнообразием проявлений на коже, вовлечением в процесс слизистых оболочек и внутренних органов и более поздним поражением нервной системы; сложнее поддается лечению. Ктомуже, ВО всех случаях заболевания выявляют большое количество микобактерий лепры. Лепроминовая реакция отрицательная.
Для клиники других разновидностей лепры в той или иной мере присущи признаки обоих полярных типов лепры.
Начальные высыпания на коже при леп- роматозном типе чаще всего имеют вид многочисленных эритематозно-пигментных или эритематозно-гипопигментных пятен, характерными признаками которых являются симметричное расположение, небольшие размеры и отсутствие четких контуров. Эти пятна имеют гладкую блестящую поверхность. Локализуются чаще на лице, разгибательных поверхностях кистей рук, предплечий и голеней, а также на ягодицах. Со временем первоначальная окраска пятен приобретает бурый или желтоватый (медный, ржавый) оттенок. Чувствительность и потоотделение в пределах пятен не нарушены. Инфильтрация кожи сопровождается усилением функции сальных желез и кожа в зоне пятен и инфильтратов становится «жирной», лоснящейся, с расширенными фолликулами (имеет вид апельсиновой корки). При диффузной инфильтрации кожи лица, при которой волосистая часть головы, как правило, не поражается, естественные морщины и складки углубляются; надбровные дуги резко выступают, нос утолщается, щеки, губы и подбородок имеют дольчатый вид («львиная морда»). Не развиваются инфильтраты в области так называемых иммунных зон — на коже локтевых и подколенных сгибательных поверхностей, внутренней части век, подмышечных впадин.
В области инфильтратов часто уже на ранних стадиях появляются одиночные или множественные бугорки и узлы (лепромы), размером 1 - 3 мм до 2-3 мм. Лепромы чаше локализуются на лице (надбровные дуги, лоб, крылья носа, подбородок, щеки), мочках ушей, а также на коже кистей, предплечий, голеней, реже бедер, ягодиц, спины. Лепромы четко отграничены от окружающей кожи, безболезненны. В зависимости от глубины залегания инфильтрата лепромы бывают дермальными или гиподермальными. Чаще всего (при отсутствии специфической терапии) лепромы изъязвляются. Язвы могут сливаться, образуя значительные язвенные поверхности.
Во всех случаях при лепроматозном типе поражается СО носа, а в запущенных случаях - СОПР (десна, небо, спинка языка, красная кайма губ, гортань). Как и на коже, проявления лепры на СОПР разнообразны и характеризуются стадийностью развития: инфильтрация — бугорок —язва - рубец.
ЛепроматОЗНЫЙ инфильтрат на СОПР серовато-белый, иногда с тем но-синими участками, слегка поднимается над окружающей его СО. Впоследствии на фоне инфильтрата бессистемно появляются одиночные или множественные бугорки матово-розово го иди серовато-розового цвета, склонные к периферическому росту и слиянию. Вначале они плотные, но со временем размягчаются и через некоторое время на бугорках появляются небольших размеров язвы с бугристой основой и неровными, слегка приподнятыми краями, т.е дно язвы представлено бесструктурными некротическими массами, которые переходят в грануляционную ткань. Заживая, язвы оставляют после себя округлые или лучистые гладкие, блестящие, белого цвета рубцы, которые могут обусловливать деформацию мягкого неба, языка, а тем временем возникают новые инфильтраты, бугорки и язвы. Иногда бугорки, минуя стадию язвы, могут рубцеваться.
В зависимости от локализации, лепрозные поражения имеют определенные особенности. Так, на СО губ вначале появляются диффузное покраснение, синюшные пятна, утолщение эпителия. Лепрозные бугорки, которые сильно выражены на красной кайме губ, на ВНут- рен ней поверхности их встречаются реже и располагаются в подслизистой основе. Бугорки долгое время остаются без изменений, но со временем они могут трансформироваться в безболезненные поверхностные язвы, выделения из которых, высыхая, образуют светло-желтые корки. Рубцевание язв обусловливает деформацию губ.
На деснах лепрозные поражения начинаются с инфильтрации. Отечные десна становятся рыхлыми, красными, иногда цианотич- НЫМИ, кровоточат, безболезненны. На поверхности СО образуются эрозии, которые, рубцуясь, ведут к сморщиванию десневого края, Наступает ретракция десен, оголение корней зубов.
При всех формах лепры обычными являются изменения периферической нервной системы и ногтей. Ногти становятся блеклыми, сероватыми, утолщенными, изрезанными продольными бороздками, ломкими, крохкими, легко расслаивающимися.
Особенностью ЛСПрОЗНЫХ невритов является их восходящий характер и «островной» (римускулярный) тип нарушения чувствительности, что обусловлено первоочередным поражением нервных окончаний в очаге высыпаний, поражением кожных веточек и отдельных нервных стволов. Обычно нервные стволы поражаются вначале в определенных участках, которые считаются наиболее уязвимыми для микобактерий лепры (участки предилекции). Чаще всего инвалидность при лепре обусловлена как раз поражением периферической нервной системы (в том числе и трофическими язвами).
Диагностика. Основным для правильного диагноза лепры является знание и оценка клинических проявлений заболевания, а также данных функциональных и лабораторных исследований. Важное значение имеет анамнез (проживание в эндемической зоне, контакт с больными лепрой). Следует учитывать давность имеющихся высыпаний и пятен, жалобы больных на парестезию кожи рук и ног, неврологические и артритические боли в конечностях, нарушение чувствительности на отдельныхуча- стках кожи, ожоги и рубцы кожи неизвестного происхождения, ухудшение носового дыхания, частые носовые кровотечения. При обследова-
нии решающее значение имеет осмотр всей поверхности кожи, который необходимо проводить при хорошем дневном боковом освещении, пользуясь при необходи мости лупой. Важным критерием диагностики лепры является нарушение поверхностной чувствительности кожи и трофические изменения, обусловленные поражением нервных окончаний. Поэтому, во всех случаях высыпаний на коже, которые не регрессируют при проведении обычной терапии, необходимаконсультация дерматолога и проведение соответствующих дополнительных обследований.
Обследованию на лепру подлежат лица, которые жалуются на снижение или исчезновение чувствительности в отдельных участках тела, парестезии, частые ожоги, ревматоидные боли в конечностях, нерезко выр аж енные к он - трактуры в Y, IY, TTIпальцах верхних конечностей, начальную атрофию мышц, пастозность кистей и стоп, стойкое поражение СО носа, трофические язвы.
Для ТТ типа лепры характерно довольно раннее поражение периферической нервной системы выявить которое помогают функциональ - ные пробы с никотиновой кислотой, горчичником, на потоотделение, ГИСТаминовая и др.
Бактериоскопическое исследование. Мазки готовят из скарификатов кожи не только очагов поражения, но и надбровных дуг, мочек ушей, подбородка, соскоба со СО носа, дна и краев язв СОПР. Окрашивают по Циль-Ниль- сену. Микобактерии лепры находятся как в глубоких, так и в поверхностных слоях эпителия, в цитоплазме эпителиальных клеток.
Основным показателем иммунореактивности организма человека относительно возбудителя лепры является ВНутрИКОЖНЗЯ лепро - МИНОЕая проба (реакция Митсуда).
Дифференциальная диагностика. Проводят разграничение с неспецифическими язвами СОПР и поражениями при туберкулезе, сифилисе, опухолевых процессах.
Лечение больных лепрой, как правило, начинается в стационаре противолепрозного учреждения. Все впервые выявленные больные, независимо от места проживания, подлежат госпитализации для углубленного обследования, включая детальное определение иммунного статуса, и индивидуального лечения.
Основными противолепрозными средствами на сегодняшний день являются препараты сульфонового ряда (диаминодифенил - сульфон, дапсон, авлосульфон, сульфатрон, сулюсульфон, диуцифон и др.), и наряду с которыми применяются рифампицин, лампрсн, протионамид и этионамид.
Комплексное лечение больных предусматривает одновременное применение 2-3 проти- ВОЛСПрОЗНЫХ препаратов в соединении со стимулирующими, витаминными и общеукрепляющими средствам и. С целью усиления реакций клеточного иммунитета наряду с сульфонами применяют разные иммунотерапевтические препараты, повторные введения лейкоцитарного «фактора передачи», суспензии аллогенных лейкоцитов, тимогена и др.
В зависимости от формы и стадии заболевания лечение больных в современных условиях длится 3-10 лет; при лепроматозном типе лепры проти ворецидивное лечение в большинстве случаев проводится пожизненно.
По рекомендации ВОЗ, в последнее время per os назначают 2 сильных средства: офлок- сацин и рифампицин. Курс лечения - 4 недели.
Профилактика лепры включает индивидуальные и социальные мероприятия. Важнейшее значение имеет проведение общеоздоровительных мероприятий: повышение качества жизни населения, улучшение условий быта, здоровый образ жизни. Для членов семьи больного, обслуживающего медперсонала никаких специальных правил поведения нет. Выписанные из стационара больные в случае сопутствующих заболеваний могут быть госпитализированы в общие и специализированные медицинские учереждения без всяких ограничений. Чрезвычайно важной мерой профилактики лепры с целью выявления больных в наиболее ранних стадиях болезни является регулярное обследование членов семей больных и всех жителей эндемичных по лепре регионов.
