ПАРОДОНТИТ
Локализованный пародонтит — это заболевание, при котором воспаление распространяется с десен на другие ткани пародонта. Характеризуется прогрессирующей деструкцией периодонта и костной ткани межзубных перегородок. Процесс ограничен, локализуется на участке отдельных зубов или группы зубов, чаще фронтальной. Возникает на фоне диспропорции роста челюсти и незрелости тканей пародонта вследствие изменений пубертатного характера, а также временного состояния, обусловленного прорезыванием зуба, или в условиях стойкого диспропорционального состояния челюсти (тесное расположение зубов,
аномалии формы и соотношения челюстей, аномалии прикрепления и строения мягких тканей, малое преддверье полости рта, неравномерная нагрузка на отдельные зубы и т.п.). Тяжесть патологического состояния тканей пародонта определенно зависит от степени его сформированности, морфологической зрелости с одной стороны, и функциональной нагрузки — с другой. Функциональные нарушения, формирование зубочелюстных аномалий создают условия для возникновения патологических изменений в пародонте. Этому способствуют вредные привычки, нарушение функции глотания, дыхания, жевания и откусывания. Прогрессирование патологического процесса в тканях пародонта возможно в условиях негигиенического состояния полости рта, снижение реактивности организма, возникновение у ребенка хронического заболевания.
Клиническая картина локализованного пародонтита у детей обусловленная проявлениями той формы гингивита, который сопровождает пародонтит и является началом его развития. Локализованный пародонтит наиболее часто возникает у детей с катаральным гингивитом (58%). Если воспалительный процесс прогрессирует, постепенно формируются дистрофические изменения в тканях пародонта: нарушение целости зубодесневого соединение, формирование десневого, потом — пародонтального кармана, остеокластическая резорбция альвеолярного отростка.
В начале заболевания дети жалуются на кровоточивость десен, которая возникает периодически, чаще во время чистки зубов, неприятное ощущение, зуд, напряжение в десне, отек, болезненность, неприятный запах изо рта. Изменения в десне чаще ограничиваются фронтальным участком зубов верхней и нижней челюстей. Обнаруживается застойная гиперемия с цианозом в межзубной и частично альвеолярной поверхности десен, карман имеет размер до 3,5 мм. Позднее возможно формирование паро- донтального кармана (4-5 мм). Кроме катаральных, на отдельных участках десен возможные пролиферативные и язвенные изменения. Наблюдаются значительные зубные отложения — зубной налет, наддесневой и поддесневой зубной камень.
Морфологические изменения обнаруживаются во всех тканях пародонта. В десне наблюдается неспецифичное хроническое воспаление, дистрофические изменения эпителия, лимфоидно- гистиоцитарные инфильтраты, большое количество плазматических клеток и тканевых базофилов, поверхностная дезорганизация соединительной ткани в участке десневого кармана и в глу-
боких отделах десен, прорастание эпителия вдоль корня, резорбция верхушки межзубных перегородок с помощью макрофагов и остеокластов.
Рентгенологически обнаруживается расширение периодонтальной щели, деструкция компактной пластинки на верхушках межзубных, перегородок, нарушение, четкости межзубных верхушек и их начальная резорбция в участке 1-3 зубов.
Лечение. Выявление факторов, которые играют важную роль в этиологии и патогенезе пародонтита. Если необходимо, проводится ортодонтическое лечение. Устранение местных этиологических факторов (коррекция уздечек, пластика преддверья полости рта, исправление зубочелюстных деформаций) нужно проводить параллельно с симптоматическим лечением.
Местное лечение начинают с нормализации нарушенных функций, обучения методике гигиенического ухода за полостью рта. Нужно удалить зубные отложения, провести симптоматическое лечение гингивита. Из противовоспалительных средств используют нестероидные противовоспалительные препараты (0,1% раствор мефенамина натриевой соли), естественные антибактериальные средства (новоиманин, уснинат натрия, настой цветков календулы, софоры японской), средства растительного происхождения (настой цветков ромашки, листков шалфея, ромазулан, сальвин), препараты аскорбиновой кислоты, рутин, галаскорбин.
В случае выявления методом цитологии в содержимом десневой борозды простейших (ротовая трихомонада) или грибов рода Candida целесообразно использовать препараты метронидазола или антимикотические средства.
Физические методы лечения ускоряют процессы обмена в тканях пародонта, способствуют нормализации их трофики. Для этого используют массаж, гидротерапию, ультрафиолетовое облучение, дарсонвализацию. При кровоточивости десен показано применение электрофореза 5% раствора аскорбиновой кислоты с 1% раствором никотиновой кислоты. Изменения в костной ткани пародонта обуславливают назначение электрофореза 2,5% раствора кальция глицерофосфата, 5% раствора кальция хлорида, 1-2% раствора натрия фторида. Электрофорез этих препаратов улучшает минеральный обмен, уменьшает остеопороз костной ткани.
V-образная атрофия десен. Эта форма патологии тканей пародонта относится к заболеваниям дистрофического характера. Характеризуется уменьшением объема десны около одного или нескольких зубов, вследствие чего оголяется корень зуба. Атрофия десен более выражена со_стороны вестибулярной поверхности зуба. Со стороны оральной поверхности пародонт сохраняет обычный вид и форму. Цвет десен не изменяется, болезненности и кровоточивости нет. Десневой край может уплотняться, образовывая выраженный валик гипертрофированной ткани. Жалоб у детей нет, иногда возникают зуд, чувствительность к термическим и химическим раздражителям. Похожая атрофия наблюдается в период временного прикуса во фронтальном участке зубов нижней, реже — верхней челюсти.
В постоянных зубах как один из вариантов V-образной атрофии десен обнаруживается атрофия на симметрично расположенных участках. Некоторые авторы трактуют эту патологию как оголенный прогрессирующий гингивит, который характеризуется развитием прогрессирующей атрофии десен клинообразной формы, на вестибулярной поверхности вдоль корней симметричных зубов, чаще клыков. Развивается она незаметно и обнаруживается уже при значительном оголении корней. Иногда сопровождается значительным зудом десны в участках поражения, особенно ночью, что заставляет ребенка часто использовать какой-нибудь предмет для успокоения зуда. Видимую причину заболевания установить невозможно, поэтому его классифицируют как идиопатическое. Следует учитывать местные травмирующие факторы, которые приводят к возникновению дистрофических процессов в пародонте.
Во время осмотра определяют клинообразный дефект десен на вестибулярной поверхности клыков нижней челюсти, симметрично с обоих сторон. Окружающие дефект ткани утолщены в виде валика, немного отекшие, иногда немного гиперемированы. Корень_зуба может бытьрг оглен на 1/2 длины, десневой край плотно охватывает его поверхность. Подвижности пораженных зубов не наблюдается. На рентгенограмме есть признаки разрушения преддверных пластинок (альвеол) на уровне патологического процесса в десне. Другие участки десны не изменены. Восстановление атрофированных десен с возрастом не происходит, процесс приобретает продолжительное многолетнее течение; возможно расшатывание зубов.
Лечение. Введение препаратов фтора и кальция.
Генерализованый пародонтит
Генерализованый пародонтит у детей может возникать вследствие затяжного хронического течециягингивита, а также на фоне соматических заболеваний. Для генерализованого пародонтита присущи такие признаки: симптоматический гингивит, пародон-
тальыые карманы, прогрессирующая резорбция альвеолярного отростка, травматическая окклюзия. Выраженность этих признаков зависит от тяжести процесса.
Клиника. Выделяют легкую, среднетяжелую и тяжелую степень заболевания, хроническое и обострившееся его тесение. Легкая степень генерализованого пародонтита чаще протекает без- симптомно. Лишь при обострении процесса дети жалуются на боль в десне, её кровоточивость. При объективном обследовании определяется хронический симптоматический катаральный гингивит или его обострение. У некоторых детей возможен симптоматический гипертрофический гингивит, особенно при длительном нарушении функции половых желез. Кроме гингивита, отмечаются парадонтальные карманы глубиной до 3-3,5 мм, мягкий зубной налет, зубы неподвижны. Генерализованый пародонтит необходимо дифференцировать с самостоятельным катаральным или гипертрофическим гингивитом с помощью рентгенологического исследования. При генерализованном пародонтите в начале заболевания наблюдаются характерные изменения: расширение периодонтальной щели вокруг шеек зубов, деструкция компактной пластинки вершины межзубных перегородок, возможна их незначительная резорбция, при обострении процесса - диффузный остеопороз в верхней трети межзубной перегородки.
При генерализованном пародонтите средней тяжести увеличивается глубина пародонтального кармана до 5 мм. Он заполнен серозным, гнойным или серозно-гнойным экссудантом. В зависимости от характера течения наблюдается хронический или обостренный катаральный, гипертрофический или язвенный гингивит. Характерна патологическая подвижность дубов (I, II степени), травматическая окклюзия за счет перемещения и выдвижение зубов. На рентгенограмме наблюдается неравномерная резорбция межальвеолярных перегородок на 1/3—1/2 длины корня. При хроническом течении пародонтита тип резорбции горизонтальный, признаки остевпороза незначительные. Обострение заболевания характеризуется, кроме горизонтальной, вертикальной резорбцией альвеолярного отростка, образованием костных карманов, диффузным остеопорозом в сохраненной костной ткани.
При тяжелой степени заболевания все симптомы нарастают. Чаще заболевание тяжелой степени сопровождается обострением симтоматического гингивита, образованием пародонтальных карманов глубиной свыше 5-6 мм. Пародонтальные карманы наполнены грануляциями и значительным гнойным содержимым. Для
тяжелой степени заболевания характерны одиночные или множественные абсцессы. Определяется подвижность. зубов I-II степени, их смещение. Рентгенологически — горизонтальная и вертикальная резорбция альвеолярной кости в пределах 2/3 высоты межзубных перегородок. При обострении заболевания обнаруживаются диффузные зоны остеопороза костной ткани, которая еще осталась.
При генерализованном пародонтите гигиенический индекс Федорова-Володкиной, индекс РМА выше нормы. Проба Писарева-Шиллера положительная. Увеличивается эмиграция лейкоцитов и количество десквамированых клеток эпителия в полости рта.
При цитологическом исследовании содержимого пародонталь- ных карманов наблюдается изменение количества нейтрофиль- ных гранулоцитов, лимфоцитов и полибластов. Микрофлора па- родонтальных карманов у детей разнообразная. Преобладают веретенообразные палочки, спирохеты, кокки, простейшие, грибы. Вышеупомянутые показатели изменяются в зависимости от глубины распространения патологического процесса, характера его течения (хронический или обострившийся).
С помощью функциональных методов исследования можно обнаружить значительные нарушения микроциркуляции: застойные явления в капиллярах, уменьшение объемного кровотока в тканях пародонта, изменение количества и формы функционирующих капилляров. Патоморфологические изменения обнаруживаются во всех тканях пародонта. Для этого заболевания характерные пролиферация эпителия десневой борозды и, прорастание его вдоль корня зуба. В соединительной ткани десны и в периодонте - гистиоцитарные инфильтраты, значительное количество плазматических клеток, тканевых базофилов. Аргирофильные и коллагеновые волокна утолщены. Для костной ткани характерным является лакунарньй тип -резорбции. Пародонтальные карманы наполнены серозно-гнойным экссудатом с очагами остеолизиса, они являются источником хронической инфекции и интоксикации, в особенности у детей. Они могут быть причиной воспалительных заболеваний.
Данные литературы (Т. Ф. Виноградова, 1987 г.), а также (Л. О. Хоменко, 1999 г,) и наши наблюдения свидетельствуют о том, что у некоторых детей воспалительно-дистрофические изменения в пародонте наблюдаются при таких заболеваниях, как сахарный диабет, наследственная нейтропения, гистиоцитоз, ладон-
Рис. 70.
Гистологическая характеристика
нормальной десны.
Эпителий, который окружает
физиологический карман,
содержит незначительное
количество лейкоцитов.
Несколько изолированных
лимфоцитов и плазмоцитов
расположенные вблизи
субэпителиального сосудистого
сплетения.
Рис. 71.
Патофизиологическая
характеристика ранних воспали-
тельных изменений в десне.
Эта стадия отвечает острому
экссудативному воспалению.
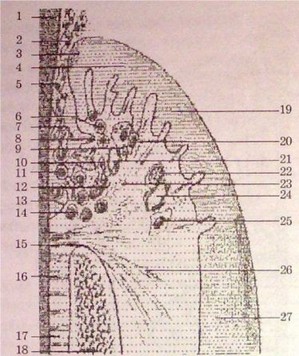
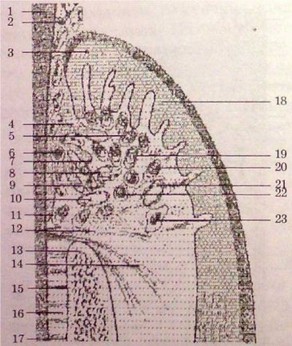 Рис. 72.
Рис. 72.
Патофизиологическая характеристика
прогрессирующего воспаления десен.
Главный признак этой стадии —
это распространения патологического
процесса на альвеолярную кость
и периодонт, а также прогрессирующая
деструкция коллагена.
Рис. 73.
Патофизиологическая
характеристика стойкого
патологического состояния в десне.
Характерным является большое
количество плазмоцитов, повреждение
соединительной ткани, а также
пролиферация выпячиваний
внутреннего эпителия.
но-подошвеный дискератоз, хроническая анемия и др. Для этой группы заболеваний характерны классические признаки генера- лизованого пародонтита, поэтому заболевание рассматривается как пародонтальный синдром при том или другом общем заболевании.
Лечение. Лечение генерализованого пародонтита должно быть комплексным и включать общие и местные его виды. Назначение общей терапии зависит от наличия соматического заболевания у ребенка, поэтому она может проводиться совместно с педиатром, эндокринологом и другими специалистами. Местное лечение определяется клиническими проявлениями заболевания. Оно складывается из таких этапов: устранение местных раздражителей (зубные отложения, кариозные полости, травматическая окклюзия, патология прикуса, аномальное прикрепление мягких тканей ротовой полости и т.п.); проведение противовоспалительной терапии с целью лечения симптоматического, язвенного гингивита; лечение пародонтальных карманов. Для лечения гингивита и пародонтальных карманов у детей преимущество необходимо отдавать нераздражающим лекарственным средствам. Выбор медикамента может зависеть от микрофлоры пародонтального кармана и формы симптоматического гингивита.
Важное место в комплексном лечении больных с генерализованным пародонтитом принадлежит физиотерапевтическим методам, их необходимо использовать на разных этапах местного лечения. Во время их выбора учитывается механизм действия каждого физиотерапевтического метода. У детей применяются различные виды массажа, гидротерапия, светолечение.
аномалии формы и соотношения челюстей, аномалии прикрепления и строения мягких тканей, малое преддверье полости рта, неравномерная нагрузка на отдельные зубы и т.п.). Тяжесть патологического состояния тканей пародонта определенно зависит от степени его сформированности, морфологической зрелости с одной стороны, и функциональной нагрузки — с другой. Функциональные нарушения, формирование зубочелюстных аномалий создают условия для возникновения патологических изменений в пародонте. Этому способствуют вредные привычки, нарушение функции глотания, дыхания, жевания и откусывания. Прогрессирование патологического процесса в тканях пародонта возможно в условиях негигиенического состояния полости рта, снижение реактивности организма, возникновение у ребенка хронического заболевания.
Клиническая картина локализованного пародонтита у детей обусловленная проявлениями той формы гингивита, который сопровождает пародонтит и является началом его развития. Локализованный пародонтит наиболее часто возникает у детей с катаральным гингивитом (58%). Если воспалительный процесс прогрессирует, постепенно формируются дистрофические изменения в тканях пародонта: нарушение целости зубодесневого соединение, формирование десневого, потом — пародонтального кармана, остеокластическая резорбция альвеолярного отростка.
В начале заболевания дети жалуются на кровоточивость десен, которая возникает периодически, чаще во время чистки зубов, неприятное ощущение, зуд, напряжение в десне, отек, болезненность, неприятный запах изо рта. Изменения в десне чаще ограничиваются фронтальным участком зубов верхней и нижней челюстей. Обнаруживается застойная гиперемия с цианозом в межзубной и частично альвеолярной поверхности десен, карман имеет размер до 3,5 мм. Позднее возможно формирование паро- донтального кармана (4-5 мм). Кроме катаральных, на отдельных участках десен возможные пролиферативные и язвенные изменения. Наблюдаются значительные зубные отложения — зубной налет, наддесневой и поддесневой зубной камень.
Морфологические изменения обнаруживаются во всех тканях пародонта. В десне наблюдается неспецифичное хроническое воспаление, дистрофические изменения эпителия, лимфоидно- гистиоцитарные инфильтраты, большое количество плазматических клеток и тканевых базофилов, поверхностная дезорганизация соединительной ткани в участке десневого кармана и в глу-
боких отделах десен, прорастание эпителия вдоль корня, резорбция верхушки межзубных перегородок с помощью макрофагов и остеокластов.
Рентгенологически обнаруживается расширение периодонтальной щели, деструкция компактной пластинки на верхушках межзубных, перегородок, нарушение, четкости межзубных верхушек и их начальная резорбция в участке 1-3 зубов.
Лечение. Выявление факторов, которые играют важную роль в этиологии и патогенезе пародонтита. Если необходимо, проводится ортодонтическое лечение. Устранение местных этиологических факторов (коррекция уздечек, пластика преддверья полости рта, исправление зубочелюстных деформаций) нужно проводить параллельно с симптоматическим лечением.
Местное лечение начинают с нормализации нарушенных функций, обучения методике гигиенического ухода за полостью рта. Нужно удалить зубные отложения, провести симптоматическое лечение гингивита. Из противовоспалительных средств используют нестероидные противовоспалительные препараты (0,1% раствор мефенамина натриевой соли), естественные антибактериальные средства (новоиманин, уснинат натрия, настой цветков календулы, софоры японской), средства растительного происхождения (настой цветков ромашки, листков шалфея, ромазулан, сальвин), препараты аскорбиновой кислоты, рутин, галаскорбин.
В случае выявления методом цитологии в содержимом десневой борозды простейших (ротовая трихомонада) или грибов рода Candida целесообразно использовать препараты метронидазола или антимикотические средства.
Физические методы лечения ускоряют процессы обмена в тканях пародонта, способствуют нормализации их трофики. Для этого используют массаж, гидротерапию, ультрафиолетовое облучение, дарсонвализацию. При кровоточивости десен показано применение электрофореза 5% раствора аскорбиновой кислоты с 1% раствором никотиновой кислоты. Изменения в костной ткани пародонта обуславливают назначение электрофореза 2,5% раствора кальция глицерофосфата, 5% раствора кальция хлорида, 1-2% раствора натрия фторида. Электрофорез этих препаратов улучшает минеральный обмен, уменьшает остеопороз костной ткани.
V-образная атрофия десен. Эта форма патологии тканей пародонта относится к заболеваниям дистрофического характера. Характеризуется уменьшением объема десны около одного или нескольких зубов, вследствие чего оголяется корень зуба. Атрофия десен более выражена со_стороны вестибулярной поверхности зуба. Со стороны оральной поверхности пародонт сохраняет обычный вид и форму. Цвет десен не изменяется, болезненности и кровоточивости нет. Десневой край может уплотняться, образовывая выраженный валик гипертрофированной ткани. Жалоб у детей нет, иногда возникают зуд, чувствительность к термическим и химическим раздражителям. Похожая атрофия наблюдается в период временного прикуса во фронтальном участке зубов нижней, реже — верхней челюсти.
В постоянных зубах как один из вариантов V-образной атрофии десен обнаруживается атрофия на симметрично расположенных участках. Некоторые авторы трактуют эту патологию как оголенный прогрессирующий гингивит, который характеризуется развитием прогрессирующей атрофии десен клинообразной формы, на вестибулярной поверхности вдоль корней симметричных зубов, чаще клыков. Развивается она незаметно и обнаруживается уже при значительном оголении корней. Иногда сопровождается значительным зудом десны в участках поражения, особенно ночью, что заставляет ребенка часто использовать какой-нибудь предмет для успокоения зуда. Видимую причину заболевания установить невозможно, поэтому его классифицируют как идиопатическое. Следует учитывать местные травмирующие факторы, которые приводят к возникновению дистрофических процессов в пародонте.
Во время осмотра определяют клинообразный дефект десен на вестибулярной поверхности клыков нижней челюсти, симметрично с обоих сторон. Окружающие дефект ткани утолщены в виде валика, немного отекшие, иногда немного гиперемированы. Корень_зуба может бытьрг оглен на 1/2 длины, десневой край плотно охватывает его поверхность. Подвижности пораженных зубов не наблюдается. На рентгенограмме есть признаки разрушения преддверных пластинок (альвеол) на уровне патологического процесса в десне. Другие участки десны не изменены. Восстановление атрофированных десен с возрастом не происходит, процесс приобретает продолжительное многолетнее течение; возможно расшатывание зубов.
Лечение. Введение препаратов фтора и кальция.
Генерализованый пародонтит
Генерализованый пародонтит у детей может возникать вследствие затяжного хронического течециягингивита, а также на фоне соматических заболеваний. Для генерализованого пародонтита присущи такие признаки: симптоматический гингивит, пародон-
тальыые карманы, прогрессирующая резорбция альвеолярного отростка, травматическая окклюзия. Выраженность этих признаков зависит от тяжести процесса.
Клиника. Выделяют легкую, среднетяжелую и тяжелую степень заболевания, хроническое и обострившееся его тесение. Легкая степень генерализованого пародонтита чаще протекает без- симптомно. Лишь при обострении процесса дети жалуются на боль в десне, её кровоточивость. При объективном обследовании определяется хронический симптоматический катаральный гингивит или его обострение. У некоторых детей возможен симптоматический гипертрофический гингивит, особенно при длительном нарушении функции половых желез. Кроме гингивита, отмечаются парадонтальные карманы глубиной до 3-3,5 мм, мягкий зубной налет, зубы неподвижны. Генерализованый пародонтит необходимо дифференцировать с самостоятельным катаральным или гипертрофическим гингивитом с помощью рентгенологического исследования. При генерализованном пародонтите в начале заболевания наблюдаются характерные изменения: расширение периодонтальной щели вокруг шеек зубов, деструкция компактной пластинки вершины межзубных перегородок, возможна их незначительная резорбция, при обострении процесса - диффузный остеопороз в верхней трети межзубной перегородки.
При генерализованном пародонтите средней тяжести увеличивается глубина пародонтального кармана до 5 мм. Он заполнен серозным, гнойным или серозно-гнойным экссудантом. В зависимости от характера течения наблюдается хронический или обостренный катаральный, гипертрофический или язвенный гингивит. Характерна патологическая подвижность дубов (I, II степени), травматическая окклюзия за счет перемещения и выдвижение зубов. На рентгенограмме наблюдается неравномерная резорбция межальвеолярных перегородок на 1/3—1/2 длины корня. При хроническом течении пародонтита тип резорбции горизонтальный, признаки остевпороза незначительные. Обострение заболевания характеризуется, кроме горизонтальной, вертикальной резорбцией альвеолярного отростка, образованием костных карманов, диффузным остеопорозом в сохраненной костной ткани.
При тяжелой степени заболевания все симптомы нарастают. Чаще заболевание тяжелой степени сопровождается обострением симтоматического гингивита, образованием пародонтальных карманов глубиной свыше 5-6 мм. Пародонтальные карманы наполнены грануляциями и значительным гнойным содержимым. Для
тяжелой степени заболевания характерны одиночные или множественные абсцессы. Определяется подвижность. зубов I-II степени, их смещение. Рентгенологически — горизонтальная и вертикальная резорбция альвеолярной кости в пределах 2/3 высоты межзубных перегородок. При обострении заболевания обнаруживаются диффузные зоны остеопороза костной ткани, которая еще осталась.
При генерализованном пародонтите гигиенический индекс Федорова-Володкиной, индекс РМА выше нормы. Проба Писарева-Шиллера положительная. Увеличивается эмиграция лейкоцитов и количество десквамированых клеток эпителия в полости рта.
При цитологическом исследовании содержимого пародонталь- ных карманов наблюдается изменение количества нейтрофиль- ных гранулоцитов, лимфоцитов и полибластов. Микрофлора па- родонтальных карманов у детей разнообразная. Преобладают веретенообразные палочки, спирохеты, кокки, простейшие, грибы. Вышеупомянутые показатели изменяются в зависимости от глубины распространения патологического процесса, характера его течения (хронический или обострившийся).
С помощью функциональных методов исследования можно обнаружить значительные нарушения микроциркуляции: застойные явления в капиллярах, уменьшение объемного кровотока в тканях пародонта, изменение количества и формы функционирующих капилляров. Патоморфологические изменения обнаруживаются во всех тканях пародонта. Для этого заболевания характерные пролиферация эпителия десневой борозды и, прорастание его вдоль корня зуба. В соединительной ткани десны и в периодонте - гистиоцитарные инфильтраты, значительное количество плазматических клеток, тканевых базофилов. Аргирофильные и коллагеновые волокна утолщены. Для костной ткани характерным является лакунарньй тип -резорбции. Пародонтальные карманы наполнены серозно-гнойным экссудатом с очагами остеолизиса, они являются источником хронической инфекции и интоксикации, в особенности у детей. Они могут быть причиной воспалительных заболеваний.
Данные литературы (Т. Ф. Виноградова, 1987 г.), а также (Л. О. Хоменко, 1999 г,) и наши наблюдения свидетельствуют о том, что у некоторых детей воспалительно-дистрофические изменения в пародонте наблюдаются при таких заболеваниях, как сахарный диабет, наследственная нейтропения, гистиоцитоз, ладон-
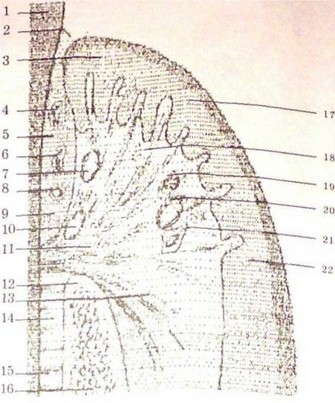
Рис. 70.
Гистологическая характеристика
нормальной десны.
Эпителий, который окружает
физиологический карман,
содержит незначительное
количество лейкоцитов.
Несколько изолированных
лимфоцитов и плазмоцитов
расположенные вблизи
субэпителиального сосудистого
сплетения.
- — эмаль; 2 — десенная борозда; 3 — ротовой эпителий борозды; 4, 6 — нейтрофильные гра- нулоциты; 5, 9 — внутренний эпителий; 11, 13, 18 — коллагеновые волокна; 17, 22 — оральний эпителий десны; 7, 10, 20 — сосуды субэпителиального сплетение; 8 — лимфоциты; 19 — плазмоцити; 21 — фибробласты; 14, 15 — волокна периодонта; 12 — маргинальная альвеолярная кость; 16 — альвеолярная кость
Рис. 71.
Патофизиологическая
характеристика ранних воспали-
тельных изменений в десне.
Эта стадия отвечает острому
экссудативному воспалению.
- — эмаль; 2 — нейтрофиль- ные гранулоциты; 3 — оральный эпителий десневой борозды; 4, 19, 27 — оральный десневой эпителий; 6, 11,
- — лимфоциты; 12, 21, 24 — субэпителиально десневое сосудистое сплетение; 26 — коллагеновые волокна; 8 — плазматические клетки; 13 — внутренний эпителий; 25 — фибробласты; 16, 17 — волокна периодонта; 9 — поврежденные фибробласты; 13 — эпителиальные выпячивания; 18 — альвеолярная кость;
-
 — маргинальная альвеолярная кость; 20 — лимфоциты; 7 — епите- лиальный карман; 8, 10 — выпячивание эпителия
— маргинальная альвеолярная кость; 20 — лимфоциты; 7 — епите- лиальный карман; 8, 10 — выпячивание эпителия

 Рис. 72.
Рис. 72.
Патофизиологическая характеристика
прогрессирующего воспаления десен.
Главный признак этой стадии —
это распространения патологического
процесса на альвеолярную кость
и периодонт, а также прогрессирующая
деструкция коллагена.
- — эмаль; 1, 5 — нейтрофиль- ные гранулоциты; 3 — оральный эпителий десневой борозды; в — эпителий кармана; 16, 23 — оральный десневой эпителий; 7, 8, 20 — сосуда субэпителиального сплетения; 9 — выпячивание эпителия; 21 — фибробласты; 12 — внутренний эпителий; 11 — лимфоциты; 15 — волокна периодонта; 24 — альвеолярная кость; 14 — коллагеновые волокна; 13 — деструкция альвеолярной кости; 4, 18, 22 — образование рубца; 10, 17, 19 — плазматические клетки
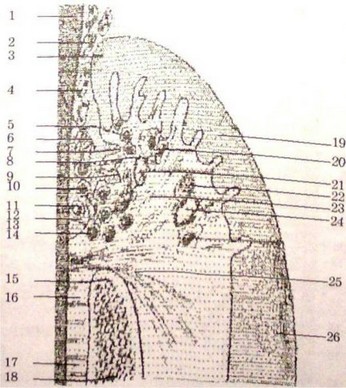
Рис. 73.
Патофизиологическая
характеристика стойкого
патологического состояния в десне.
Характерным является большое
количество плазмоцитов, повреждение
соединительной ткани, а также
пролиферация выпячиваний
внутреннего эпителия.
- — эмаль; 2 — нейтрофильные гранулоциты; 3 — оральний эпителий десневой борозды; 4 — эпителий кармана; 22 — лимфоциты; 7, 9 — выпячивание эпителия; 5, 12, 19, 20 — плазматические клетки; 8, 10, 21 — сосуды субэпителиального сплетения; 23 — фибробласты; 15, 16 — волокна периодонта; 14 — коллагеновые волокна; 17 — альвеолярная кость; 13 — маргинальная альвеолярная кость; 11 — внутренний эпителий; 18, 24 — оральний эпителий десен
но-подошвеный дискератоз, хроническая анемия и др. Для этой группы заболеваний характерны классические признаки генера- лизованого пародонтита, поэтому заболевание рассматривается как пародонтальный синдром при том или другом общем заболевании.
Лечение. Лечение генерализованого пародонтита должно быть комплексным и включать общие и местные его виды. Назначение общей терапии зависит от наличия соматического заболевания у ребенка, поэтому она может проводиться совместно с педиатром, эндокринологом и другими специалистами. Местное лечение определяется клиническими проявлениями заболевания. Оно складывается из таких этапов: устранение местных раздражителей (зубные отложения, кариозные полости, травматическая окклюзия, патология прикуса, аномальное прикрепление мягких тканей ротовой полости и т.п.); проведение противовоспалительной терапии с целью лечения симптоматического, язвенного гингивита; лечение пародонтальных карманов. Для лечения гингивита и пародонтальных карманов у детей преимущество необходимо отдавать нераздражающим лекарственным средствам. Выбор медикамента может зависеть от микрофлоры пародонтального кармана и формы симптоматического гингивита.
Важное место в комплексном лечении больных с генерализованным пародонтитом принадлежит физиотерапевтическим методам, их необходимо использовать на разных этапах местного лечения. Во время их выбора учитывается механизм действия каждого физиотерапевтического метода. У детей применяются различные виды массажа, гидротерапия, светолечение.
А так же в разделе « ПАРОДОНТИТ »
- АНАТОМИЧЕСКИЕ И МОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ТКАНЕЙ ПАРОДОНТА
- КЛАССИФИКАЦИЯ БОЛЕЗНЕЙ ПАРОДОША
- ЭЛИОТОгаЯ И ПАТОГЕНЕЗ
- ОБЩИЕ ФАКТОРЫ
- Катаральный гингивит
- ИДИОПАТИЧЕСКИЕ ЗАБОЛЕВАНИЯ С ПРОГРЕССИРУЮЩИМ ЛИЗИСОМ ТКАНЕЙ ПАРОДОНТА (ПАРОДОНТОЛИЗ)
- ОСОБЕННОСТИ СТРОЕНИЯ И ФУНКЦИИ слизистой ОБОЛОЧКИ ПОЛОСТИ РТА (СОПР)У ДЕТЕЙ. ЧАСТОТА ПОРАЖЕНИЙ СОПР У ДЕТЕЙ. СВЯЗЬ С ОБЩИМИ ЗАБОЛЕВАНИЯМИ И НАРУШЕНИЯМИ ОБМЕНА ВЕЩЕСТВ
- ВОЗРАСТНЫЕ ОСОБЕННОСТИ СЛИЗИСТОМ ПОЛОСТИ РТА
- ЭЛЕМЕНТЫ ПОРАЖЕНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА. ИХ ХАРАКТЕРИСТИКА
- КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИИ СЛИЗИСТОИ ОБОЛОЧКИ ПОЛОСТИ РТА ПО Т.Ф.ВИНОГРАДОВОЙ
- КЛАССИФИКАЦИЯ ПОВРЕЖДЕНИЙ, ИЗМЕНЕНИЙ И ЗАБОЛЕВАНИЙ (КРОМЕ НОВООБРАЗОВАНИЙ)СЛИЗИСТОЙ ПОЛОСТИ РТА У ДЕТЕЙ ПО Т.Ф.ВИНОГРАДОВОЙ
- ГРИБКОВЫЕ ПОРАЖЕНИЯ СЛИЗИСТОИ ОБОЛОЧКИ ПОЛОСТИ РТА
- ИНФЕКЦИОННЫЕ ПОРАЖЕНИЯ СЛИЗИСТОМ ОБОЛОЧКИ ПОЛОСТИ РТА ЭПИДЕМИОЛОГИЧЕСКИЕ, ИММУНОПАТОГЕНЕТИЧЕСКИЕ АСПЕКТЫ ГЕРПЕТИЧЕСКОЙ ИНФЕКЦИИ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА
- ХАРАКТЕРИСТИКА ОСТРОГО ГЕРПЕТИЧЕСКОГО СТОМАТИТА У ДЕТЕЙ
- ПРИНЦИПЫ ЛЕЧЕНИЯ ОСТРОГО И РЕЦИДИВИРУЮЩЕГО ГЕРПЕТИЧЕСКОГО СТОМАТИТА У ДЕТЕЙ.
- ВАКЦИНОТЕРАПИЯ
- КОКСАКИВИРУСНЫИ СТОМАТИТ (ГЕРПАИГИНА)
- ВЕЗИКУЛЯРНЫЙ СТОМАТИТ с кожными ПРОЯВЛЕНИЯМИ
- ИЗМЕНЕНИЯ СЛИЗИСТОИ ОБОЛОЧКИ ПОЛОСТИ РТА ПРИ ОСТРЫХ РЕСПИРАТОРНЫХ ВИРУСНЫХ ИНФЕКЦИЯХ
- ИЗМЕНЕНИЯ СЛИЗИСТОИ ОБОЛОЧКИ ПОЛОСТИ РТА ПРИ КОРИ, ВЕТРЯННОЙ ОСПЕ, ДИФТЕРИИ, СКАРЛАТИНЕ И ИНФЕКЦИОННОМ МОНОНУКЛЕОЗЕ
- СПЕЦИФИЧЕСКИЕ ИНФЕКЦИИ
- гонорейный стоматит
- ПРОЯВЛЕНИЯ СИФИЛИСА В ПОЛОСТИ РТА
- ПОРАЖЕНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА АЛЛЕРГИЧЕСКОГО ПРОИСХОЖДЕНИЯ ЗАБОЛЕВАНИЯ СЛИЗИСТОЙ ПОЛОСТИ РТА, ВОЗНИКАЮЩИЕ ВСЛЕДСТВИИ ЛЕКАРСТВЕННОЙ И МИКРОБНОЙ АЛЛЕРГИИ
- ХРОНИЧЕСКИЙ РЕЦИДИВИРУЮЩИЙ АФТОЗНЫЙ СТОМАТИТ
- СТОМАТИТ СЕТТОНА
- СИНДРОМ БЕХЧЕТА
- ЗАБОЛЕВАНИЯ КРОВИ И КРОВЕТВОРНЫХ ОРГАНОВ
- Эксфолиативный хейлит
- Атопический хейлит
- ГЛОССИТЫ
- Десквамативныи глоссит
- Складчатый язык
- ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С ХРОНИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ СОПР