Клинически анафилактический шок (АШ) характеризуется быстро развивающимися генерализованными реакциями, включающими зуд, крапивницу, ангионевротический отек (особенно отек гортани), артериальную гипотензию, свистящее дыхание и бронхоспазм, тошноту, рвоту, боль в животе, понос, сокращения матки и/или нарушения функции сердца, включая аритмию. Такие клинические проявления могут быть моносимптомными или в различных комбинациях и обычно развиваются сразу же после воздействия раздражителя. Однако, следует помнить о возможности возникновения признаков и симптомов АШ спустя 30—60 мин. после воздействия, а в некоторых случаях — более чем через час. Проявления АШ могут быть затяжными и по-разному реагируют на лечение. Иногда течение АШ имеет двухфазный характер. При такой ситуации ранние симптомы либо спонтанно, либо после лечения исчезают, однако могут вновь появиться несколько часов спустя. Обычно тяжесть АШ зависит от дозы раздражителя, однако описаны случаи развития тяжелых реакций после воздействия ничтожных количеств аллергена у высоко чувствительных людей (анафилак- тоидные реакции зависят от системного воздействия провоцирующих агентов, количество которых при этом значительно большее, чем то, которое способно вызвать анафилаксию).
Для определения природы клинической картины, проведения дифференциальной диагностики и идентификации специфической причины АШ чрезвычайно важен правильно собранный анамнез.
С самого начала контакта с больным необходимо решить по крайней мере два вопроса:
Поскольку большинство анафилактических реакций возникает сразу же после контакта с аллергеном, анамнез должен концентрироваться на установлении возможных причинных агентов, воздействовавших на больного непосредственно перед реакцией. Может оказаться полезной информация от членов семьи, друзей, других лиц, что особенно важно в случае потери сознания больным при реакции. Важна информация от медицинского персонала, лечившего больного, включая документацию явных клинических проявлений реакции, дыхания, пульса и температуры, проводимого лечения и ответа на него. Необходимо обращать внимание на каждый эпизод анафилаксии у больных с рецидивами.
Анафилактические реакции могут варьировать от умеренных до тяжелых. Обычно они появляются спустя несколько минут после воздействия причинного агента и прогрессируют взрывоподобно. Как правило, к первичным признакам относятся чувство надвигающего рока, генерализированного тепла или прилива крови к лицу со звоном в ушах или зудом кожи, особенно ладоней рук и/или подошв, а также губ и области половых органов. Жалобы на комок, напряженность в горле, хриплый голос или затруднения при глотании, дыхательный стридор, сжатие в груди. Свистящее или сокращенное дыхание должны насторожить медперсонал относительно возможного наличия критического состояния больного, требующего немедленного оказания неотложной помощи для лечения АШ.
К другим проявлениям анафилаксии (анафилактоидной реакции), которые требуют немедленной диагностики и соответствующего лечения, относятся кардиоваскулярные симптомы (головокружение, обморочное состояние и сильное сердцебиение), абдоминальные симптомы (вздутие живота, тошнота, рвота и тенезмы), симптомы верхних дыхательных путей (заложенность носа, ринорея и чихание).
Известно, что по частоте смертельных исходов при АШ на первом месте (74%) стоят респираторные причины, а на втором (24%) — сердечно-сосудистые.
При осмотре больного необходимо обратить внимание на следующие признаки: покраснение лица, крапивницу, опухание губ, небного язычка, языка или других областей, свистящее дыхание на выдохе и/или стридор на вдохе, цианоз и артериальную гипотензию. Особенно важным для врача является немедленная оценка состояния сердечной и дыхательной систем на предмет выявления обструкции дыхательных путей, бронхоспазма или шока.
При лабораторном обследовании специфические IgE — антитела на подозреваемый аллерген можно выявить с помощью кожных тестов и/или иммунолабораторных проб. Кожное тестирование является методом выбора в случаях АШ на яд от укусов насекомых или пенициллин (анафилактоидные реакции, по определению, возникают независимо от IgE антител, поэтому не могут быть выявлены с помощью кожных тестов или иммунолабораторных проб).
Лабораторные исследования могут помочь поставить диагноз анафилаксии или отличить ее от других заболеваний (конечно, если на это есть время). При подозрении на карциноидный синдром или феохро- моцитому необходимо проверить уровень серотонина крови (5-гидро- кситриптамин), 5-оксииндолуксусной кислоты (5-HIAA) мочи, катехоламинов. Если больной наблюдается вскоре после появления анафилаксии, необходимо определить содержание гистамина в плазме крови и моче (или метаболитов гистамина) либо триптазу сыворотки. Уровень гистамина в плазме крови достигает максимума на 10—15 мин и возвращается к исходному уровню через 30—60 мин. В моче гистамин и его метаболиты остаются повышенными в течение более длительного времени и их измерение может быть более информативным.
В последние годы для подтверждения анафилаксии используется метод определения уровня бета-триптазы.
Бета-триптаза — это нейтральная протеаза, хранящаяся в секреторных гранулах тканевых базофилов (тучных клеток) человека и выделяемая ими при дегрануляции. В нормальной крови бета-триптаза не определяется (lt; 1 нг/мл). Повышенные уровни бета-триптазы в крови показывают, что происходит, активация тканевых базофилов с выделением медиатора либо под влиянием IgE (и тогда это анафилаксия), либо под влиянием либераторов (и тогда это анафилактоидная реакция). Чем тяжелее клинически протекает реакция, тем больше вероятность, что уровень бета-триптазы сыворотки возрастет.
Триптаза сыворотки не повышается при некоторых анафилакто- идных реакциях, не сопровождающихся активацией тканевых базофилов (например, при активации комплемента). Уровень бета-триптазы сыворотки достигает пика через 1—2 ч после начала анафилаксии, а затем снижается с периодом полураспада около 2 ч. Повышенный уровень бета-триптазы можно использовать для дифференциации анафилаксии от других явлений с подобными клиническими характеристиками, особенно при наличии артериальной гипотензии. Наиболее информативным является определение уровня триптазы сыворотки через 1—1,5 ч после появления симптомов, но, в зависимости от максимального уровня триптазы, повышенное количество ее иногда выявляется через 6—12 ч после эпизода.
Каждое учреждение, работающее с препаратами, из-за которых может развиться анафилактическая реакция (прежде всего, лекарственная аллергия) должно иметь в своем распоряжении следующее оборудование и медикаменты для оказания помощи:
Принято считать, что правильное применение вышеперечисленного оборудования и лекарственных средств профессионально обученным персоналом обеспечит эффективное первичное лечение в большинстве (если не во всех) случаев острых анафилактических реакций, возникающих в лечебных учреждениях.
Рекомендуется следующая стратегия лечения при АШ, которая в случае необходимости может быть модифицирована:
В некоторых странах работники здравоохранения, обслуживающие общеобразовательные школы, в качестве одной из своих задач проводят специальные образовательные программы по предупреждению и лечению АШ, предназначенные для подготовки учителей, обслуживающего персонала, а также работников пищеблоков. Более того, они обязаны выдавать школьникам из групп риска памятки для личного пользования с предполагаемой тактикой поведения.
На схеме 18 представлен рекомендуемый алгоритм лечения анафи-
Алгоритм лечения при острой анафилаксии
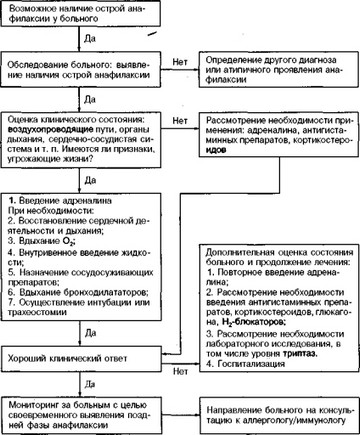
лактического шока (Nicklas etal, 1998. ¦ — J. Allergy Clin. Immunol., 1998, v. 101, № 6, p. 2).
Чрезвычайно важно как можно быстрее по клинической картине поставить (или хотя бы предположить) диагноз АШ. Как правило, динамика симптомов следующая:
Обструкция верхних отделов дыхательных путей может проявиться хрипотой, дисфонией или затрудненным дыханием; нижних отделов — стридором и напряженностью грудной клетки. Кроме того, часто наблюдается зуд в носу, глазах, небе. В некоторых случаях первым признаком анафилаксии может быть потеря сознания или даже конвульсии.
При выявлении признаков АШ необходимо оценить состояние верхних и нижних отделов дыхательных путей (отек, стридор, одышка, апноэ), сердечно-сосудистой системы (артериальная гипотензия или обморок), желудочно-кишечного тракта (рвота и понос), а также состояние сознания.
Проявления острой системной анафилаксии могут быть весьма разнообразными. Например, анафилаксия может проявиться в виде необъяснимого синкопе, острого сердечного приступа или внезапной смерти, а также крапивницы, ангионевротического отека, одышки, стридора, желудочно-кишечных расстройств или артериальной гипотензии. Дифференциальную диагностику АШ следует проводить с острой крапивницей, ангионевротическим отеком, бронхиальной астмой, синдромом гипервентиляции или приступом паники, вазовагальным кризом, ишемической болезнью сердца, аритмией сердца, карциноид- ным синдромом и мастоцитозом.
Следует постоянно помнить, что у больного с острой системной анафилаксией угрожающие жизни симптомы могут развиться в течение нескольких минут после начала реакции. К ним относятся: стридор, нарушение дыхания, свистящее дыхание, артериальная гипотензия, аритмия сердца, потеря сознания и шок. Таким больным требуются немедленная помощь и лечение, (прежде всего введение адреналина, антигистаминных препаратов и кортикостероидов).
Если течение анафилаксии принимает угрожающий жизни характер, кроме немедленного введения адреналина, возникает необходимость в других срочных мерах по поддержанию работы сердца, состояния дыхательных путей. В случае нарушения деятельности сердца или дыхания необходимо их восстановление. Может понадобиться дыхательный аппарат или трахеотомия для поддержания дыхания. Больному
следует дать кислород. При артериальной гипотензии необходимо дать больному сосудосуживающие препараты и ввести внутривенно большое количество жидкости, чтобы компенсировать периферическую вазодилатацию и потерю внутрисосудистой жидкости. Бронхоспазм снимают с помощью ингаляционных бронходилататоров и эуфиллина.
Больным с угрожающим жизни АШ, слабо реагирующим на первичные дозы адреналина, нужны более частые или большие дозы. Если больной не реагирует на несколько доз подкожных введений адреналина, можно прибегнуть к внутривенному его введению (из расчета 0,5 мл 0,1% раствора в 100—200 мл изотонического раствора натрия хлорида). У больных, которым вводят внутривенно адреналин, необходим контроль за работой сердца, дыханием и артериальным давлением.
При лечении больных с АШ необходимо ответить на вопрос, имеется ли хороший клинический ответ, т. е. разрешение реакции. В случае же частичного излечения или подозрения на бифазную анафилактическую реакцию нужен постоянный контроль. Антигистаминные препараты могут быть эффективными при анафилаксии, особенно при таких ее симптомах, как крапивница, ангионевротический отек или в обоих случаях. Н2-блокатор, применяемый с Н,-блокатором, можно использовать при артериальной гипотензии, устойчивой к адреналину. Кортикостероиды (например 200 мг гидрокортизона внутривенно) могут снизить риск рецидива или затяжной анафилаксии.
Больные с анафилаксией не всегда могут адекватно реагировать на разовую инъекцию адреналина, который характеризуется быстрым началом, но короткой длительностью действия. В то же время, выделение медиаторов из эффекторных клеток (например, базофилов обоих типов) может быть пролонгированным, вызывая бифазную или затяжную анафилактическую реакцию. Поэтому больные, получающие адреналин для лечения АШ, могут поправиться недостаточно, или поправляются, а затем их состояние опять ухудшается. Могут потре- ¦ боваться дополнительные дозы адреналина, в том числе для внутривенного введения.
Больные, получающие бета-адреноблокаторы и не реагирующие на адреналин и на восполнение жидкости, могут среагировать на глюка- гон. Больные, получающие ингибиторы ангиотензинпревращающего фермента (АПФ-И), подвергаются большому риску появления анафилаксии. Были сообщения о больном, получавшем АПФ-ингибитор, который, не среагировав на адреналин, среагировал на введение ангиотензинамида.
Больные с сильными проявлениями анафилаксии при поражении верхних и/или нижних отделов дыхательных путей могут среагиро-
вать на вдыхаемые бета-агонисты. Аэрозольные бета-агонисты особенно эффективны в тех случаях, когда анафилаксия связана с бронхоспазмом и не реагирует на адреналин.
Если больной не реагирует адекватно на адреналин, необходимо его госпитализировать и провести мероприятия по спасению жизни.
Больные с явлениями АШ могут подвергаться риску появления запоздалых реакций. Поэтому желательно их наблюдение и мониторинг в медицинском учреждении (некоторые авторы настаивают на обязательной госпитализации всех больных, даже с подозрением на анафилаксию).
После первичного лечения по поводу острых проявлений анафилактической реакции больной должен находиться под тщательным контролем из-за возможности рецидива. Под контролем больного подразумевается полное обследование его состояния и составление плана длительного лечения. Аллерголог/иммунолог должен оценить детальную клиническую картину, координировать лабораторные и аллергологические исследования, определять риск и эффективность терапевтических мероприятий и давать советы больному по мерам предосторожности.
Больные должны находится под наблюдением аллерголога/имму- нолога во всех тех случаях, когда:
Чрезвычайно важной проблемой является судьба больных, в анамнезе у которых были те или иные симптомы анафилактической реакции. На схеме 19 приведен рекомендованный алгоритм первичной
Алгоритм первичной оценки больного с анафилаксией в анамнезе
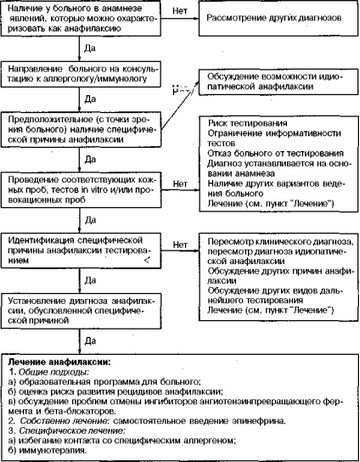
оценки больного с анафилаксией в анамнезе. Тщательное и полное изучение анамнеза болезни людей, знающих или предполагающих, что у них была анафилактическая реакция, может выявить такие ее симп-
томы, как крапивница, ангионевротический отек, прилив крови к лицу, зуд, обструкция верхних или нижних отделов дыхательных путей, желудочно-кишечные симптомы, обморок, артериальная гипотензия, головокружение.
Прежде всего таких больных следует направить на консультацию к аллергологу/иммунологу.
При опросе больного в плане дифференциальной диагностики необходимо помнить о состояниях, которые могут иметь сходную с анафилаксией клиническую картину. К ним относятся:
При детальном и полном опросе можно предположить специфическую причину анафилаксии: укол или укус насекомых, пищевые продукты, лекарственные препараты (например, пенициллин), аллергенные вакцины, биопрепараты (например, инсулин), вакцины (например, на основе яиц), тест-диагностические материалы (например, радиоконтрастные), латекс, семенная жидкость или физическая нагрузка. При подтверждении и идентификации причины анафилаксии полезными могут также оказаться дневники больных, ведение которых для таких больных можно считать обязательным.
Кожное тестирование, определение in vitro специфических IgE антител и/или провокационные тесты могут быть полезны при выяснении причины анафилаксии.
Однако в некоторых случаях клиницист может принять решение продолжить лечение на основании лишь данных болезни и физического обследования, без применения указанных выше методов выявления специфических причин анафилаксии.
Например, клинический анамнез анафилаксии на специфический агент может быть настолько явным (выраженным), что тестирование не нужно (или опасно). И наоборот, проявление анафилаксии могут быть умеренными или слабовыраженными, и тогда лечение можно продолжить и без тестирования. При возможности легко и безопасно завершить профилактику тестирование может не понадобиться.
Иногда может отсутствовать возможность проведения тестирования реагентами на подозреваемый аллерген или возникает сомнение в точности теста. Кроме того, у больных анафилаксией провокационные тесты (и в меньшей степени кожные тесты) могут быть опасными.
Кожная проба более чувствительна, чем тестирование in vitro и является диагностической процедурой выбора при определении наиболее вероятных причин анафилаксии (например, пенициллин, укусы насекомых и пища). Для получения достоверных данных относительно причинных агентов анафилаксии важно использовать правильную методику кожного тестирования. По возможности следует использовать стандартизованные аллергенные экстракты. Если экстракт для кожного тестирования не стандартизован, клиническая информативность результатов может быть неточной. Кожные пробы должны проводиться под контролем врача, имеющего большой опыт в выполнении данной процедуры при наличии соответствующего оборудования по оказанию неотложной помощи и медикаментов.
Точность тестирования in vitro зависит от надежности метода, способности интерпретировать результаты и наличия стандартизированных аллергенов для тестирования.
Если тесты на специфические IgE антитела (т. е. кожная проба, пробы in vitro или обе пробы) не позволяют с полной уверенностью судить о причине анафилаксии, можно рассмотреть вариант проведения провокационных проб с предполагаемым агентом. Провокационные пробы с подозрительными агентами должны осторожно выполнять люди опытные, умеющие это делать и являющиеся экспертами в их проведении.
На этой стадии обследования больного очень важно рассмотрение других пусковых факторов и диагнозов. Необходимо учитывать историю болезни и результаты исследований. Нужно провести дальнейшее тестирование на специфические IgE антитела. К лабораторным исследованиям, которые можно для этого использовать, относятся определение уровня триптазы сыворотки крови, а также 5-гидрокси- индолацетовой кислоты мочи, метилгистамина и катехоламинов.
Идиопатическая анафилаксия является диагнозом исключения, который можно поставить только после рассмотрения других причин анафилаксии и проведения дифференциальной диагностики.
Если доказано наличие причинного фактора анафилаксии (например, пища, медикаменты или укус насекомого), необходимо обучить больных, как обращаться с теми агентами, которые в будущем могут вызвать рискованные реакции и как принимать меры предосторожности для их предотвращения.
Больные с анафилактическими реакциями на пищевые препараты должны обучиться тому, как прочитывать маркировочные этикетки с указанием ингредиентов пищи, чтобы идентифицировать продукты, которые им следует избегать. Больных с анафилаксией на лекарственные препараты необходимо информировать обо всех перекрестно реагирующих препаратах, которых следует избегать. Больным с анафилактической реакцией на укусы насекомых необходимо придерживаться мер предосторожности, чтобы снизить риск укуса. Если анафилаксия вызывается воздействием неблагоприятных факторов, и больные находятся вне досягаемости медицинского учреждения, они должны иметь при себе адреналин для самостоятельного введения, а также желательно антигистаминные средства и гликокортикостероиды, которые можно использовать в дополнение к адреналину. Больным также можно рекомендовать иметь при себе идентификационные карты или браслеты с указанием склонности к анафилаксии и ее причинного агента. Следует помнить, что у больных, принимающих ингибиторы ангио- тензинпревращающего фермента или бета-блокаторы, повышен риск развития анафилактических реакций.
Анафилактический шок — это состояние, потенциально угрожающее жизни, рецидив которого необходимо предупреждать всеми возможными мерами. В этом плане большое значение имеет сотрудничество аллерголога/иммунолога и самого больного.
Активное вовлечение аллерголога-иммунолога в идентификацию причинного агента, обучение больного мерам предосторожности, обеспечение неотложного лечения, возможная специфическая иммунотерапия или десенсибилизация могли бы снизить заболеваемость и смертность от анафилаксии.
При первом подозрении на анафилаксию или анафилактоидные реакции следует настойчиво рекомендовать больному как можно быстрее проконсультироваться у аллерголога-иммунолога. Анафилактоидные реакции можно заподозрить при возникновении у больного впервые одного или нескольких симптомов: крапивницы, покраснения кожи, зуда и ангионевротического отека, сосудистого коллапса, затрудненного дыхания, желудочно-кишечных симптомов и нарушения работы сердца, быстро развивающихся после воздействия пускового агента. Роль аллерголога-иммунолога особенно важна в том случае, когда триггерный агент неизвестен.
Очень важно выявить причинные агенты, которыми могут быть:
К другим триггерам, менее доступным для идентификации, относятся физическая нагрузка, холодовой и солнечный свет. Как только определен причинный фактор с помощью анамнеза и соответствующего тестирования, аллерголог-иммунолог должен обучить больного мерам предосторожности, способам неотложного лечения, а также ознакомить с преимуществами профилактического применения специфической иммунотерапии.
Для определения природы клинической картины, проведения дифференциальной диагностики и идентификации специфической причины АШ чрезвычайно важен правильно собранный анамнез.
С самого начала контакта с больным необходимо решить по крайней мере два вопроса:
- обусловлена ли клиническая картина именно анафилактической реакцией или какой-то другой?
- существует ли причинно-следственная взаимосвязь между реакцией и идентифицируемым агентом?
Поскольку большинство анафилактических реакций возникает сразу же после контакта с аллергеном, анамнез должен концентрироваться на установлении возможных причинных агентов, воздействовавших на больного непосредственно перед реакцией. Может оказаться полезной информация от членов семьи, друзей, других лиц, что особенно важно в случае потери сознания больным при реакции. Важна информация от медицинского персонала, лечившего больного, включая документацию явных клинических проявлений реакции, дыхания, пульса и температуры, проводимого лечения и ответа на него. Необходимо обращать внимание на каждый эпизод анафилаксии у больных с рецидивами.
Анафилактические реакции могут варьировать от умеренных до тяжелых. Обычно они появляются спустя несколько минут после воздействия причинного агента и прогрессируют взрывоподобно. Как правило, к первичным признакам относятся чувство надвигающего рока, генерализированного тепла или прилива крови к лицу со звоном в ушах или зудом кожи, особенно ладоней рук и/или подошв, а также губ и области половых органов. Жалобы на комок, напряженность в горле, хриплый голос или затруднения при глотании, дыхательный стридор, сжатие в груди. Свистящее или сокращенное дыхание должны насторожить медперсонал относительно возможного наличия критического состояния больного, требующего немедленного оказания неотложной помощи для лечения АШ.
К другим проявлениям анафилаксии (анафилактоидной реакции), которые требуют немедленной диагностики и соответствующего лечения, относятся кардиоваскулярные симптомы (головокружение, обморочное состояние и сильное сердцебиение), абдоминальные симптомы (вздутие живота, тошнота, рвота и тенезмы), симптомы верхних дыхательных путей (заложенность носа, ринорея и чихание).
Известно, что по частоте смертельных исходов при АШ на первом месте (74%) стоят респираторные причины, а на втором (24%) — сердечно-сосудистые.
При осмотре больного необходимо обратить внимание на следующие признаки: покраснение лица, крапивницу, опухание губ, небного язычка, языка или других областей, свистящее дыхание на выдохе и/или стридор на вдохе, цианоз и артериальную гипотензию. Особенно важным для врача является немедленная оценка состояния сердечной и дыхательной систем на предмет выявления обструкции дыхательных путей, бронхоспазма или шока.
При лабораторном обследовании специфические IgE — антитела на подозреваемый аллерген можно выявить с помощью кожных тестов и/или иммунолабораторных проб. Кожное тестирование является методом выбора в случаях АШ на яд от укусов насекомых или пенициллин (анафилактоидные реакции, по определению, возникают независимо от IgE антител, поэтому не могут быть выявлены с помощью кожных тестов или иммунолабораторных проб).
Лабораторные исследования могут помочь поставить диагноз анафилаксии или отличить ее от других заболеваний (конечно, если на это есть время). При подозрении на карциноидный синдром или феохро- моцитому необходимо проверить уровень серотонина крови (5-гидро- кситриптамин), 5-оксииндолуксусной кислоты (5-HIAA) мочи, катехоламинов. Если больной наблюдается вскоре после появления анафилаксии, необходимо определить содержание гистамина в плазме крови и моче (или метаболитов гистамина) либо триптазу сыворотки. Уровень гистамина в плазме крови достигает максимума на 10—15 мин и возвращается к исходному уровню через 30—60 мин. В моче гистамин и его метаболиты остаются повышенными в течение более длительного времени и их измерение может быть более информативным.
В последние годы для подтверждения анафилаксии используется метод определения уровня бета-триптазы.
Бета-триптаза — это нейтральная протеаза, хранящаяся в секреторных гранулах тканевых базофилов (тучных клеток) человека и выделяемая ими при дегрануляции. В нормальной крови бета-триптаза не определяется (lt; 1 нг/мл). Повышенные уровни бета-триптазы в крови показывают, что происходит, активация тканевых базофилов с выделением медиатора либо под влиянием IgE (и тогда это анафилаксия), либо под влиянием либераторов (и тогда это анафилактоидная реакция). Чем тяжелее клинически протекает реакция, тем больше вероятность, что уровень бета-триптазы сыворотки возрастет.
Триптаза сыворотки не повышается при некоторых анафилакто- идных реакциях, не сопровождающихся активацией тканевых базофилов (например, при активации комплемента). Уровень бета-триптазы сыворотки достигает пика через 1—2 ч после начала анафилаксии, а затем снижается с периодом полураспада около 2 ч. Повышенный уровень бета-триптазы можно использовать для дифференциации анафилаксии от других явлений с подобными клиническими характеристиками, особенно при наличии артериальной гипотензии. Наиболее информативным является определение уровня триптазы сыворотки через 1—1,5 ч после появления симптомов, но, в зависимости от максимального уровня триптазы, повышенное количество ее иногда выявляется через 6—12 ч после эпизода.
Каждое учреждение, работающее с препаратами, из-за которых может развиться анафилактическая реакция (прежде всего, лекарственная аллергия) должно иметь в своем распоряжении следующее оборудование и медикаменты для оказания помощи:
- Стетоскоп и сфигмоманометр;
- Турникеты, шприцы, иглы для подкожных и внутривенных вливаний;
- Раствор адреналина гидрохлорида 0,1%;
- Кислород и оборудование для его подачи;
- Растворы для внутривенных вливаний и соответствующее оборудование;
- Оральные воздуховоды;
- Дифенгидрамин (димедрол);
- Бронхолитические средства для введения внутривенно или путем ингаляции;
- Кортикостероиды для внутривенного введения;
- Сосудосуживающие средства.
- Средства для поддержания сердечной деятельности.
Принято считать, что правильное применение вышеперечисленного оборудования и лекарственных средств профессионально обученным персоналом обеспечит эффективное первичное лечение в большинстве (если не во всех) случаев острых анафилактических реакций, возникающих в лечебных учреждениях.
Рекомендуется следующая стратегия лечения при АШ, которая в случае необходимости может быть модифицирована:
- Диагностировать наличие или подозрение на наличие АШ;
- Положить больного в горизонтальное положение и приподнять нижние конечности;
- Часто проверять параметры жизненно важных функций (каждые 2—5 мин) и оставаться с больным;
- Вводить 0,1% раствор адреналина гидрохлорида: взрослым — 0,01мл/кг до максимальной дозы 0,2—0,5мл каждые 10—15 мин при необходимости; детям — 0,01 мл/кг до максимальной дозы 0,2—0,5 мл подкожно или внутримышечно, а если необходимо — повторять каждые 15 мин, вплоть до двух доз. Адреналин, являясь активатором альфа- и бета-адренергических рецепторов, остается первым препаратом выбора при лечении АШ. Воздействие адреналина на альфа-адренорецепторы способствует сужению сосудов и снижению проницаемости мембраны капилляров. В свою очередь, влияя на бета-адренорецепторы, адреналин устраняет спазм гладкой мускулатуры дыхательных путей. Кроме того, повышая уровень циклического АМФ в клетках, адреналин тем самым подавляет процесс дегрануляции тканевых базофилов (тучных клеток);
- Давать кислород — обычно 8—10 л/мин; более низкие концентрации могут быть достаточными у больных с хроническим обструктивным поражением легких;
- Поддерживать свободную проходимость дыхательных путей;
- Вводить антигистаминные препараты: 25—50 мг дифенгидрами- на (димедрола) (детям — 1—2 мг/кг), обычно парентерально;
- Если АШ развился после инъекции лекарственного препарата, ввести 0,15—0,3 мл 0,1% раствора адреналина гидрохлорида в место предыдущей инъекции, чтобы ингибировать дальнейшую абсорбцию введенного препарата;
- При наличии неуправляемой артериальной гипотензии или пер- систенции бронхоспазма при оказании помощи в амбулаторных условиях больного необходимо госпитализировать;
- В случае артериальной гипотензии внутривенно вводить восполняющие растворы, примененять сосудосуживающие средства;
- При лечении бронхоспазма предпочтительно применять бета2- агонист с интервалами или непрерывно; возможно применение эуфил- лина внутримышечно (24% раствор 1—2 мл) либо внутривенно медленно (2,4% раствор — 10 мл);
- Ввести 5мг/кг гидрокортизона (или около 250 мг) внутривенно (в умеренно выраженных случаях можно дать 20 мг преднизолона орально). Основная цель — снизить риск рецидива или продления анафилактической реакции. При необходимости эти дозы можно повторять каждые 6 ч;
- В рефрактерных случаях, не реагирующих на адреналин, например, из-за того, что больной получал бета-адреноблокатор, рекомендуют ввести внутривенно разово 1 мг глюкагона; при необходимости можно вводить непрерывно 1—5 мг глюкагона в час;
- Больным, получающим бета-адреноблокатор и не реагирующим на адреналин, глюкагон, внутривенные жидкости и другую терапию, иногда назначают изопротеренол (бета-агонист с характеристиками не альфа-агониста). Следует учитывать, что изопротеренол хоть и способен преодолеть снижение сократительной способности миокарда, вызванной бета-адреноблокаторами, однако он может усилить артериальную гипотензию, вызвав периферическую вазодилатацию, а также обусловить развитие аритмии сердца и инфаркта миокарда. В связи с этим необходим контроль за деятельностью сердца;
- Медицинские учреждения, в которых возможно развитие у больных АШ, должны проводить периодические учебные занятия медицинского персонала по диагностике и лечению этого состояния;
В некоторых странах работники здравоохранения, обслуживающие общеобразовательные школы, в качестве одной из своих задач проводят специальные образовательные программы по предупреждению и лечению АШ, предназначенные для подготовки учителей, обслуживающего персонала, а также работников пищеблоков. Более того, они обязаны выдавать школьникам из групп риска памятки для личного пользования с предполагаемой тактикой поведения.
На схеме 18 представлен рекомендуемый алгоритм лечения анафи-
Алгоритм лечения при острой анафилаксии

лактического шока (Nicklas etal, 1998. ¦ — J. Allergy Clin. Immunol., 1998, v. 101, № 6, p. 2).
Чрезвычайно важно как можно быстрее по клинической картине поставить (или хотя бы предположить) диагноз АШ. Как правило, динамика симптомов следующая:
- У больного вначале возникает эритема или зуд, прогрессирующие к крапивнице и ангионевротическому отеку, сопровождающиеся чувством н?двигающейся смерти;
- Затем присоединяются жалобы на головокружение или обморочное состояние с артериальной гипотензией или без нее;
- И/или желудочно-кишечные симптомы, включая тошноту, рвоту, тенезмы и понос.
Обструкция верхних отделов дыхательных путей может проявиться хрипотой, дисфонией или затрудненным дыханием; нижних отделов — стридором и напряженностью грудной клетки. Кроме того, часто наблюдается зуд в носу, глазах, небе. В некоторых случаях первым признаком анафилаксии может быть потеря сознания или даже конвульсии.
При выявлении признаков АШ необходимо оценить состояние верхних и нижних отделов дыхательных путей (отек, стридор, одышка, апноэ), сердечно-сосудистой системы (артериальная гипотензия или обморок), желудочно-кишечного тракта (рвота и понос), а также состояние сознания.
Проявления острой системной анафилаксии могут быть весьма разнообразными. Например, анафилаксия может проявиться в виде необъяснимого синкопе, острого сердечного приступа или внезапной смерти, а также крапивницы, ангионевротического отека, одышки, стридора, желудочно-кишечных расстройств или артериальной гипотензии. Дифференциальную диагностику АШ следует проводить с острой крапивницей, ангионевротическим отеком, бронхиальной астмой, синдромом гипервентиляции или приступом паники, вазовагальным кризом, ишемической болезнью сердца, аритмией сердца, карциноид- ным синдромом и мастоцитозом.
Следует постоянно помнить, что у больного с острой системной анафилаксией угрожающие жизни симптомы могут развиться в течение нескольких минут после начала реакции. К ним относятся: стридор, нарушение дыхания, свистящее дыхание, артериальная гипотензия, аритмия сердца, потеря сознания и шок. Таким больным требуются немедленная помощь и лечение, (прежде всего введение адреналина, антигистаминных препаратов и кортикостероидов).
Если течение анафилаксии принимает угрожающий жизни характер, кроме немедленного введения адреналина, возникает необходимость в других срочных мерах по поддержанию работы сердца, состояния дыхательных путей. В случае нарушения деятельности сердца или дыхания необходимо их восстановление. Может понадобиться дыхательный аппарат или трахеотомия для поддержания дыхания. Больному
следует дать кислород. При артериальной гипотензии необходимо дать больному сосудосуживающие препараты и ввести внутривенно большое количество жидкости, чтобы компенсировать периферическую вазодилатацию и потерю внутрисосудистой жидкости. Бронхоспазм снимают с помощью ингаляционных бронходилататоров и эуфиллина.
Больным с угрожающим жизни АШ, слабо реагирующим на первичные дозы адреналина, нужны более частые или большие дозы. Если больной не реагирует на несколько доз подкожных введений адреналина, можно прибегнуть к внутривенному его введению (из расчета 0,5 мл 0,1% раствора в 100—200 мл изотонического раствора натрия хлорида). У больных, которым вводят внутривенно адреналин, необходим контроль за работой сердца, дыханием и артериальным давлением.
При лечении больных с АШ необходимо ответить на вопрос, имеется ли хороший клинический ответ, т. е. разрешение реакции. В случае же частичного излечения или подозрения на бифазную анафилактическую реакцию нужен постоянный контроль. Антигистаминные препараты могут быть эффективными при анафилаксии, особенно при таких ее симптомах, как крапивница, ангионевротический отек или в обоих случаях. Н2-блокатор, применяемый с Н,-блокатором, можно использовать при артериальной гипотензии, устойчивой к адреналину. Кортикостероиды (например 200 мг гидрокортизона внутривенно) могут снизить риск рецидива или затяжной анафилаксии.
Больные с анафилаксией не всегда могут адекватно реагировать на разовую инъекцию адреналина, который характеризуется быстрым началом, но короткой длительностью действия. В то же время, выделение медиаторов из эффекторных клеток (например, базофилов обоих типов) может быть пролонгированным, вызывая бифазную или затяжную анафилактическую реакцию. Поэтому больные, получающие адреналин для лечения АШ, могут поправиться недостаточно, или поправляются, а затем их состояние опять ухудшается. Могут потре- ¦ боваться дополнительные дозы адреналина, в том числе для внутривенного введения.
Больные, получающие бета-адреноблокаторы и не реагирующие на адреналин и на восполнение жидкости, могут среагировать на глюка- гон. Больные, получающие ингибиторы ангиотензинпревращающего фермента (АПФ-И), подвергаются большому риску появления анафилаксии. Были сообщения о больном, получавшем АПФ-ингибитор, который, не среагировав на адреналин, среагировал на введение ангиотензинамида.
Больные с сильными проявлениями анафилаксии при поражении верхних и/или нижних отделов дыхательных путей могут среагиро-
вать на вдыхаемые бета-агонисты. Аэрозольные бета-агонисты особенно эффективны в тех случаях, когда анафилаксия связана с бронхоспазмом и не реагирует на адреналин.
Если больной не реагирует адекватно на адреналин, необходимо его госпитализировать и провести мероприятия по спасению жизни.
Больные с явлениями АШ могут подвергаться риску появления запоздалых реакций. Поэтому желательно их наблюдение и мониторинг в медицинском учреждении (некоторые авторы настаивают на обязательной госпитализации всех больных, даже с подозрением на анафилаксию).
После первичного лечения по поводу острых проявлений анафилактической реакции больной должен находиться под тщательным контролем из-за возможности рецидива. Под контролем больного подразумевается полное обследование его состояния и составление плана длительного лечения. Аллерголог/иммунолог должен оценить детальную клиническую картину, координировать лабораторные и аллергологические исследования, определять риск и эффективность терапевтических мероприятий и давать советы больному по мерам предосторожности.
Больные должны находится под наблюдением аллерголога/имму- нолога во всех тех случаях, когда:
- Диагноз сомнителен или неполон;
- Симптомы рецидивируют или не поддаются контролю;
- Необходима помощь при оценке действия назначенных лекарственных средств или побочных эффектов;
- Нужна помощь в лечении или соблюдении указаний врача;
- Нужна помощь при кожном тестировании, проведении IgE-ono- средованных реакций или идентификации аллергических триггеров;
- Больной является кандидатом на специфическую иммунотерапию;
- Больной нуждается в ежедневных препаратах для профилактики;
- Больной нуждается в интенсивном обучении мерам предосторожности или лечения;
- Необходима помощь по соблюдению режима и схемы лечения;
- Необходима помощь по новой терапии;
- Не достигнута цель лечения;
- Анафилаксия осложняется другим патологическим состоянием;
- Анафилаксия осложняется психологическими факторами;
- Больной просит о консультации.
Чрезвычайно важной проблемой является судьба больных, в анамнезе у которых были те или иные симптомы анафилактической реакции. На схеме 19 приведен рекомендованный алгоритм первичной
Алгоритм первичной оценки больного с анафилаксией в анамнезе

оценки больного с анафилаксией в анамнезе. Тщательное и полное изучение анамнеза болезни людей, знающих или предполагающих, что у них была анафилактическая реакция, может выявить такие ее симп-
томы, как крапивница, ангионевротический отек, прилив крови к лицу, зуд, обструкция верхних или нижних отделов дыхательных путей, желудочно-кишечные симптомы, обморок, артериальная гипотензия, головокружение.
Прежде всего таких больных следует направить на консультацию к аллергологу/иммунологу.
При опросе больного в плане дифференциальной диагностики необходимо помнить о состояниях, которые могут иметь сходную с анафилаксией клиническую картину. К ним относятся:
- Нейрокардиогенный обморок;
- Синдромы, которые могут быть связаны с приливами крови (например, метастатический карциноид);
- Синдромы, возникающие после приема пищи;
- Системный мастоцитоз;
- Нарушения психики в виде приступов паники или синдром нарушения функции голосовых связок;
- Ангионевротический отек (например, наследственная его форма);
- Другие виды шока (например, кардиогенный);
- Другие кардиоваскулярные или респираторные симптомы.
При детальном и полном опросе можно предположить специфическую причину анафилаксии: укол или укус насекомых, пищевые продукты, лекарственные препараты (например, пенициллин), аллергенные вакцины, биопрепараты (например, инсулин), вакцины (например, на основе яиц), тест-диагностические материалы (например, радиоконтрастные), латекс, семенная жидкость или физическая нагрузка. При подтверждении и идентификации причины анафилаксии полезными могут также оказаться дневники больных, ведение которых для таких больных можно считать обязательным.
Кожное тестирование, определение in vitro специфических IgE антител и/или провокационные тесты могут быть полезны при выяснении причины анафилаксии.
Однако в некоторых случаях клиницист может принять решение продолжить лечение на основании лишь данных болезни и физического обследования, без применения указанных выше методов выявления специфических причин анафилаксии.
Например, клинический анамнез анафилаксии на специфический агент может быть настолько явным (выраженным), что тестирование не нужно (или опасно). И наоборот, проявление анафилаксии могут быть умеренными или слабовыраженными, и тогда лечение можно продолжить и без тестирования. При возможности легко и безопасно завершить профилактику тестирование может не понадобиться.
Иногда может отсутствовать возможность проведения тестирования реагентами на подозреваемый аллерген или возникает сомнение в точности теста. Кроме того, у больных анафилаксией провокационные тесты (и в меньшей степени кожные тесты) могут быть опасными.
Кожная проба более чувствительна, чем тестирование in vitro и является диагностической процедурой выбора при определении наиболее вероятных причин анафилаксии (например, пенициллин, укусы насекомых и пища). Для получения достоверных данных относительно причинных агентов анафилаксии важно использовать правильную методику кожного тестирования. По возможности следует использовать стандартизованные аллергенные экстракты. Если экстракт для кожного тестирования не стандартизован, клиническая информативность результатов может быть неточной. Кожные пробы должны проводиться под контролем врача, имеющего большой опыт в выполнении данной процедуры при наличии соответствующего оборудования по оказанию неотложной помощи и медикаментов.
Точность тестирования in vitro зависит от надежности метода, способности интерпретировать результаты и наличия стандартизированных аллергенов для тестирования.
Если тесты на специфические IgE антитела (т. е. кожная проба, пробы in vitro или обе пробы) не позволяют с полной уверенностью судить о причине анафилаксии, можно рассмотреть вариант проведения провокационных проб с предполагаемым агентом. Провокационные пробы с подозрительными агентами должны осторожно выполнять люди опытные, умеющие это делать и являющиеся экспертами в их проведении.
На этой стадии обследования больного очень важно рассмотрение других пусковых факторов и диагнозов. Необходимо учитывать историю болезни и результаты исследований. Нужно провести дальнейшее тестирование на специфические IgE антитела. К лабораторным исследованиям, которые можно для этого использовать, относятся определение уровня триптазы сыворотки крови, а также 5-гидрокси- индолацетовой кислоты мочи, метилгистамина и катехоламинов.
Идиопатическая анафилаксия является диагнозом исключения, который можно поставить только после рассмотрения других причин анафилаксии и проведения дифференциальной диагностики.
Если доказано наличие причинного фактора анафилаксии (например, пища, медикаменты или укус насекомого), необходимо обучить больных, как обращаться с теми агентами, которые в будущем могут вызвать рискованные реакции и как принимать меры предосторожности для их предотвращения.
Больные с анафилактическими реакциями на пищевые препараты должны обучиться тому, как прочитывать маркировочные этикетки с указанием ингредиентов пищи, чтобы идентифицировать продукты, которые им следует избегать. Больных с анафилаксией на лекарственные препараты необходимо информировать обо всех перекрестно реагирующих препаратах, которых следует избегать. Больным с анафилактической реакцией на укусы насекомых необходимо придерживаться мер предосторожности, чтобы снизить риск укуса. Если анафилаксия вызывается воздействием неблагоприятных факторов, и больные находятся вне досягаемости медицинского учреждения, они должны иметь при себе адреналин для самостоятельного введения, а также желательно антигистаминные средства и гликокортикостероиды, которые можно использовать в дополнение к адреналину. Больным также можно рекомендовать иметь при себе идентификационные карты или браслеты с указанием склонности к анафилаксии и ее причинного агента. Следует помнить, что у больных, принимающих ингибиторы ангио- тензинпревращающего фермента или бета-блокаторы, повышен риск развития анафилактических реакций.
Анафилактический шок — это состояние, потенциально угрожающее жизни, рецидив которого необходимо предупреждать всеми возможными мерами. В этом плане большое значение имеет сотрудничество аллерголога/иммунолога и самого больного.
Активное вовлечение аллерголога-иммунолога в идентификацию причинного агента, обучение больного мерам предосторожности, обеспечение неотложного лечения, возможная специфическая иммунотерапия или десенсибилизация могли бы снизить заболеваемость и смертность от анафилаксии.
При первом подозрении на анафилаксию или анафилактоидные реакции следует настойчиво рекомендовать больному как можно быстрее проконсультироваться у аллерголога-иммунолога. Анафилактоидные реакции можно заподозрить при возникновении у больного впервые одного или нескольких симптомов: крапивницы, покраснения кожи, зуда и ангионевротического отека, сосудистого коллапса, затрудненного дыхания, желудочно-кишечных симптомов и нарушения работы сердца, быстро развивающихся после воздействия пускового агента. Роль аллерголога-иммунолога особенно важна в том случае, когда триггерный агент неизвестен.
Очень важно выявить причинные агенты, которыми могут быть:
- Лекарственные средства, включая антибиотики, аспирин, нестероидные противовоспалительные препараты, местные и общие анестетики, инсулин, протамин и прогестерон;
- Вакцины, особенно на основе яиц;
- Компоненты крови или биологические жидкости (например, гамма-глобулин или семенная жидкость);
- Диагностический тестирующий материал (например, рентгеноконтрастные вещества);
- Продукты питания;
- Укусы насекомых;
- Латекс;
- Аллергенные экстракты.
К другим триггерам, менее доступным для идентификации, относятся физическая нагрузка, холодовой и солнечный свет. Как только определен причинный фактор с помощью анамнеза и соответствующего тестирования, аллерголог-иммунолог должен обучить больного мерам предосторожности, способам неотложного лечения, а также ознакомить с преимуществами профилактического применения специфической иммунотерапии.
