ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ
Проводниковая анестезия достигается путем введения анестезирующего вещества (1—2% раствора новокаина) в места расположения нервных стволов, иннервирующих область оперативного вмешательства. Обезболивающий эффект при этом гораздо выше и продолжительнее, чем при инфильтрацион- ной анестезии. Предложено много способов и модификаций проводниковой анестезии в челюстно-лицевой области. В настоящей главе приводятся только основные, наиболее распространенные методы.
Проводниковая анестезия областей, иннервируемых верхне- и нижнечелюстными нервами. Проводниковую анестезию области, иннервируемую верхнечелюстным нервом, применяют при частичной резекции верхней челюсти с внутриротовым доступом, при операциях на верхнечелюстной пазухе и других подобных вмешательствах на верхней челюсти, а также при сопоставлении отломков скуловой кости.
Проводниковую анестезию области, иннервируемую нижнечелюстным нервом, производят при остеосинтезе переломов нижней челюсти, остеотомии, удалении больших околозубных кист, резекции альвеолярного края и прочих аналогичных операциях на нижней челюсти. При обширных операциях на мягких тканях лица иногда возникает необходимость в одновременной блокаде обеих ветвей тройничного нерва. Это может быть достигнуто при применении спосооба ползучего инфильтрата по А. В. Вишневскому.
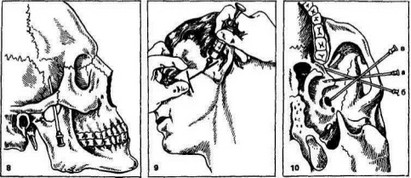
Рис. 8. Направление иглы при одновременной анестезии верхне- и нижнечелюстного нервов по способу ползучего инфильтрата (по А. В. Вишневскому в модификации М. Д. Дубова).
Рис. 9. Место вкола иглы по середине трагоорбитальной линии по С. Н. Вайсблату для раздельной
анестезии у круглого и овального отверстий.
Рис. 10. Схема подскуловой (подскулокрыловидной по С. Н. Вайсблату) раздельной
анестезии у круглого и овального отверстий.
Положение иглы: а — при определении глубины; б — при анестезии у круглого отверстия; в — при ане-
стезии у овального отверстия
Способ ползучего инфильтрата по А. В. Вишневскому в модификации М. Д. Дубова для одновременной блокады верхне- и нижнечелюстного нервов. При этом способе обезболивающий раствор вводят в подвисочную* ямку, откуда он распространяется в крылонебную ямку, где проходит 2-я ветвь тройничного нерва и располагается крылонебный узел. Одновременно раствор проникает к овальному отверстию и нижнечелюстному нерву.
Техника инъекции. После обработки кожи лица ощупывают пальцем левой кисти нижний край скуловой дуги по направлению от височнонижнечелюстного сустава кпереди, находят угол, образуемый задним краем скуловой кости и отходящим от него височным отростком. Здесь вводят иглу длиной около 6 см, надетую на шприц, которую, постепенно вводя раствор новокаина, продвигают кпереди кверху и внутрь (медиально) до упора в поверхность кости -(рис. 8). В этом месте вводят 25—30 мл 0,5%, или 10—20 мл 1%, или 10—20 мл 2% раствора новокаина. Обезболивание наступает через 6—8 мин и захватывает верхнюю и нижнюю челюсти.
Подскуловой (подскуло-крыловидный по С. Н. Вайсблату') способ для раздельного обезболивания областей, иннервируемых верхне- и нижнечелюстными нервами. Целесообразность применения этого способа обусловливается сравнительной легкостью и безопасностью его выполнения. Иглу вводят непосредственно под нижним краем скуловой дуги и продвигают через вырезку ветви нижней челюсти по направлению к основанию наружной пластинки крыловидного отростка. Кпереди от крыловидного отростка расположена крылонебная ямка, в которой проходит ствол верхнечелюстного нерва, а кзади от крыловидного отростка находится овальное отверстие, через которое выходит из полости черепа нижнечелюстной нерв. Поэтому, чтобы блокировать верхнечелюстной нерв, нужно иглу, через которую вводится анестезирующий раствор, провести кпереди от крыловидного отростка к входу в крылонебную ямку, а для блокады нижнечелюстного нерва иглу необходимо провести позади крыловидного отростка к овальному отверстию.
Ориентиром для правильного направления иглы при этом способе является наружная пластинка крыловидного отростка. Ее проекция на кожу находится на середине расстояния от основания козелка ушной раковины до нижненаружного угла глазницы (С.Н. Вайсблат).
Техника инъекции. После обработки кожи лица спиртом стерильной линейкой с нанесенными на ней сантиметровыми и миллиметровыми делениями под скуловой дугой измеряют расстояния от основания козелка ушной раковины до наружного края глазницы у нижненаружного ее угла и отмечают середину этого расстояния на коже (рис. 9).
На иглу длиной 6 см нанизывают стерильный резиновый кружок диаметром около 5 мм и иглу надевают на 10-миллилитровый шприц. В отмеченной точке вкалывают иглу и, предпосылая раствор новокаина, продвигают ее перпендикулярно к поверхности кожи до упора в наружную пластинку крыловидного отростка. Отметив глубину погружения иглы резиновым кружочком (сдвинув его до кожи), ее выводят примерно на половину отмеченного расстояния. Для анестезии верхнечелюстного нерва иглу направляют кпереди под углом 20—25°, не изменяя ее положения в горизонтальной плоскости. Продвинув на глубину, которая была отмечена резиновым кружочком, достигают входа в крылонебную ямку (рис. 10), где выпускают 8—10 мл 2% раствора новокаина. Зона обезболивания распространяется на всю соответствующую половину верхней челюсти.
Подобным же образом поступают и при блокаде нижнечелюстного нерва, только иглу точно под таким же углом на отмеченную глубину продвигают кзади. Для анестезии здесь достаточно ввести 5—6 мл 2% раствора новокаина. Зона обезболивания охватывает соответствующую половину нижней челюсти и половину языка.
Обезболивание области, иннервируемой нижнечелюстным нервом, по В. М. Уварову. Для обезболивания области, иннервируемой нижнечелюстным нервом, В. М. Уваров предложил вкалывать иглу под скуловой дугой на 2 см кпереди от козелка ушной раковины. Продвинув иглу через вырезку ветви нижней челюсти непосредственно перед мыщелковым отростком на глубину 4—4,5 см, достигают овального отверстия, где вводят 5—6 мл 2% раствора новокаина.
Проводниковая анестезия областей, иннервируемых периферическими отделами ветвей верхнечелюстного нерва. Анестезию ветвей верхнечелюстного нерва производят в области бугра верхней челюсти (бугровая, или тубе- ральная, анестезия), у нижнеглазничного (инфраорбитальная анестезия), большого небного (палатинальная) и резцового (резцовая анестезия) отверстий.
При бугровой (туберальной) анестезии «выключаются» верхнезадние альвеолярные нервы (rami alveolares superiores posteriores) у места их вхождения в бугор верхней челюсти. Анестезию производят при оперативных вмешательствах на задней поверхности верхней челюсти и альвеолярном отростке в области моляров (удаление доброкачественных опухолей, околозуб- нвк кист, моляров и т. д.). При слегка открытом рте иглу вкалывают в переходную складку над вторым моляром и продвигают ее кверху, кзади и кнутри на глубину 2,5 см, ощупывая при этом кончиком иглы бугор верхней челюсти и предпосылая продвижению иглы струю новокаина (рис. 11, а). Это позволяет предотвратить повреждение сосудов венозного сплетения (plexus veno- sus pterygoideus), которое расположено вблизи заднебоковой поверхности бугра. На глубине 2,5 см вводят 2—4 мл 2% раствора новокаина. Зона обезболивания распространяется на верхние моляры и соответствующий участок слизистой оболочки десны со стороны преддверия полости рта. Слизистая оболочка со стороны нёба не обезболивается.
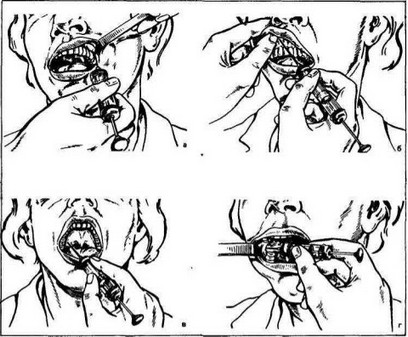
Рис. 11. Проводниковая анестезия ветвей верхне- и нижнечелюстного нерва, а — бугровая анестезия; б — подглазничная анестезия; в — анестезия у большого небного отверстия;
г — нижнечелюстная анестезия.
При подглазничной (инфраорбитальной) анестезии выключаются передние и средние верхнеальвеолярные нервы (rami alveolares superiores anterio- res et medius), которые отходят от нижнеглазничного нерва. Анестезия может быть осуществлена двумя путями: внутри- и внеротовым.
При внутриротовом способе иглу вкалывают в переходную складку над боковым верхним резцом соответствующей стороны и продвигают вверх и латерально к прощупываемому нижнеглазничному отверстию. Это отверстие находится на 0,5 см ниже середины нижнеглазничного края. Шприц располагают косо на уровне верхнего центрального резца противоположной стороны (рис. 11, б). При продвижении иглы на глубину 1,5—2 см кончиком иглы определяют нижнеглазничное отверстие, куда вводят 1,5—2 мл 2% раствора новокаина.
При внеротовом способе иглу вкалывают над нижнеглазничным отверстием до кости и кончиком иглы отыскивают это отверстие, затем вводят в него иглу, продвигают ее по нижнеглазничному каналу на глубину 0,8—1 см и вводят 1,5—2 мл анестетика.
Зона обезболивания с губно-щечной стороны захватывает резцы, клык и 1 -й премоляр, а также соответствующий участок слизистой оболочки десны верхней челюсти (слизистая оболочка с небной стороны не обезболивается). Кроме того, анестезируются соответствующая сторона верхней губы, крыло носа и передняя часть щеки.
Небную (палатинальную) анестезию применяют для обезболивания слизистой оболочки у большого небного отверстия, анестезию большого небного нерва (п. palatinus major) — вблизи от места его выхода из большого небного отверстия (foramen palatinus majus). При широко открытом рте иглу вкалывают на нёбе до кости, отступя 1 см от десневого края на уровне 2-го моляра (рис. 11, в). Вводят 0,5 мл 2% раствора новокаина. Зона обезболивания твердого нёба при односторонней анестезии ограничивается спереди линией, соединяющей клыки, медиально-средней линией и сзади — границей между твердым и мягким нёбом.
При резцовой анестезии «выключают» носонебный нерв (п. nasopalati- nus). Иглу вкалывают в резцовый сосочек, расположенный в месте пересечения средней линии и линии, соединяющей оба клыка, а затем ее конец вводят в резцовое отверстие и продвигают по резцовому каналу на глубину 0,8—1 см. На этой глубине вводят 0,5 мл 2% раствора новокаина. Зона обезболивания захватывает десну в области резцов и слизистую оболочку с надкостницей переднего отдела твердого нёба до линии, соединяющей оба клыка.
Проводниковая анестезия области, иннервируемой ветвями нижнечелюстного нерва. Наиболее часто анестезия осуществляется у нижнечелюстного отверстия и носит название мандибулярной (нижнечелюстной). Суть ее заключается во введении обезболивающего раствора у нижнечелюстного отверстия (foramen mandibularis), через которое в нижнечелюстной канал входит нижний альвеолярный нерв (п. alveolaris inferior).
Анестезия может быть достигнута двумя способами: внутри- и внеротовым. Наиболее часто применяется первый способ, методика которого заключается в следующем. При максимально открытом рте иглу вкалывают до кости почти перпендикулярно внутренней поверхности ветви нижней челюсти, на 1 см выше жевательных поверхностей нижних моляров и кзади от внутренней косой линии (linia obliqua interna). Чтобы правильно определить точку вкола, справа II и слева I пальцами левой кисти пальпируют ретромолярный треугольник и внутреннюю косую линию. По верхнему краю концевой фаланги пальца, кзади от прощупанной внутренней косой линии, вводят иглу до кости при расположении шприца на премолярах нижней челюсти противоположной обезболиванию стороны. Затем шприц перемещают к резцам и иглу продвигают вглубь на 2—2,5 см, соприкасаясь с костью (на этой глубине) вводят анестетик в количестве 2—4 мл.
Н. М. Александров рекомендует пользоваться следующими ориентирами. За нижними молярами имеется отчетливо выраженная складка слизистой оболочки (plica pterigomandibularis), покрывающая одноименную связку, идущую вверх к крыловидному отростку (pocessus pterygoideus). Латераль- нее этой складки расположен желобок. Его верхний конец сливается с верхним сводом преддверия полости рта, а нижний — с нижним сводом. Если мысленно разделить длину этого желобка на 3 части, то на уровне между верхней и средней третями ее длины, сразу кнаружи (кпереди) от желобка, и находится место вкола иглы (рис. 11, г). Одновременно с «выключением» нижнего альвеолярного нерва «выключаются» и язычный и щечный нервы. Иногда для анестезии слизистой оболочки десны от 2-го премоляра до 2-го моляра с вестибулярной стороны приходится производить дополнительную блокаду ветвей щечного нерва, вводя новокаин в область переходной складки на уровне удаляемого зуба.
Внеротовой способ применяют при ограниченном открывании рта. При этом способе голову больного несколько запрокидывают и поворачивают в противоположную сторону. Вкол производят в поднижнечелюстной области, отступая на 1,5—2 см кпереди от угла челюсти до кости, и при соприкоснове-
нии иглы с костью продвигают ее кверху вдоль внутренней поверхности ветви челюсти, параллельно ее заднему краю. Достигнув глубины 4—4,5 см, вводят 4—5 мл 2% раствора новокаина.
Зона полного обезболивания при мандибулярной анестезии распространяется в области моляров и премоляров соответствующей стороны нижней челюсти и половины нижней губы. Клык и резцы удается обезболить в меньшей степени. Поэтому для безболезненного удаления этих зубов производят двустороннюю мандибулярную анестезию.
Анестезия по Берше для устранения воспалительной контрактуры нижней челюсти. Для устранения воспалительного сведения нижней челюсти применяют введение местных анестетиков (новокаина) по Берше, что дает возможность блокировать двигательные волокна нижнечелюстного нерва (жевательный нерв, глубокие височные и крыловидные нервы) и тем самым открыть рот у больного для внутриротовых оперативных вмешательств.
Блокаду этих нервов производят следующим образом. Иглу вкалывают перпендикулярно коже под скуловой дугой на 2 см кпереди от козелка уха и, продвигая ее через полулунную вырезку нижней челюсти на глубину 2— 2,5 см, вводят 3—4 мл 2% раствора новокаина. Анестезия наступает через 10 мин.
М. Д. Дубов модифицировал способ Берше для «выключения» нижнего альвеолярного нерва. При продвижении иглы вглубь на 3—3,5 см и введении здесь анестетика он проникает к внутренней поверхности латеральной крыловидной мышцы (m. pterygoideus lateralis) и «выключает» нижнечелюстной и язычный нервы, которые располагаются почти рядом с этой мышцей.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе «ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ »
- Глава 1 ОСОБЕННОСТИ ОПЕРАЦИЙ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- МАТЕРИАЛ ДЛЯ ШВОВ
- РАЗРЕЗЫ НА ЛИЦЕ
- ТЕХНИКА НАЛОЖЕНИЯ ШВОВ НА РАНЫ ЛИЦА
- ПОДГОТОВКА БОЛЬНЫХ К ОПЕРАЦИИ
- ВЕДЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
- ПРИМЕНЕНИЕ АНТИБИОТИКОВ
- возможности микрохирургии В РАЗВИТИИ ЧЕЛЮСТНО-ЛИЦЕВОЙ ХИРУРГИИ
- Глава 2 ОСОБЕННОСТИ АНЕСТЕЗИОЛОГИЧЕСКОГО И РЕАНИМАЦИОННОГО ОБЕСПЕЧЕНИЯ ОПЕРАЦИЙ НА ЛИЦЕ И В РОТОВОЙ ПОЛОСТИ
- ПРЕДОПЕРАЦИОННАЯ ЛЕКАРСТВЕННАЯ ПОДГОТОВКА БОЛЬНЫХ ПРИ ОПЕРАЦИЯХ ПОД МЕСТНОЙ АНЕСТЕЗИЕЙ
- ОБШДЯ АНЕСТЕЗИЯ
- ЭНДОТРАХЕАЛЬНЫЙ НАРКОЗ
- ОБЩАЯ АНЕСТЕЗИЯ ПРИ НЕОТЛОЖНЫХ ОПЕРАЦИЯХ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- НЕЙРОЛЕПТАНАЛЬГЕЗИЯ В СОЧЕТАНИИ С ЭНДОТРАХЕАЛЬНЫМ НАРКОЗОМ И МЕСТНОЙ АНЕСТЕЗИЕЙ
- ПОСЛЕНАРКОЗНЫИ ПЕРИОД
- ЛЕГОЧНО-СЕРДЕЧНАЯ РЕАНИМАЦИЯ
- МЕТОДЫ РЕАНИМАЦИИ ПРИ ОСТРЫХ НАРУШЕНИЯХ ДЫХАНИЯ
- МЕТОДЫ РЕАНИМАЦИИ ПРИ ОСТАНОВКЕ СЕРДЦА
- Глава 3 СТРОЕНИЕ КОЖИ И ОБЩИЕ АНАТОМИЧЕСКИЕ ДАННЫЕ О ТКАНЯХ ЛИЦА
- КРОВОСНАБЖЕНИЕ
- ЛИМФАТИЧЕСКАЯ СИСТЕМА
- МУСКУЛАТУРА ЛИЦА
- ИННЕРВАЦИЯ ЛИЦА
- ПЛАСТИКА МЕСТНЫМИ ТКАНЯМИ