Факторы риска возникновения фибрилляции желудочков у больных ИБС
В табл. 13 представлены прогностически неблагоприятные факторы у больных с документированной ИБС (перенесших инфаркт миокарда).
К коррегируемым в определенной степени факторам относятся: снижение фракции выброса, вариабельность сердечного ритма, частота сердечного ритма и нарушения ритма сердца.
В рекомендациях Европейского кардиологического общества не приводится прогностически очень неблагоприятный фактор - депрессия сегмента ST, возникающая на небольшой нагрузке. Это вероятно связано с тем, что
|
180 160 |
|
|
|
|
|
I 70 |
|
|
|
140 |
|
|
|
|
|
лет |
|
|
|
120 |
|
|
|
|
|
|
|
|

|
180 |
|
|
|
|
|
|
|
|
|
|
|
180 |
|
160 |
|
|
|
|
|
30 |
|
|
|
|
|
160 |
|
140 |
|
|
|
|
|
лет |
|
|
|
|
|
140 |
|
120 |
|
|
|
|
|
|
|
|
|
|
|
120 |

Рис. 34. Риск возникновения ИБС в течение 10 пет у мужчин с сахарным диабетом при учете уровня систолического артериального давления, содержания холестерина в крови, курения и возраста
| 180 | ' Г if- | шшт л
! |
| 160 | ||
| 140 | ||
| 120 | j |


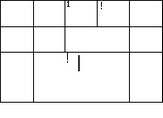
Рис. 35. Риск возникновения ИБС в течение 10 лет у женщин с сахарным диабетом при учете других факторов риска
САД (мм рт. ст.) 180 160 140 120
Женщины
Некурящие Курящие Холестерин
200 250 300 200 250 300
5 6 7 8 5 6 7 8
Мужчины
Некурящие Курящие Холестерин
200 250 300 200 250 300


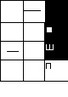
Рис. 36. Риск возникновения ИБС в течение 10 лет у мужчин и женщин, не имеющих сахарного диабета, при учете других факторов риска
во многих странах Западной Европы больным, перенесшим инфаркт миокарда перед выпиской из стационара проводится проба с нагрузкой. В случае выявления ишемии миокарда рекомендуется хирургическое лечение (аорто-коронарное шунтирование, ангиопластика).
Прекращение кровотока в участке миокарда и возникновение инфаркта миокарда не приводит к гибели всех миофибрилл в этой зоне, особенно в
Таблица 13
Стратификация риска ВС у больных, перенесших инфаркт миокарда
|
Класс доказательств |
Факторы риска |
|
А. Данные, не вызывающие сомнений (класс 1) |
-Демографические показатели (возраст, муж. пол)
|
|
Б. Данные противоречивы, но доказательства пользы преобладают (класс НА) |
|
|
В. Данные противоречивы, доказательства не убедительны (класс II Б) |
|
субэндокардиальном и в субэпикардиальном слоях. Сохранившиеся мышечные волокна могут генерировать электропотенциалы, но проведение возбуждения от клетки к клетке в пределах рубца обычно замедленно, в том числе и из-за сохраняющейся ишемии. По сравнению со здоровой окружающей тканью рефрактерный период сохранившихся участков миокарда также удлинен. Поэтому регистрирующиеся потенциалы имеют низкую ампли- туду, удлинены, фракционированы, что создает предпосылки для формирования однонаправленной блокады и замедления проведения в зоне рубца, которые в свою очередь являются обязательными условиями для появления циркуляции волны возбуждения.
В проспективных наблюдениях за больными, перенесшими инфаркт миокарда, выявлено наличие прямой зависимости между риском возникновения желудочковой тахикардии, фибрилляции желудочков и объемом миокарда, погибшего в результате его ишемии, а также наличием нарушения сократительной функции миокарда желудочков. Другими словами, большие размеры рубца включают большее количество мышечной ткани с замедленным проведением возбуждения, с более длительным кругом циркуляции его, что создает предпосылки для возникновения устойчивой желудочковой тахикардии.
Таблица 14
Прогностическая ценность факторов риска ВСС, выявляемых с помощью рентгенкардиочстрии, суточного мониторирования ЭКГ и пробы с
физической нагрузкой
|
Факторы риска |
Частота ВСС в течение 2 лет (%) |
Чувствительность (%) |
Специфичность (%) |
|
Объем сердца gt;800 см3 |
13,5 |
93 |
31 |
|
Желудочковые аритмии |
19,0 |
80 |
61 |
|
Депрессия сегмента ST |
48,1 |
87 |
89 |
|
3 фактора риска |
80% |
— |
- |
Увеличенные размеры сердца в целом, а не только левого желудочка, у больных, перенесших инфаркт миокарда, характеризуются наибольшей чувствительностью в предсказании риска возникновения ВСС. Отрицательное влияние увеличенных размеров сердца реализуется в сочетании с другими прогностически неблагоприятными факторами (желудочковой экстрасис- толией, ишемией миокарда). Об этом свидетельствует тот факт, что увеличенный объем сердца имеет низкую специфичность при определении прогноза жизни (табл. 14).
В то же время наличие у больного ИБС нормальных размеров сердца и нормальной фракции выброса сочетается с очень малой вероятностью возникновения фатальной аритмии. Однако остается неясным, какая комбинация имеющихся прогностически неблагоприятных нарушений у больного оказывает наиболее отрицательное влияние на его выживаемость. Наибольшее практическое значение могут иметь только показатели, которые определяются с помощью неинвазивных методов обследования и которые характеризуют состояние различных функций сердца и нейроэндокринной системы, регулирующей его функцию.
Предложенная нами комбинация факторов включала:
- Наличие увеличенного объема сердца (более 800 см3), определяемого рентгенкардиометрическим методом.
- Возникновение безболевой или болевой депрессии сегмента ST на ЭКГ при небольшом увеличении частоты ритма сердца (менее 115 в мин), провоцируемой физической нагрузкой.
- Появление на указанной нагрузке частых или высоких градаций желудоч
ковых экстрасистол, или обнаружение при суточном ЭКГ мониторирова- нии частых, политопных, спаренных, залповых и ранних желудочковых экстрасистол, или редких (менее 30 в 1 ч.) монотопных желудочковых экстрасистол, регистрирующихся в течение не менее 8 час в сутки.
Ишемия миокардиальных клеток вызывает удлинение их рефрактерного периода, укорочение продолжительности потенциала действия, что нарушает проведение возбуждения, и приводит к появлению внутриклеточного ацидоза, увеличению содержания калия во внеклеточном пространстве,удлинению интервала QT, что способствует возникновению эктопическои электрической активности. Поэтому во время острой ишемии миокарда более вероятно возникновение фибрилляции желудочков, а не мономорфной желудочковой тахикардии.
По данным некоторых исследований повышенная частота сердечного ритма в покое является независимым фактором риска фатальной аритмии. Наименьший риск смерти в ближайшие 2 года после перенесенного инфаркта миокарда имеют больные с частотой сердечного ритма в покое около
- в мин, а прирост ее на каждые 10 ударов сопровождается прогрессивным увеличением риска. Причина этой связи не известна, но вероятно она может быть обусловлена пониженной активностью парасимпатической нервной системы и соответственно повышенной, хотя бы относительно, активностью симпатической нервной системы.
Фракция выброса левого желудочка. Ее снижение является одним из важных факторов риска смерти от любых причин и ВСС. Однако в случае выраженного снижения ФВ (15-20%) сердечная смерть обычно не является внезапной и чаще связана с брадиаритмиями или электромеханической диссоциацией, а не желудочковыми тахиаритмиями. При оценке риска сердечной смерти положительная предсказательная точность сниженной ФВ (менее 35%) оказалась сравнительно небольшой (около 14%).
Показатели дисфункции вегетативной нервной системы. Эти показатели позволяют оценить баланс вегетативной нервной системы. При наличии признаков пониженной парасимпатической иннервации сердца риск обычно повышается.
В проспективном исследовании ATRAMI (Autonomic Tone and Reflexes After Myocardial Infarction) у 1284 больных изучалась вариабельность сердечного ритма и чувствительность барорефлекса, которые измеряли в первый месяц после инфаркта миокарда. В течение 21 мес. наблюдения снижение вариабельности сердечного ритма (SDNN lt;70мс) и чувствительности барорефлекса (lt;3,0 мс х мм рт.ст.) повышало риск сердечной смерти в 3,2 и 2,8 раза соответственно. Комбинация двух показателей еще более увеличивала риск. Важное практическое значение имеет тот факт, что сочетание сниженной ФВ левого желудочка lt;35% с низкой вариабельностью сердечного ритма, а еще в большей степени с низкой чувствительностью барорефлекса, вызывало дальнейшее повышение риска. У больных старше 65 лет
предсказательное значение чувствительности барорефлекса снижалось. По этой причине прогностическое значение чувствительности барорефлекса было выше у пациентов в возрасте менее 65 лет, а вариабельности сердечного ритма - у больных старше 65 лет.
Источник: Мазур Н.А., «ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ» 2005
А так же в разделе «Факторы риска возникновения фибрилляции желудочков у больных ИБС »
- Предисловие
- Механизм возникновения аритмий
- Общие клинические методы обследования больных с подозрением на наличие пароксизмальной тахикардии
- Пароксизмальные наджелудочковые тахикардии
- Синусовая спонтанная тахикардия
- Синусоваяузловая реципрокная пароксизмальная тахикардия
- Фокальная (эктопическая) предсердная тахикардия
- Предсердная макро-ри-энтри тахикардия
- Предсердно-желудочковая узловая тахикардия
- Эктопическая (фокальная) тахикардия из атриовентрикулярного соединения
- Непароксизмальная реципрокная тахикардия из атриовентрикулярного соединения
- Пароксизмальная предсердно-желудочковая реципрокная тахикардия
- Фибрилляция и трепетание предсердий
- Желудочковые тахикардии
- Желудочковая тахикардия у больных без органического поражения сердца
- Синдром удлиненного QT (LQT)
- Синдром укороченного QT
- Аритмогенная правожелудочковая кардиомиопатия
- Синдром Бругада
- Трепетание и фибрилляция желудочков
- Внезапная смерть и ее профилактика
- Профилактика ВСС у больных ИБС
- Гипертрофическая кардиомиопатия и риск ВСС
- Дилатационная кардиомиопатия, сердечная недостаточность и риск ВСС
- Клапанные пороки и риск внезапной смерти
- Аномалии отхождения коронарных артерий, мышечные мостики и риск внезапной смерти
- Нарушение функции проводящей системы сердца
- Внезапная смерть после аблации предсердно-желудочкового узла и после имплантации водителя ритма
- ВСС у людей со «здоровым» сердцем
- Реанимация в амбулаторных условиях
- Антиаритмические препараты
- Выбор антиаритмической терапии, её безопасность и эффективность при длительном лечении
- Литература
- Приложение Алгоритмы дифференциальной диагностики и выбора терапии