Предсердно-желудочковая узловая тахикардия
Данная форма аритмии является одной из наиболее часто встречающихся форм наджелудочковой тахикардии. Тахикардия у многих больных возникает в молодом возрасте (средний возраст 32±18 лет), чаще болеют женщины.
Этиология. Узловая предсердно-желудочковая тахикардия наблюдается у лиц обоего пола и в разных возрастных группах как у практически здоровых (без явных заболеваний сердца), так и у больных с пороками сердца, ишемической болезнью сердца, артериальной гипертонией и другими заболеваниями. Провоцирующими приступы факторами могут быть эмоциональный стресс, курение,употребление кофе, алкоголя, физические нагрузки, иногда прием сердечных гликозидов.
Механизм аритмии. Электрофизиологический механизм данной формы тахикардии заключается в возникновении ри-энтри в предсердно-желудочковом узле. Непременным условием развития пароксизма является замедление проведения в указанном узле.
Наиболее распространенной точкой зрения является, что данная форма аритмии возникает в случае наличия в атриовентрикулярном узле двойного пути проведения с различными функциональными свойствами - быстрым и медленным распространением возбуждения. Циркуляция импульсов в ан- тероградном, а затем и в ретроградном направлении может происходить по трем вариантам: 1) по медленному-быстрому пути; 2) по быстрому-медлен- ному пути; 3) по медленному-медленному пути.
Не все исследователи признают наличие в атриовентрикулярном узле двух функционально отличающихся путей проведения возбуждения. В частности, выдвигается предположение, что в таких случаях в узле появляется участок, в котором импульс блокируется, в результате чего образуется петля ри-энтри. Другое предположение сводится к тому, что в сложной анатомической структуре узла может возникнуть неоднократность (анизотропия) в проведении возбуждения, которое приводит к развитию продольной диссоциации и к ри-энтри.
В последнее время высказывается мнение, что окружающая предсердно- желудочковый узел ткань предсердий участвует в формировании петли ри- энтри. В качестве доказательства того, что ткань предсердия участвует в образовании петли ри-энтри, служит описание, например, результатов гистологического исследования больного, страдавшего атриовентрикулярной узловой тахикардией, которая была успешно устранена с помощью радиочастотной деструкции «медленного пути» атриовентрикулярного узла. Спустя 5 месяцев больной погиб от другой причины. Гистологическое исследование установило наличие рубца после деструкции в нижней части правого предсердия на расстоянии 1,15 см от узла, который не был поврежден при аблации. Кроме того, между узлом и рубцовой тканью имелся участок нормальной ткани предсердия.
Многие исследователи в конечном итоге согласны с тем, что имеется двойной вход возбуждения в атриовентрикулярный узел. В задней части его располагается «медленный» путь, который имеет короткий рефрактерный период. Этот путь содержит изолированные волокна, которые достигают узла между устьем коронарного синуса и трикуспидальным отверстием (место, где обычно устанавливают катетер для деструкции ткани в случае наличия «медленного-быстрого» пути проведения у больных с узловой предсердно- желудочковой тахикардией). В передней части узла находится «быстрый» путь, который характеризуется наличием относительно длительного рефрактерного периода. Миокард желудочков не принимает участия в образовании петли ри-энтри.
Частота ритма при узловой предсердно-желудочковой тахикардии колеблется в пределах 140-250 ударов в минуту. Наиболее часто встречается проведение возбуждения антероградно по медленному пути, а ретроградно - по быстрому пути. При этом почти одновременно активируются предсердия и желудочки.
Редко регистрируется другая форма узловой предсердно-желудочковой тахикардии с циркуляцией волны в антероградном проведении по быстрому пути, а в ретроградном - по медленному пути. В этих случаях у быстрого пути рефрактерный период короче, чем у медленного пути, и поэтому импульс от предсердия блокируется в медленном пути. Ретроградное проведение импульса происходит замедленно, в результате инвертированный зубец Р регистрируется после QRS (длительный период RP). Циркуляция волны возбуждения при узловой тахикардии в пределах только медленного пути встречается очень редко. Обычно тахикардия начинается после наджелу- дочковой экстрасистолы, возникшей в определенную фазу сердечного цикла, в результате чего импульс проводится в антероградном направлении по одной части предсердно-желудочкового узла и блокируется в другой, по
которой затем импульс проводится ретроградно. Таким образом, создается замкнутый круг распространения возбуждения в пределах узла, от которого импульсы передаются на предсердия и желудочки. Частота ритма при этом зависит от скорости проведения импульса по узлу. У больных с замедленной проводимостью (спонтанно либо в результате действия препаратов) регистрируется меньшая частота сердечных сокращений во время пароксизма. Скорость проведения непосредственно связана с величиной функционального рефрактерного периода предсердно-желудочкового узла. Поэтому любое вмешательство, изменяющее это критическое соотношение между проводимостью и рефрактерностью узла, может прервать тахикардию.
Клиническая картина. Выраженность субъективных ощущений и гемо- динамических нарушений неодинакова и зависит от частоты ритма, продолжительности приступа, состояния сократительной способности миокарда и коронарного кровообращения, а также психоэмоциональных особенностей личности. Большинство больных четко определяют начало и конец приступа сердцебиения, сопровождающегося значительным ухудшением самочувствия, и лишь меньшая часть описывает его как ощущение небольшого дискомфорта в груди, легкого сердцебиения. Некоторые больные ощущают приближение приступа, что, возможно, связано с появлением экстрасистолии, которая предшествует возникновению тахикардии.
Помимо сердцебиения, больные предъявляют жалобы на общую слабость, похолодание конечностей, потливость, чувство тяжести в голове и подложечной области, иногда головокружение, усиление перистальтики кишечника, жидкий стул и т.п. В большинстве случаев появляются частые позывы к мочеиспусканию и выделяется большое количество светлой мочи (из-за низкого удельного веса). Некоторые больные возбуждены, проявляют беспокойство, испуг, жалуются на боли в груди, одышку.
Перечисленные симптомы обусловлены повышением активности симпатической нервной системы и уменьшением сердечного выброса. Последнее приводит к снижению артериального давления, иногда значительному, появлению симптомов церебральной ишемии вплоть до потери сознания. Реже развиваются симптомы сердечной недостаточности (застой в малом и/или большом круге кровообращения). У больных с недостаточной функцией миокарда возможно развитие отека легких и даже кардиогенного шока (резкая гипотония, олигурия и т.п.). Частично это объясняется также тем, что систола предсердий и желудочков происходит почти одновременно и кровь из предсердий выбрасывается в полые и легочные вены. В результате значительно уменьшается наполнение желудочков в диастолу и соответственно снижается их ударный выброс.
Снижение артериального давления, уменьшение ударного выброса, значительное укорочение диастолы у больных с выраженным коронарным атеросклерозом могут вызвать ишемию миокарда и иногда инфаркт миокарда.
Частота сердцебиений постоянна и не увеличивается при перемене положения тела, физических усилиях. Предпочтительнее определять ее при выслушивании сердца, так как пульсация на лучевой артерии иногда резко ослаблена. Пауза между первым и вторым тоном укорочена. В некоторых случаях из-за значительного снижения давления в аорте и легочной артерии второй тон может быть резко ослаблен.
Электрокардиографические критерии диагностики:
- Регистрируется правильный ритм с частотой 140-220 в 1 мин.
- Перед желудочковым комплексом не выявляется зубец Р, так как он формируется одновременно с желудочковым комплексом. Поэтому зубец Р частично или полностью совпадает на ЭКГ с желудочковым комплексом.
- Иногда отмечается появление на комплексе QRS во II отведении маленького зубца S («псевдо S»), а в отведении Уг маленького зубца R («псевдо R»). Такая тахикардия обычно провоцируется предсердной экстрасис- толией, которая блокируется в «быстром» пути узла и на ЭКГ проявляется удлинением интервала PR перед возникновением тахикардии.
- Редко при замедленном ретроградном проведении возбуждения на предсердия можно идентифицировать во II, III и aVF отведениях инвертированный зубец Р, накладывающийся на сегмент ST.
- В большинстве случаев регистрируется нормальный желудочковый комплекс, однако у небольшого числа больных он может быть уширен, что может быть связано с предшествовавшим нарушением внутриже- лудочковой проводимости либо возникновением аберрации проведения импульса в желудочках. В этих случаях необходимо проводить дифференциальную диагностику с желудочковой тахикардией и синдромом Вольффа-Паркинсона-Уайта.
- Точный диагноз узловой предсердно-желудочковой пароксизмальной тахикардии с помощью обычной ЭКГ, как при нормальных, так и при уширенных желудочковых комплексах возможен, если зарегистрировано начало приступа. Для данного вида тахикардии характерно удлинение интервала PQ в одном или нескольких комплексах, непосредственно предшествующих возникновению пароксизма. Этот диагноз также весьма достоверен в тех случаях, когда в межприступном периоде регистрируются узловые реципрокные экстрасистолы либо выявляются периоды постепенного удлинения интервала PR.
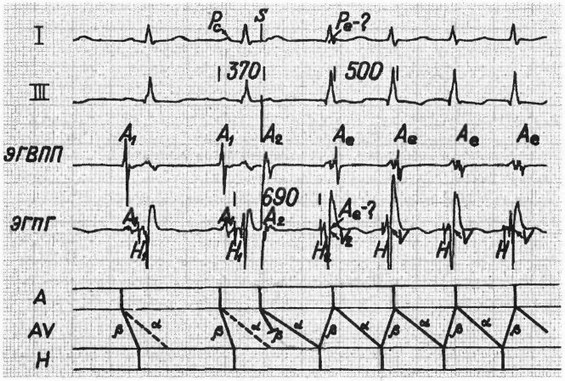
Рис. 9. Провоцирование узловой предсердно-желудочковой тахикардии: I, III -
стандартные отведения ЭКГ; ЭГВПП и ЭГПГ - электрограммы правого предсердия и пучка Гиса; Рс и А - предсердный потенциал синусового происхождения; S - электростимул с интервалом сцепления 370 мс; Н, Hxn Нг - потенциал пучка Гиса; А? - предсердный потенциал, вызванный электростимулом; V - потенциал желудочков; Аэ - потенциал предсердия эктопического происхождения.
На схеме внизу представлено проведение возбуждения по предсердиям (А), предсердно-желудочковому узлу (AV) и системе Гиса-Пуркинье (Н). Электростимул из-за продольной диссоциации в предсердно-желудочковом узле блокировался в P-пути, но провелся на пучок Гиса по a-пути (интервал А0Н2 на гисограмме в несколько раз больше А Н ). Далее импульс ретроградно по p-пути распространился на предсердия (потенциал нижней части предсердия на ЭГПГ совпадает с потенциалом желудочков) и начал циркулировать по замкнутому кругу в предсердно-желудочковом узле
Электрофизиологические критерии диагностики:
- Предсердные электростимулы (рис. 9) с постепенно укорачивающимся интервалом сцепления вызывают пароксизм тахикардии, возникновению которого предшествует внезапное или постепенное удлинение интервала PR (АН).
- Потенциал пучка Гиса предшествует во время тахикардии потенциалу желудочков.
- Потенциал нижней части предсердия предшествует потенциалу его верхней части и по времени возникновения почти совпадает с потенциалом желудочков.
- Стимуляция желудочков с возрастающей частотой или с помощью одиночных импульсов с постепенно укорачивающимся интервалом сцепления сопровождается постепенным замедлением ретроградного распространения возбуждения на предсердия. Это указывает на то, что импульс проводится по предсердно-желудочковому узлу, а не по дополнительным пучкам.
- Купирование пароксизма происходит только в результате блокирования импульса в предсердно-желудочковом узле. Возникновение во время пароксизма блокады a-в проведения 2:1 или Мобитц 1 не купирует атриовентрикулярную узловую тахикардию.
Определенное значение для дифференциальной диагностики с желудочковой тахикардией или с аберрацией желудочковых комплексов при узловой тахикардии имеет регистрация внутрипищеводной ЭКГ. Наличие после каждого желудочкового комплекса потенциала предсердий исключает желудочковую тахикардию. Узловую предсердно-желудочковую пароксизмальную тахикардию с нормальными желудочковыми комплексами необходимо дифференцировать от синусово-предсердной и предсердной пароксизмальной тахикардии, а также от тахикардии с ретроградным возбуждением предсердий у больных с дополнительным пучком.
Лечение. Купирование приступа у части больных возможно с помощью вагусных проб. Самостоятельно больные могут использовать пробу Валь- сальвы (сильное натуживание в течение 10-15 сек после глубокого вдоха с последующей задержкой выдоха), а также с помощью провокации рвотного рефлекса путем раздражения корня языка или задней стенки глотки.
В случае неэффективности вагусной пробы для самостоятельного купирования больным приступа тахикардии может быть использован пропафенон (450- 600 мг) или комбинация пропранолола (40-80 мг) и дилтиазема (90-120 мг).
Врач для купирования пароксизма может использовать внутривенное введение аденозина (АТФ), верапамила, дилтиазема. Если тахикардию не удается купировать с помощью лекарственных препаратов, то проводят элек- троимпульсную терапию. Синусовый ритм обычно восстанавливается при использовании электрического разряда невысокой энергии. Особенно показано его применение у больных с сердечной недостаточностью или гипотонией, когда необходимо быстро купировать приступ тахикардии. В настоящее время в клиниках как для купирования, так и для профилактики тахикардий, возникающих по механизму ри-энтри, используется одиночная, парная или частая стимуляция (рис. 10).
Для длительного лечения с целью профилактики приступов тахикардии могут быть использованы дигоксин (средняя суточная доза 0,375 мг), вера-
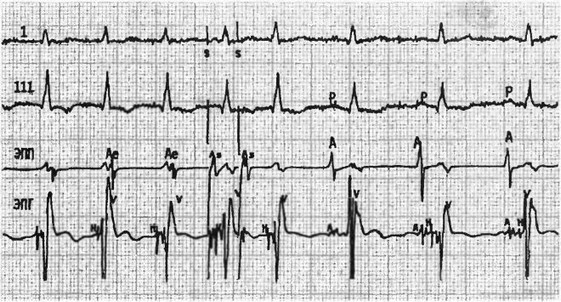
Рис. 10. Купирование узловой предсердно-желудочковой тахикардии парным предсердным электростимулом: I, III - стандартные отведения ЭКГ; ЭПП и ЭПГ - электрограммы правого предсердия и пучка Гиса; Аэ - эктопические потенциалы верхней части правого предсердия; Н - потенциал желудочков; S1# S2- два предсердных электростимула с интервалом 240 мс; As - потенциал предсердия, вызванные электростимулами; Р, А - потенциалы предсердий синусового происхождения. Купирование тахикардии произошло в результате значительного замедления проведения возбуждения в предсердно-желудочковом узле (интервал AsH после второго стимула значительно больше, чем после первого)
памил-ретард (120-240 мг 2 раза), дилтиазем-ретард (120-180 мг 2 раза), пропранолол (40-80 мг 2-3 раза в сутки).
У больных, у которых противопоказано применение верапамила, дилтиа- зема или блокатора бета-адренорецепторов, для купирования пароксизма и его профилактики рекомендуется использовать амиодарон.
Катетерная радиочастотная деструкция. Эффективность данного метода высокая. Длительное проспективное исследование (NASPE), включавшее 1197 больных, показало, что используя методику «модификации» узла у 96% больных удается устранить существовавшую пароксизмальную тахикардию. Вероятность возобновления аритмии составляет лишь 3-7%. Поэтому выбор медикаментозного или хирургического метода лечения зависит от их доступности для больного.
Хирургическое лечение становится первым выбором для следующих больных:
- женщин, планирующих родить ребенка;
- атлетов, пилотов и представителей других профессий, при которых наличие у больного пароксизмальной тахикардии нежелательно;
- при наличии пароксизмов, протекающих с тяжелыми нарушениями гемодинамики.
После аблации возможно развитие предсердно-желудочковой блокады
- или III степени, что обычно требует имплантации искусственного водителя ритма сердца. В центрах, где лечение осуществляется опытными специалистами, частота возникновения данного осложнения не превышает 1%.
Сравнительные исследования показали, что наиболее безопасным является разрушение медленного пути в атрио-вентрикулярном узле. Для этого аблационный катетер располагают в задне-септальной части трикуспидаль- ного отверстия. Возникновение атрио-вентрикулярной блокады объясняется наличием у больного необычного расположения медленного пути или смещением в процессе деструкции катетера.
Источник: Мазур Н.А., «ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ» 2005
А так же в разделе «Предсердно-желудочковая узловая тахикардия »
- Предисловие
- Механизм возникновения аритмий
- Общие клинические методы обследования больных с подозрением на наличие пароксизмальной тахикардии
- Пароксизмальные наджелудочковые тахикардии
- Синусовая спонтанная тахикардия
- Синусоваяузловая реципрокная пароксизмальная тахикардия
- Фокальная (эктопическая) предсердная тахикардия
- Предсердная макро-ри-энтри тахикардия
- Эктопическая (фокальная) тахикардия из атриовентрикулярного соединения
- Непароксизмальная реципрокная тахикардия из атриовентрикулярного соединения
- Пароксизмальная предсердно-желудочковая реципрокная тахикардия
- Фибрилляция и трепетание предсердий
- Желудочковые тахикардии
- Желудочковая тахикардия у больных без органического поражения сердца
- Синдром удлиненного QT (LQT)
- Синдром укороченного QT
- Аритмогенная правожелудочковая кардиомиопатия
- Синдром Бругада
- Трепетание и фибрилляция желудочков
- Внезапная смерть и ее профилактика
- Факторы риска возникновения фибрилляции желудочков у больных ИБС
- Профилактика ВСС у больных ИБС
- Гипертрофическая кардиомиопатия и риск ВСС
- Дилатационная кардиомиопатия, сердечная недостаточность и риск ВСС
- Клапанные пороки и риск внезапной смерти
- Аномалии отхождения коронарных артерий, мышечные мостики и риск внезапной смерти
- Нарушение функции проводящей системы сердца
- Внезапная смерть после аблации предсердно-желудочкового узла и после имплантации водителя ритма
- ВСС у людей со «здоровым» сердцем
- Реанимация в амбулаторных условиях
- Антиаритмические препараты
- Выбор антиаритмической терапии, её безопасность и эффективность при длительном лечении
- Литература
- Приложение Алгоритмы дифференциальной диагностики и выбора терапии