Фокальная (эктопическая) предсердная тахикардия
Данная форма тахикардии характеризуется наличием малого очага (фокуса) возбуждения, из которого импульсы ритмично распространяются в центробежном направлении на оба предсердия. Наиболее часто этот очаг находится в crista terminalis или в легочных венах. В тех случаях, когда он находится в верхней части гребешка, последовательность возбуждения предсердия мало отличается от распространения импульса при синусовом ритме или спонтанной (необусловленной) синусовой тахикардии. Только внезапное начало учащения ритма и наличие небольшого отличия в локализации очага активности, выявляемого при картировании, позволяет поставить точный диагноз. Возможно также наличие нескольких очагов возбуждения (многофокальная предсердная тахикардия).
Фокальная активность может быть обусловлена усилением автоматизма в эктопическом очаге, триггерной активностью или микро-ри-энтри. Продолжительность цикла при предсердной тахикардии обычно gt;250 мсек, но иногда может быть короче lt;200 мсек.
Для аритмии, обусловленной усилением автоматизма в эктопическом очаге, характерно вначале постепенное учащение ритма, в конце приступа регистрируется постепенное его урежение. Частота ритма сердца при этой тахикардии также возрастает при адренергической стимуляции.
Эндокардиальное картирование выявляет место, в котором возникает импульс. Однополярное картирование демонстрирует наличие в этом очаге отрицательной формы потенциала (типа QS). Иногда распространение возбуждения не носит равномерный характер из-за наличия анатомической или функциональной блокады. Между электропотенциалами регистрируется изопотенциальная линия.
Для определения локализации эктопического очага у больных с фокальной (эктопической) предсердной тахикардией в последнее время была предложена методика последовательного картирования правого и левого предсердий. Эта методика позволяет с помощью меньшего количества электродов приблизительно установить месторасположение очага. Далее в этом участке проводится более прицельное и тщательное картирование и определяется точка наиболее раннего электровозбуждения, в которой регистрируется униполярная и биполярная электрограммы. Локализация эктопического очага в этой точке подтверждается лишь в случае, когда униполярная электрограмма имеет «QS-морфологию», а биполярная подтверждает раннее возбуждение. Радиочастотная аблация данного очага в большинстве случаев обеспечивает антиаритмический эффект. Но в случая сохранения аритмии после аблации или когда на униполярной электрограмме из точки наиболее ранней активации, располагающейся в области межпред- сердной перегородки или в высокой части задней стенки правого предсердия, регистрируется высокий зубец R, то следует предположить, что эктопический очаг располагается в левом предсердии. Для распознавания его локализации необходимо провести исследование с двухкамерным картированием.
У большинства больных с фокальной предсердной тахикардией при элек- троанатомическом картировании выявляется один эктопический очаг (фокус), который может располагаться в правом предсердии (свободная стенка, межпредсердная перегородка) или в левом предсердии (ушко, между левой нижней легочной веной и атриовентрикулярным отверстием, в устье легочных вен). В правом предсердии наиболее часто эктопический очаг выявляется в crista terminalis, в ушке, а также в устье коронарного синуса.
Два и более эктопических очага выявляют сравнительно редко. При локализации очага в области межпредсердной перегородки успешная радиочастотная аблация у части больных достигается только из левого предсердия.
Редкой формой предсердной тахикардии является перманентная тахикардия (некупирующаяся, хроническая, непароксизмальная). В первом издании этой книги данная форма была названа ускоренным предсердным ритмом. Подобно ускоренному желудочковому ритму данная форма арит
мии характеризуется значительными колебаниями частоты эктопического ритма; физический или эмоциональный стресс вызывает резкое увеличение числа сердечных сокращений. Её длительность (более половины из 24 час), сохранение аритмии в течение многих лет иногда приводит к диля- тации полостей сердца. Успешное лечение нарушения ритма сопровождается быстрым уменьшением объема сердца. У детей предсердная фокальная аритмия в большинстве имеет характер постоянной, не купирующейся тахикардии, реже является интермитирующей. Протекает нередко с симптомами сердечной недостаточности. Наиболее вероятным механизмом её считают наличие усиленного автоматизма в эктопическом очаге в предсердии. Частота ритма колеблется, в т.ч. под влиянием физической нагрузки. Электрокардиостимуляция с навязыванием ритма большей частоты (overdrive) не подавляет её. Не купируется аритмия с помощью программируемой электрокардиостимуляции и с помощью электрошока.
Этиология. Предсердная пароксизмальная тахикардия регистрируется у больных с хронической легочно-сердечной недостаточностью, поражениях миокарда при инфекционных заболеваниях, инфаркте миокарда, кардио- миопатиях и других тяжелых изменениях в миокарде, а также очень редко у лиц без явного поражения сердца. Провоцируют аритмию гипоксия, гипо- калиемия, ацидоз или алкалоз, передозировка дигиталиса, адреномимети- ческие препараты, эуфиллин, а также, по-видимому, механическое перера- стяжение предсердия. У многих больных приступ купируется с помощью аденозина (АТФ), амиодарона, блокатора бета-адренорецепторов короткого действия, верапамила, дилтиазема, а также дигоксина. При выборе препарата для длительного лечения учитывается основное заболевание (например, ИБС, АГ, сердечная недостаточность), которые требуют проведения соответствующей медикаментозной терапии.
Клиническая картина. Возникновение предсердной тахикардии в большинстве случаев ассоциируется с тяжелым заболеванием сердца, поэтому в клинической картине преобладают симптомы, связанные с основным заболеванием. Учащение ритма желудочков может вызвать появление или усугубление имеющейся сердечной недостаточности. При высокой частоте ритма желудочков иногда снижается артериальное давление. Поэтому, кроме ощущения сердцебиения, больные отмечают одышку, появление или увеличение отеков на голенях. При электролитных нарушениях, интоксикации гликозидами общее состояние больных еще больше ухудшается: они отмечают общую слабость, потерю аппетита,тошноту, рвоту, нарушения зрения. Вместе с тем описаны случаи предсердной тахикардии (многофокусной её формы) у новорожденных без каких- либо данных о заболевании сердца или других органов.
ЭКГ данные у больных с фокальной предсердной тахикардией характеризуются наличием дискретных (разделенных изолинией) зубцов Р с частотой 130-240 в 1 мин. Но регистрируются случаи более редкого ритма (около 100 в мин) и более частого ритма (300 в 1 мин).
Морфология зубца Р зависит от локализации очага импульсов. Кроме того, при большой частоте ритма или при наличии межпредсердной блокады проведения импульсов зубец Р становится широким, что приводит к исчезновению изолинии. В таких случаях ЭКГ данные сходны с «трепетанием предсердий». И только эндокардиальное картирование позволяет дифференцировать между собой эти две формы тахикардий.
При предсердной тахикардии интервал PR обычно короче интервала RP. В таких случаях следует проводить дифференциальный диагноз с узловой предсердно-желудочковой тахикардией с циркуляцией волны возбуждения по быстрому, затем медленному пути в узле, с ортодромной тахикардией у больных с дополнительным пучком. Последняя форма выявляется примерно у половины больных с тахикардией, имеющих желудочковые комплексы нормальной ширины.
Электрокардиографические критерии диагностики:
- Зубцы Р по конфигурации отличаются от синусовых.
- Начало тахикардии характеризуется в ряде случаев постепенным увеличением частоты ритма и отсутствием удлинения интервала PQ в момент возникновения тахикардии.
- Массаж каротидного синуса не купирует тахикардию, но возможно развитие блокады предсердно-желудочкового проведения. Наличие или возникновение такой блокады, как правило, исключает узловую предсердно-желудочковую тахикардию, так как в её основе лежит механизм ри-энтри в предсердно-желудочковом узле. Однако исключительно редко у больных с узловой тахикардией одновременно выявляется нарушение проведения ниже предсердно-желудочкового узла, что не может повлиять на циркуляцию волны возбуждения в предсердно- желудочковом узле. В этих случаях дифференциальная диагностика при отсутствии других характерных признаков возможна лишь с помощью специального электрофизиологического исследования.
- У больных с предсердной тахикардией нередко регистрируется неодинаковая продолжительность межэктопических интервалов Р'-Р'. В тех случаях, когда наряду со значительными колебаниями интервалов Р'-Р' обнаруживается также изменение их конфигурации, можно говорить о многофокусной предсердной тахикардии. Последняя иногда трансформируется в мерцание предсердий.
- В некоторых случаях зубец Р' может быть низковольтным или сливаться с зубцом Т, а одновременные колебания продолжительности интервалов между желудочковыми комплексами могут приводить к ошибочному распознаванию мерцательной аритмии. Наиболее сложной и важной для правильного решения вопросов терапии является дифференциальная диагностика между предсердной тахикардией и трепетанием предсердий. Основным отличительным признаком служит частота эктопического ритма. При частоте ритма более 220 в 1 мин у взрослого и 250 в 1 мин у ребенка более вероятен диагноз трепетания предсердий. Наличие во И, III и aVF отведениях изоэлектрической линии между зубцами Р' характерно для предсердной тахикардии.
Зубец Р и изоэлектрическую линию легче оценить при урежении желудочкового ритма, что обычно достигается массажем каротидного синуса. Зубец Р хорошо выражен на ЭКГ, зарегистрированной из пищевода, что облегчает проведение дифференциальной диагностики.
Предсердную тахикардию необходимо также дифференцировать от синусово-предсердной пароксизмальной тахикардии и синусовой тахикардии. Синусовая тахикардия в отличие от пароксизмальной начинается и заканчивается постепенно; частота ритма редко достигает 160 в 1 мин и может колебаться в процессе наблюдения.
Физическая нагрузка учащает синусовый ритм и не влияет на эктопический. Синусово-предсердная пароксизмальная тахикардия отличается от предсердной нормальной конфигурацией зубца R, более легким течением, возможностью купирования с помощью вагусных проб и некоторых анти- аритмических препаратов.
Электрофизиологические критерии диагностики:
- Потенциал предсердия предшествует потенциалу пучка Гиса.
- Последовательность распространения возбуждения по предсердиям в ряде случаев нарушена. Если эктопический водитель ритма располагается в нижней части предсердия, потенциал его предшествует потенциалу верхней части правого предсердия; если водитель ритма находится в левом предсердии, то оно возбуждается раньше правого.
- В некоторых случаях регистрируемые предсердные потенциалы имеют различную конфигурацию (несколько очагов эктопического ритма).
- Одиночными электростимулами невозможно купировать пароксизм. Частая стимуляция может лишь временно подавить эктопический ритм (рис. 7). В тех же случаях, при которых предполагают реципрокный механизм тахикардии, важнейшим диагностическим признаком счита-
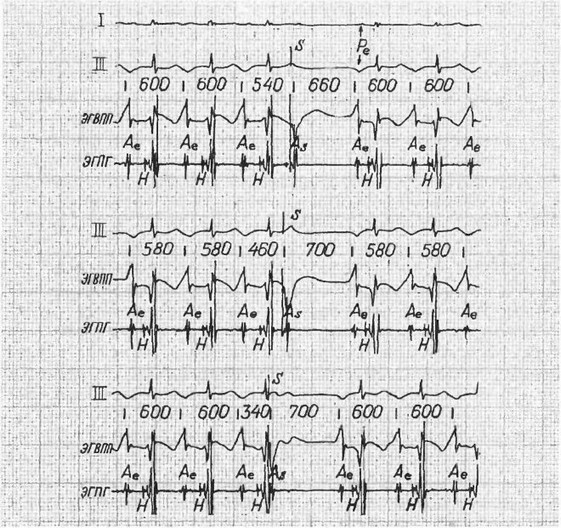
Рис. 7. Фокальная предсердная тахикардия: I, III - стандартные отведения ЭКГ; ЭГВПП и ЭГПГ - электрограммы правого предсердия и пучка Гиса соответственно; Ае - эктопические потенциалы правого предсердия; Н - потенциал пучка Гиса; S - электрический стимул; As - потенциал правого предсердия, вызванный электрическим стимулом и блокированный в предсердно-желудочковом узле; Ае - продолжение эктопического ритма из верхней части правого предсердия (Ае в отведении ЭГВПП возникает раньше, чем в отведения ЭГПГ)
ют ухудшение внутрипредсердной проводимости в момент провоцирования пароксизма.
- Дополнительным признаком является антероградная либо ретроградная блокада проведения импульса по предсердно-желудочковому узлу, так как наличие этих нарушений исключает узловую пароксизмальную тахикардию.
Лечение. Эффективность антиаритмических препаратов у больных с фокальной предсердной тахикардией изучена плохо. Кроме того, данная форма аритмии трудно контролируется с помощью лекарственных средств.
Купирование пароксизмальной формы редко удается обеспечить с помощью вагусной пробы, несколько чаще после введения аденозина (АТФ). В последнем случае можно предполагать, что аритмия вызвана появлением очага эктопической активности. У некоторых больных приступ удается купировать с помощью внутривенного введения верапамила или блокатора бета-адренорецепторов. Это свидетельствует о том, что наиболее вероятным механизмом возникновения аритмии является микро-ри-энтри или триггерная активность.
Препараты класса IА и I С, а также класса III (амиодарон, соталол) способны подавить приступ тахикардии. У больных, имеющих значительное снижение сократимости миокарда, наиболее безопасным будет применение амиодарона.
Лечебные мероприятия также должны включать ликвидацию факторов, возможно, способствовавших развитию аритмии (коррекция гипоксии, нарушений кислотно-щелочного состояния, устранение гипокалиемии). В тех случаях, когда возникает подозрение на передозировку гликозидов и нет возможности определить их концентрацию в крови, лечение ими временно прекращают. При несомненных признаках интоксикации гликозидами и очень большой частоте ритма желудочков эффективно применение больших доз дифенина или блокаторов бета-рецепторов. Положительный результат иногда наблюдается и после внутривенного введения альдактона благодаря его калийсберегающему действию. Больным с сердечной недостаточностью, но без признаков гипокалиемии, которые до этого приступа не получали гликозидов, целесообразно их назначить.
В тяжелых случаях, требующих срочной коррекции показателей гемодинамики (гипотония, острая сердечная недостаточность), а также при неэффективности антиаритмических препаратов можно использовать электроимпуль- сную терапию. При этом восстановить синусовый ритм удается у сравнительно небольшого числа больных. Частая стимуляция предсердий переводит эту тахикардию в мерцание предсердий, при котором легче обеспечить уреже- ние желудочковых сокращений с помощью пульсурежающих препаратов.
Профилактика пароксизмов тахикардии. Препаратами первого выбора являются блокатор бета-адренорецепторов или верапамил, так как такая терапия считается наиболее безопасной. В случае их неэффективности следует назначить амиодарон или соталол. На следующем этапе выбора терапии прибегают к назначению верапамила или бета-блокатора в комбинации с одним из препаратов класса I А или I С. Во время такой терапии следует учитывать возможность проявления аритмогенного действия препаратов I класса.
Транскатетерная аблация. Радиочастотное разрушение участка миокарда предсердий, генерирующего возникновение аритмии, обеспечивает у большинства больных (86%) подавление эктопического ритма. Частота рецидива аритмии невелика (8%). Возобновление пароксизмов чаще наблюдается у тех больных, у которых эктопический очаг находился в левом предсердии или имелось несколько очагов.
Осложнения, связанные с радиочастотной аблацией, возникают в специализированных центрах редко (1-2%), но являются тяжелыми и включают перфорацию стенки предсердия, повреждение диафрагмального нерва, нарушение функции синусового узла, возникновение предсердно-желудочковой блокады. Поэтому данный метод лечения применяется у больных, у которых имеется рефрактерность к антиаритмической терапии, в случае наличия аритмогенной кардиомиопатии или при наличии постоянной формы предсердной тахикардии.
Политопная (многофокусная) предсердная тахикардия
Распознается в тех случаях, когда регистрируются несколько (три и более) отличающихся предсердных импульсов (зубцов Р), что сочетается с изменением частоты ритма сердца. Аритмия, в основном, наблюдается у больных с легочной патологией и нередко обусловлена имеющимися нарушениями (гипоксия, электролитный дисбаланс, нарушения кислотно-щелочного равновесия). Гликозидная интоксикация может также вызвать появление политопной предсердной тахикардии (рис. 8).
Механизм аритмии остается неясным. Аритмия не вызывается и не подавляется с помощью программируемой электрокардиостимуляции. Поэтому исключается её реципрокный характер и предполагается, что вероятно её возникновение связано с усилением автоматизма или с появлением триггерной активности.
Лечение предполагает в первую очередь обеспечение контроля перечисленных нарушений и назначения пульсурежающих антагонистов кальция. Другие антиаритмические средства, как правило, неэффективны. Электрошок, чрезкатетерная аблация также не могут подавить эту форму аритмии.
В тех случаях, когда верапамил назначается внутривенно, для уменьшения риска избыточного падения артериального давления предварительно вводится глюконат кальция.
Источник: Мазур Н.А., «ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ» 2005
А так же в разделе «Фокальная (эктопическая) предсердная тахикардия »
- Предисловие
- Механизм возникновения аритмий
- Общие клинические методы обследования больных с подозрением на наличие пароксизмальной тахикардии
- Пароксизмальные наджелудочковые тахикардии
- Синусовая спонтанная тахикардия
- Синусоваяузловая реципрокная пароксизмальная тахикардия
- Предсердная макро-ри-энтри тахикардия
- Предсердно-желудочковая узловая тахикардия
- Эктопическая (фокальная) тахикардия из атриовентрикулярного соединения
- Непароксизмальная реципрокная тахикардия из атриовентрикулярного соединения
- Пароксизмальная предсердно-желудочковая реципрокная тахикардия
- Фибрилляция и трепетание предсердий
- Желудочковые тахикардии
- Желудочковая тахикардия у больных без органического поражения сердца
- Синдром удлиненного QT (LQT)
- Синдром укороченного QT
- Аритмогенная правожелудочковая кардиомиопатия
- Синдром Бругада
- Трепетание и фибрилляция желудочков
- Внезапная смерть и ее профилактика
- Факторы риска возникновения фибрилляции желудочков у больных ИБС
- Профилактика ВСС у больных ИБС
- Гипертрофическая кардиомиопатия и риск ВСС
- Дилатационная кардиомиопатия, сердечная недостаточность и риск ВСС
- Клапанные пороки и риск внезапной смерти
- Аномалии отхождения коронарных артерий, мышечные мостики и риск внезапной смерти
- Нарушение функции проводящей системы сердца
- Внезапная смерть после аблации предсердно-желудочкового узла и после имплантации водителя ритма
- ВСС у людей со «здоровым» сердцем
- Реанимация в амбулаторных условиях
- Антиаритмические препараты
- Выбор антиаритмической терапии, её безопасность и эффективность при длительном лечении
- Литература
- Приложение Алгоритмы дифференциальной диагностики и выбора терапии