Желудочковая тахикардия у больных без органического поражения сердца
В большинстве случаев у больных с желудочковой тахикардией современные методы исследования выявляют патологические (структурные) изменения в миокарде. Но у небольшого количества больных каких-либо органических заболеваний сердца не удается обнаружить.
У больных с «нормальным» сердцем регистрируется мономорфная и полиморфная желудочковые тахикардии. В таких случаях считают, что у больных имеются т.н. первичные нарушения электрофизиологических свойств сердца.
Мономорфная желудочковая тахикардия. Источником эктопического ритма может быть правый или левый желудочек. В правом желудочке эктопическая активность возникает в выносящем тракте. Желудочковые комплексы на ЭКГ в грудных отведениях имеют форму блокады левой ножки пучка Гиса, а в стандартных регистрируется отклонение электрической оси вправо. Генез появления такого очага в миокарде остается неясным.
Некоторые особенности данной формы желудочковой тахикардии позволяют предполагать, что возникает она по механизму поздней постдеполяризации. В частности, под влиянием кальция или под влиянием адренергической стимуляции наблюдается её усиление. В клинических условиях возникновение пароксизма тахикардии может быть спровоцировано физической нагрузкой или инфузией изопреналина. Подавляется аритмия с помощью бета-адреноблокаторов, пульсурежающих антагонистов кальция (верапамил, дилтиазем). Купирование пароксизма может быть достигнуто после введения аденозина (АТФ). Этот факт позволяет считать, что циклический аденозинмонофосфат, вероятно, является внутриклеточным медиатором, способствующим возникновению аритмии. Антиаритмические препараты I А и I С классов также могут купировать данную форму аритмии.
Альтернативным методом лечения правожелудочковой тахикардии, имеющей эктопический генез, является радиочастотная деструкция этого очага. Отдаленные результаты после успешной деструкции очень хорошие. Поэтому при наличии возможности использования данного метода его следует считать предпочтительным.
У некоторых больных данная форма желудочковой тахикардии проявляется в виде коротких и очень часто рецидивирующих пароксизмов, которые обычно не трансформируются в фибрилляцию желудочков. Поэтому про
гноз жизни у таких больных благоприятный в отличие от желудочковой тахикардии у больных с правожелудочковой кардиомиопатией, имеющей в основе механизм ри-энтри в пределах пучка Гиса и его ножек.
В левом желудочке вблизи верхушки также может возникнуть очаг эктопической активности, который способен генерировать пароксизмы желудочковой тахикардии у больных, не имеющих какой-либо другой патологии сердца. На ЭКГ у таких больных во время пароксизма желудочковые комплексы в грудных отведениях имеют форму блокады правой ножки пучка Гиса, а в стандартных отведениях при этом выявляется отклонение электрической оси влево. Наиболее вероятным считается, что данная аритмия возникает по механизму ри-энтри. Циркуляция волны возбуждения происходит между ножками пучка Гиса. Отличительной особенностью её является то, что она также купируется антагонистами кальция. Но такая терапия в течение длительного времени иногда плохо переносится больными. В этих случаях другие анти- аритмики могут быть эффективны. Заболевание не характеризуется склонностью к прогрессированию. Но у некоторых больных тахикардия часто рецидивирует, самостоятельно не купируется и может привести к развитию арит- могенной кардиомиопатии. В таких случаях высокоэффективным методом лечения становится радиочастотная деструкция участка миокарда, располагающегося, как правило, в нижне-септальной части левого желудочка.
Полиморфная желудочковая тахикардия у больных с «нормальным» сердцем имеет более злокачественное течение, чем мономорфная тахикардия. Появление аритмии часто сопровождается обмороком и нередко она транс* формируется в фибрилляцию желудочков. Тахикардия возникает у лиц молодого возраста, провоцируется стрессом (физическим или эмоциональным). Вне приступа не удается выявить изменений со стороны сердца, в частности, результаты ЭКГ и ЭхоКГ исследований не имеют отклонений от нормы. Пароксизм обычно провоцируется ранней желудочковой экстра с и стол ой, интервал сцепления которой не превышает 250 мсек. Блокаторы бета-адренорецепторов не предупреждают возникновение аритмии и только у части больных этот эффект оказывают антагонисты кальция. Имплантация кардиовер- тера-дефибриллятора является сегодня наиболее эффективным методом лечения полиморфной желудочковой тахикардии у этой группы больных.
Катехоламинзависимая полиморфная желудочковая тахикардия. Данная форма аритмии встречается редко. Для нее характерно отсутствие ка- ких-либо структурных изменений в сердце при наличии пароксизмов полиморфной желудочковой тахикардии, вызываемых адренергической стимуляцией. Информация о таких случаях публиковалась давно, но данное её название было предложено A. Leenhardf с соавт. в 1995 г.
Аритмия связана с наличием генетических нарушений в семье. Установлено, что у 30-40% пробандов в семье наблюдались случаи внезапной смерти. Пока малочисленные генетические исследования позволяют предполагать наличие связи между данной формой аритмии и мутацией гена риано- диновых рецепторов (hRy R2), который располагается на хромосоме iq 42 - iq 43. Полиморфная тахикардия напоминает аритмии, вызываемыми перегрузкой кальцием при интоксикации сердечными гликозидами. Кроме того, аритмия провоцируется повышением активности симпатоадреналовой системы, что указывает на значение замедленной постдеполяризации в патогенезе аритмии.
На основании приведенных данных в настоящее время можно считать, что аритмия возникает в связи с генетически обусловленной внутриклеточной перегрузкой кальцием в результате его высвобождения из саркоплаз- матического ретикулума.
Клиника. Заболевание проявляется повторными обмороками. В большинстве случаев первый случай обморока наблюдается в детском возрасте (в среднем около 8 лет). Описаны случаи возникновения первого обморока в возрасте 10 мес. До настоящего времени диагноз устанавливался в среднем спустя 10-14 лет после первого обморока. Известен один больной, у которого заболевание впервые было распознано в возрасте 46 лет. Раннее появление обморока (в возрасте до 5 лет) ассоциируется с плохим прогнозом. Из представленных в литературе 58 случаев заболевания у 21 больного в семьях имелись внезапно умершие родственники или больные, страдавшие обмороками.
Длительные наблюдения (от 2 до 16 лет) и повторные обследования не выявили наличие других заболеваний сердца, кроме аритмии.
Возникновение у таких детей головокружения, обморока, иногда судорог часто объясняли ларингоспазмом, гиперчувствительностью вагуса, эпилепсией. Перечисленные симптомы возникали в связи со стрессом (эмоциональным или физическим). Прекращение нагрузки при появлении первых признаков (легкого головокружения) позволяет предупредить развитие обморока благодаря быстрому спонтанному купированию аритмии. В случае развития более тяжелого приступа и потери сознания часто удается зарегистрировать наличие повышенного артериального давления. Обморок может продолжаться от нескольких десятков секунд до нескольких минут и сопровождаться непроизвольным мочеиспусканием,дефекацией. Втечение длительного времени большинство больных без каких-либо реанимационных мероприятий спонтанно приходят в сознание. Но в некоторых случаях приступ заканчивается летальным исходом.
Редко дети отмечают наличие нехватки воздуха, боли в груди или сердцебиения.
ЭКГ данные. В покое ЭКГ нормальная, за исключением частоты сердечного ритма. Для детского возраста в норме характерна частота ритма более 90 ударов в 1 мин. У больных детей с катехоламинзависимой тахикардией, как правило, выявляется относительная брадикардия - в среднем ЧСС 60 в 1 мин; примерно у половины из них частота не превышает 60 ударов в минуту. Продолжительность коррегированного интервала QT у половины из наблюдавшихся больных была пограничной (400-440 мсек). Во время Хол- теровского мониторирования ЭКГ в случаях учащения синусового ритма в пределах 120-130 в мин у многих детей появляются экстрасистолы из ат- рио-вентрикулярного соединения, затем вначале возникают изолированные мономорфные желудочковые экстрасистолы, а в дальнейшем - тригеминия, бигеминия, мономорфная и двунаправленная желудочковая тахикардия. Если в это время физическая нагрузка прекращается, то аритмия самостоятельно купируется. Каких-либо ощущений во время тахикардии, её прекращения дети не отмечают. Но в тех случаях, когда нагрузка продолжается, происходит трансформация двунаправленной в полиморфную тахикардию с нерегулярной частотой желудочкового ритма (рис. 28), которая может напоминать фибрилляцию желудочков (350-400 импульсов в мин.). В это время возникает потеря сознания, продолжающаяся несколько десятков секунд. После прекращения тахикардии наблюдается длительная пауза, затем возникает ритм из атриовентрикулярного узла, после которого восстанавливается синусовый ритм, но иногда может на короткое время появляться предсердная тахиаритмия.
Инфузия изопротеренола в дозе, которая вызывает учащение ритма до 150-160 в 1 мин, также обычно провоцирует развитие нарушений ритма (желудочковые экстрасистолы, двунаправленную и иногда полиморфную желудочковую тахикардию).
Программируемая электрокардиостимуляция не выявляет наличие изменений электрофизиологических свойств миокарда и проводящей системы сердца, а также не провоцирует желудочковые нарушения ритма сердца.
Дифференциальный диагноз следует проводить с синдромом удлиненного QT, для которого также характерно возникновение полиморфной желудочковой тахикардии, провоцируемой, в основном, эмоциональным (звуковым) стрессом. У таких больных физический стресс редко вызывает тахикардию, а инфузия изопротеренола не провоцируют развитие нарушений ритма сердца. У таких больных продолжительность коррегированного интервала QT превышает 440 мсек.
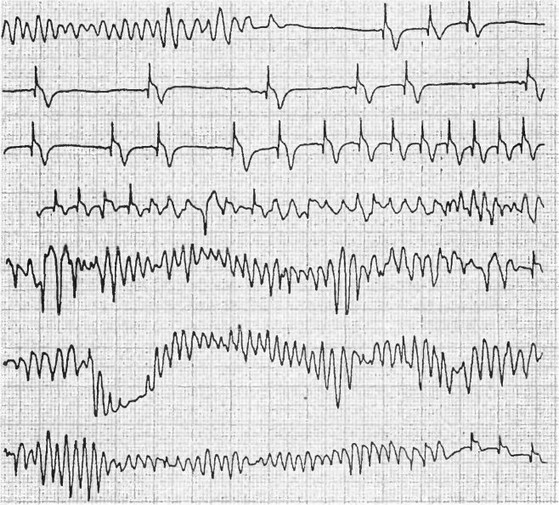
Рис. 28. Беспрерывная запись одного холтеровского отведения ЭКГ во время обморока больного.
Запись начинается с полиморфной желудочковой тахикардии, которая очень напоминает фибрилляцию желудочков и спонтанно купируется, замещается выскальзывающим ритмом из атриовентрикулярного соединения. На четвертом отрезке ЭКГ вновь зарегистрировано возникновение полиморфной тахикардии, переходящую в типичную пируэт желудочковую тахикардию. На последнем отрезке ЭКГ желудочковая тахикардия вновь спонтанно купируется
Но у некоторых родственников больных с катехоламинзависимой тахикардией может быть установлено наличие синдрома удлиненного QT или наличие пограничного увеличения продолжительности этого интервала. Поэтому необходимо проведение в таких семьях генетических исследований, что позволит, возможно, установить более точно различия или наоборот близость этих двух заболеваний.
У больных, у которых имеются тяжелые нарушения электролитного баланса (например, гипокалиемия у больных синдромом Конна) или выражен
ные метаболические нарушения, интоксикацию гликозидами, возможно возникновение двунаправленной, полиморфной желудочковой тахикардии.
Длительные наблюдения (в среднем 7 лет), а также длительный период наличия обмороков (в среднем 9 лет) до момента установления диагноза с большой вероятностью исключает наличие у таких больных скрытых заболеваний сердца (например, различные формы кардиомиопатий, хронического миокардита).
Лечение. Ретроспективный анализ данных, полученных при наблюдении
- больных и опубликованных в научной литературе показал, что среди 38 больных, которые лечились бета-адреноблокаторами, было 4 случая ВСС. В группе больных, не принимавших эти препараты (21 чел.), 10 чел. умерли внезапно в возрасте в среднем 19,5 лет (от 9 до 47 лет).
Попытки назначения некоторым больным препаратов из класса I или амиодарона не продемонстрировали наличия антиаритмического эффекта.
При выборе бета-блокатора A. Leenhardf с соавт. рекомендуют использовать надолол (коргард),так как он обладает достаточно длительным действием, позволяющим назначать его 1 раз в сутки. Доза препарата в группе наблюдавшихся больных колебалась от 40 мг до 80 мг в сутки. Антиаритми- ческая эффективность оценивалась с помощью Холтер ЭКГ, теста с физической нагрузкой. При подборе дозы стремились к тому, чтобы при физической нагрузке ритм сердца не превышает 130 в 1 мин. Но в процессе терапии при пробе с нагрузкой на частоте ритма 120-130 в 1 мин обычно появлялись одиночные экстрасистолы, реже куплеты или три и более подряд желудочковых экстрасистол, но с меньшей частотой (менее 220 в 1 мин). Нарушения ритма протекали бессимптомно.
Лечение переносилось больными удовлетворительно, лишь у некоторых в начале подбора дозы иногда появлялось чувство слабости которое вероятно было обусловлено брадикардией. Имевшаяся исходно относительная брадикардия существенно не усугублялась. В ночное время у отдельных больных периодически возникали синусовая брадикардия (ритм около 30 в 1 мин) и паузы, продолжительностью 2-3 сек. Брадикардия не вызывала появления каких-либо симптомов. Поэтому терапия подобранной дозой препарата продолжалась и не осуществлялась имплантация водителя ритма сердца. Больные лучше переносили физические нагрузки, у них не возникали длительные пароксизмы желудочковой тахикардии и обмороки.
При наблюдении за больными на терапии надололом в течение от 2 до 16 лету двух больных наблюдались обмороки и один из них внезапно умер. Обморок в одном случае был обусловлен тем, что больной не принял препарат, а в другом - принял надолол с опозданием на несколько часов.
Источник: Мазур Н.А., «ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ» 2005
А так же в разделе «Желудочковая тахикардия у больных без органического поражения сердца »
- Предисловие
- Механизм возникновения аритмий
- Общие клинические методы обследования больных с подозрением на наличие пароксизмальной тахикардии
- Пароксизмальные наджелудочковые тахикардии
- Синусовая спонтанная тахикардия
- Синусоваяузловая реципрокная пароксизмальная тахикардия
- Фокальная (эктопическая) предсердная тахикардия
- Предсердная макро-ри-энтри тахикардия
- Предсердно-желудочковая узловая тахикардия
- Эктопическая (фокальная) тахикардия из атриовентрикулярного соединения
- Непароксизмальная реципрокная тахикардия из атриовентрикулярного соединения
- Пароксизмальная предсердно-желудочковая реципрокная тахикардия
- Фибрилляция и трепетание предсердий
- Желудочковые тахикардии
- Синдром удлиненного QT (LQT)
- Синдром укороченного QT
- Аритмогенная правожелудочковая кардиомиопатия
- Синдром Бругада
- Трепетание и фибрилляция желудочков
- Внезапная смерть и ее профилактика
- Факторы риска возникновения фибрилляции желудочков у больных ИБС
- Профилактика ВСС у больных ИБС
- Гипертрофическая кардиомиопатия и риск ВСС
- Дилатационная кардиомиопатия, сердечная недостаточность и риск ВСС
- Клапанные пороки и риск внезапной смерти
- Аномалии отхождения коронарных артерий, мышечные мостики и риск внезапной смерти
- Нарушение функции проводящей системы сердца
- Внезапная смерть после аблации предсердно-желудочкового узла и после имплантации водителя ритма
- ВСС у людей со «здоровым» сердцем
- Реанимация в амбулаторных условиях
- Антиаритмические препараты
- Выбор антиаритмической терапии, её безопасность и эффективность при длительном лечении
- Литература
- Приложение Алгоритмы дифференциальной диагностики и выбора терапии