Реанимация в амбулаторных условиях
Выживаемость после остановки сердца варьирует от lt;5% до 60% в зависимости от наличия заболеваний сердца, присутствия свидетелей, механизма смерти (фибрилляция желудочков или асистолия). Остановка кровообращения обычно наблюдается в домашних условиях (около 2/3 случаев), и в большинстве случаев в присутствии свидетелей.
Международные рекомендации. До последнего времени во всех рекомендациях перед началом непрямого массажа сердца предлагалось определить пульс на сонных артериях. Но результаты последних исследований показали, что время, которое требуется для оценки наличия или отсутствия пульса на сонных артериях, значительно превышает 5-10 с (обычный рекомендуемый срок). Даже при длительной пальпации у 45% пациентов не удается определить пульс на сонных артериях, который на самом деле присутствует. Большинство этих исследований проводились у добровольцев с нор
мальным АД, т.е. в ситуации, которая значительно отличается от реальной (цианотичный пациент, лежащий без сознания на улице, у которого вероятно наличие гипотонии и вазоконстрикции).
В результате этих исследований международные эксперты сочли целесообразным не включать определение пульса на сонных артериях в программу обучения населения и рекомендовать проведение этого исследования только медицинским работникам. В связи с этим лица без медицинского образования должны использовать другие критерии при решении вопроса
о необходимости непрямого массажа сердца у взрослых пациентов, у которых отсутствуют сознание и дыхание. Было принято решение рекомендовать «искать признаки кровообращения» в виде движений, кашля, дыхательных движений. На это следует тратить не более 10 с.
Непрямой массаж сердца следует проводить со скоростью 100 в минуту у взрослых и детей; при этом руки должны находиться в области нижней части грудины.
Непрямой массаж сердца и дыхание рот-в-рот осуществляется в соотношении 15:2. Результаты исследований свидетельствуют о том, что перфузия коронарных артерий является недостаточной, если непрямой массаж сердца и дыхание рот-в-рот проводятся в соотношении 5:1 двумя участниками реанимации, как рекомендовалось ранее.
Искусственная вентиляция легких рот-в-рот без защиты дыхательных путей (например, с помощью интубации трахеи) сопровождается высоким риском попадания воздуха в желудок, регургитации и аспирации. Недавно было показано, что для обеспечения необходимой вентиляции легких при реанимации взрослых людей требуется меньший объем воздуха, так как продукция С02 при остановке сердца очень низкая. В настоящее время рекомендуемый объем вдыхаемого воздуха составляет всего 10 мл/кг (700-1000 мл); он может быть еще ниже (7 мл/кг), если обеспечивается дополнительная подача кислорода (400-600 мл). Такой объем соответствует обычной рекомендации обеспечивать движения грудной клетки при искусственной вентиляции легких.
Свидетель такого случая должен немедленно позвать на помощь и если он один, то больного можно на короткое время оставить, как только установлена остановка дыхания.
У умерших от травмы (включая утопление), остановка дыхания встречается значительно чаще остановки сердца, поэтому сохранение жизни зависит главным образом от немедленного начала искусственной вентиляции легких (срок, в течение которого можно вызвать помощь составляет 1 мин).
При сохранении спонтанного дыхания у человека, находящегося без сознания, существует риск обструкции дыхательных путей языком или в ре
зультате аспирации слизи и рвотных масс. Чтобы избежать этих проблем и обеспечить эффективное отхождение содержимого из полости рта, человека следует положить на бок.
Правила укладывания пострадавшего, находящегося без сознания, при сохранении спонтанного дыхания:
- Пострадавший должен лежать на боку.
- Положение должно быть стабильным.
- Следует избегать любого давления на грудную клетку, затрудняющего дыхание.
- Необходимо иметь возможность перевернуть больного на бок, а затем опять на спину.
- Необходимо контролировать состояние дыхательных путей и обеспечивать их проходимость.
- Положение больного не должно приводить к травмированию тканей.
Дефибрилляция. У взрослых в начале остановки сердца чаще всего
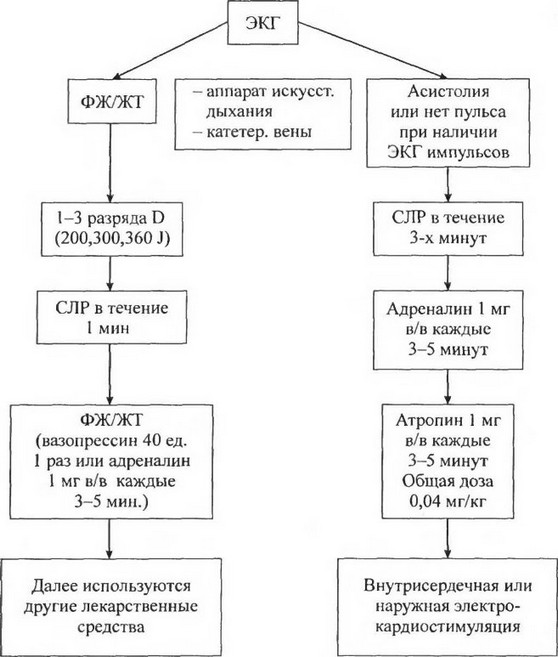
регистрируют фибрилляцию желудочков или желудочковую тахикардию. Большинство выживающих пациентов относятся к этой группе. Единственными вмешательствами, которые бесспорно увеличивают выживаемость, являются первичные реанимационные мероприятия и дефибрилляция. Фибрилляцию желудочков можно купировать, однако вероятность успешной дефибрилляции со временем значительно снижается. Амплитуда и форма волн при фибрилляции желудочков быстро ухудшаются, что отражает истощение запасов фосфатов, являющихся источником энергии для миокарда. Эффективность дефибрилляции частично зависит от наличия и качества первичных реанимационных мероприятий. В связи с этим приоритетной задачей является сокращение срока между остановкой сердца и дефибрилляцией.
При использовании обычных дефибрилляторов электрический шок наносят группами по три удара в последовательности 200 Дж, 300 Дж и 360 Дж.
Время заряда у современных дефибрилляторов достаточно короткое, что позволяет нанести три шока в течение одной минуты.
Обеспечение проходимости дыхательных путей и вентиляция легких. Оптимальной процедурой остается интубация трахеи. Альтернативным методом являются маска на гортань или Combitube, однако их использование требует большей тренировки и сопряжено с определенными проблемами. Правильность положения трубки следует подтвердить путем измерения С02 в конце выдоха.
Дыхательный объем при использовании мешка (с клапаном и маской) должен составлять 10 мл/кг (700-1000 мл) в течение 2 с (он должен быть доста-
Алгоритм оказания реанимационной помощи
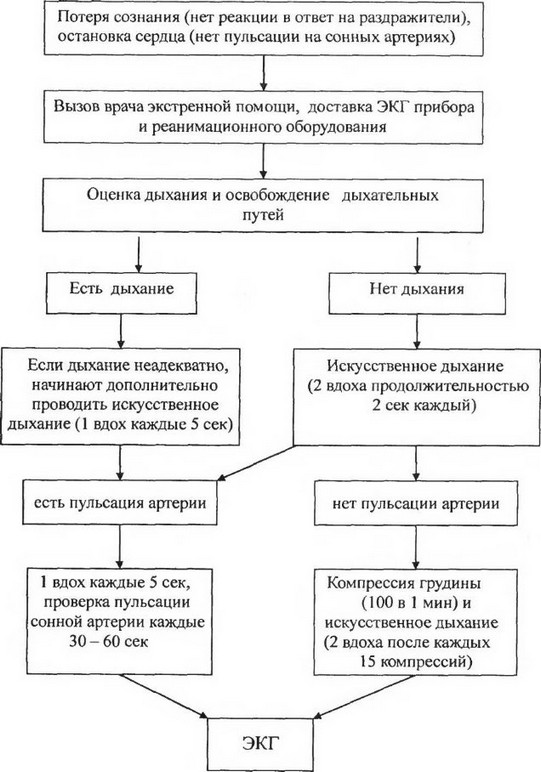
* CJIP: сердечно-легочная реанимация (искусственное дыхание и наружный массаж).
точным для явного подъема грудной клетки). При дополнительной подаче кислорода дыхательный объем можно снизить до 7 мл/кг (400-600 мл).
При обеспечении проходимости дыхательных путей с помощью трубки не требуется синхронизация вентиляции с непрямом массажем сердца, так как непрерывный массаж обеспечивает значительно лучшую коронарную перфузию.
(Продолжение СЛР при ФЖ/ЖТ после 360 J)
|
- кордарон: |
300 мг в/в , повторно через 3-5 мин. 150 мг, суточная доза 2,2 г в/в |
|
- лидокаин: |
1-1,5 мг/кг в/в, а далее каждые 5-10 мин. 0,5-0,75 мг/кг, общая доза до 3 мг/кг |
|
- магния сульфат: |
1-2 гр (2-4 мл 50% раств. в 10 мл. дист.воды (у больных с гипомагнеземией, пируэт ЖТ) |
|
- новокаин- амид: |
100 мг в/в, далее инфузия 20 мг/мин (макс. общая доза 17 мг/кг) при наличии рецидива ФЖ/ЖТ |
|
- бикарбонат 1 мэкв/кг в/в каждые 10 мин ( в случае наличия натрия: ацидоза), но при отсутствии интубации его введение бесполезно |
|
Повторные дефибрилляции, решение вопроса
о целесообразности продолжения реанимации
Дополнительные методы. Проводится изучение ряда новых методов реанимации, в том числе активной компрессии-декомпрессии, жилетов для сердечно-легочной реанимации, абдоминальной компрессии, однако возможность улучшения результатов вмешательства в клинических исследованиях убедительно не доказана.
Удар по грудине: может быть нанесен медицинским работником перед дефибрилляцией. Редко приносит пользу, если наносится более чем через 30 с после остановки сердца.
Сосудистый доступ: катетеризация центральной вены является оптимальным методом доставки лекарственных веществ в центральный кровоток. Однако чаще легче и безопаснее установить катетер в периферическую вену. После введения лекарственных средств этим путем катетер следует промыть 10-20 мл 0,9% физиологического раствора. Если венозный доступ обеспечить не удается, то адреналин, атропин и лидокаин можно вводить в трахеальную трубку. В этом случае используют более высокие дозы (в 2-3 раза) и разводят препарат в 10 мл стерильной воды.
Фармакотерапия. Вазопрессорные средства. В экспериментальных условиях адреналин улучшал миокардиальный и церебральный кровоток и увеличивал частоту реанимации животных. В более высоких дозах препарат давал больший эффект, чем в «стандартной» дозе 1 мг. Однозначных клинических данных, подтверждающих улучшение выживаемости и восстановление функции нервной системы при применении адреналина (независимо от дозы) у человека, нет. В связи с этим рекомендуемые показания, дозы и кратность введения адреналина остаются прежними (1 мг каждые 3 мин).
Необходимо соблюдать осторожность при применении адреналина у больных с остановкой сердца, вызванной кокаином и другими симпатомиметиками.
В экспериментах на животных вазопрессин (40 ед) вызывал значительное увеличение перфузии коронарных артерий. В связи с этим вазопрессин в настоящее время считают возможной альтернативой адреналину.
Противоаритмические средства. Данные, подтверждающие целесообразность применения противоаритмических средств на догоспитальном этапе реанимации при фибрилляции желудочков или желудочковой тахикардии, сопровождающейся отсутствием пульса, мало убедительны. Не установлено, что какой-либо препарат способен увеличить выживаемость.
При решении вопроса о противоаритмической терапии следует ориентироваться на следующие основные принципы:
- Решение о немедленном их введении зависит от стабильности состояния больного.
- Если оно нестабильно, то предпочтительно проведение дефибрилляции.
- Все противоаритмические препараты обладают аритмогенными свойствами.
- Применение более одного противоаритмического препарата нежелательною
- Если препарат не дает эффекта, то следует обсудить вопрос о дефибрилляции/кардиоверсии.
- У больных с нарушенной функцией миокарда большинство противоаритмических средств вызывают дальнейшее ее ухудшение.
Амиодарон является препаратом выбора у больных с фибрилляцией желудочков/желудочковой тахикардией, рефрактерной к первым трем электрическим шокам. Начальную дозу 300 мг на 20 мл 5% декстрозы вводят в виде болюса. При рецидиве фибрилляции желудочков/желудочковой тахикардии можно ввести дополнительно 150 мг внутривенно (также в разведенном виде) с последующей инфузией по 1 мг/мин в течение 6 ч а затем по 0,5 мг/мин (максимально 2 г).
Магний (8 ммоль) рекомендуется вводить при рефрактерной фибрилляции желудочков, если подозревается гипомагнезиемия, например, у больных, длительно получавших диуретики, вызывающие потерю калия.
Лидокаин и новокаинамид могут служить альтернативой, но не дополнением к амиодарону. Прокаинамид вводят по 30 мг/мин (общая доза 17 мг/кг). Необходимость в такой сравнительно низкой скорости инфузии делает этот препарат менее предпочтительным.
Бретилий (орнид) в настоящее время не рекомендуется применять.
Атропин играет важную роль в лечении брадиаритмий, сопровождающихся нарушением гемодинамики. Его можно назначать однократно в дозе
- мг внутривенно, учитывая низкий риск нежелательных эффектов. Эта доза достаточна для эффективного подавления активности блуждающего нерва у взрослых людей с сохранным сердечным выбросом.
Выявление и устранение обратимых причин. Во всех случаях следует искать причины или факторы риска внезапной смерти, требующие специального лечения:
- гипоксия;
- гиповолемия;
- гипер/гипокалиемия, гипокальциемия, ацидемия;
- гипотермия;
- напряженный пневмоторакс;
- тампонада сердца;
- тромбоэмболия или механическая обструкция (например, тромбоэмболия легочной артерии);
- передозировка токсических или лекарственных веществ.
Рекомендации по применению автоматических внешних дефибрилляторов. Дефибрилляция является единственным эффективным методом лечения фибрилляции желудочков или желудочковой тахикардии. Наиболее важным фактором, определяющим возможный эффект дефибрилляции, служит срок, прошедший после появления фибрилляции желудочков. Во внебольничных условиях главная цель ведения таких больных - как можно быстрее провести электрическую дефибрилляцию.
Благодаря появлению автоматических внешних дефибрилляторов дефибрилляцию может провести специально обученный человек, работающий в системе, которая находится под контролем медицинских работников.
Можно выделить следующие группы таких людей:
- персонал машин скорой помощи;
- пожарные, милиция, работники охранных предприятий, персонал, обслуживающий пассажиров самолетов;
- работающие в публичных местах, родственники больных группы риска.
Автоматический внешний дефибриллятор включает в себя систему автоматического анализа сердечного ритма. При использовании этого прибора присоединяют два электрода, которые анализируют ритм и наносят электрический шок. Информация выдается в виде голосового сообщения и/или выводится на дисплей, а дефибриллятор включается вручную. Специфичность диагностики фибрилляции желудочков составляет около 100%, чувствительность - 90-92%, однако она ниже в случае малоамплитудной фибрилляции желудочков. Описаны случаи ошибочной диагностики при использовании внешних автоматических дефибрилляторов у больных с водителем ритма.
Выживаемость при использовании автоматических внешних дефибрилляторов немедицинскими работниками при остановке сердца, связанной с фибрилляцией желудочков, варьировала от 0 до 54%. Вариабельность результатов может быть связана с различиями характеристик больных, качества регистрации, а также истинными отличиями эффективности работы автоматических внешних дефибрилляторов.
Недавно были проанализированы сведения о выживаемости в рамках 22 европейских служб скорой медицинской помощи. Выживаемость при всех типах остановки сердца составляла от 6 до 23%, а в присутствии свидетелей - от 13 до 55% (в 7 центрах выживаемость превысила 30%). Частично эти впечатляющие различия можно было объяснить системной ошибкой, связанной с отбором больных, и отсутствием единых определений. Высокая выживаемость была зарегистрирована в тех странах, где выполнялись следующие условия: высокая частота проведения сердечно-легочной реанимации свидетелями смерти, короткий срок до дефибрилляции, высокий уровень обучения и большой опыт работников, оказывающих первичную и вторичную помощь.
Во время полетов на самолетах ежегодно регистрируют до 1000 случаев смерти от остановки сердца. Недавно на самолетах нескольких авиалиний были установлены автоматические внешние дефибрилляторы. В настоящее время получены сообщения о результатах этой программы. В течение 64 мес (авиакомпания Qantas airlines) автоматические внешние дефибрилляторы использовали 63 раза для мониторирования сердечного ритма у пациентов с острыми заболеваниями и 46 раз при остановке сердца. Выживаемость при фибрилляции желудочков составила 26% и поэтому был сделан вывод, что использование автоматических внешних дефибрилляторов на самолетах и в терминалах в аэропортах является полезным при условии адекватного обучения персонала.
В настоящее время программы использования автоматических внешних дефибрилляторов частично внедрены в Европе и в США. Электрическая дефибрилляция является наиболее важным методом лечения фибрилляции желудочков. Выживаемость в первую очередь определяется сроком между остановкой сердца и проведением дефибрилляции. Ранняя дефибрилляция может быть осуществлена в случае обеспечения доступа к дефибрилляторам не только врачам, но и другим людям. Появление автоматических внешних дефибрилляторов значительно расширило возможности борьбы с остановкой сердца. Современные дефибрилляторы представляют собой простые и надежные устройства, которые могут быть использованы теми, кто прошел специальное обучение.
Многочисленные научные и клинические данные подтверждают, что ранняя дефибрилляция должна быть стандартной процедурой в медицинской практике.
Поэтому в международных рекомендациях 2000 года по реанимации сформулированы требования, предполагающие максимально широкое использование данного метода лечения:
- в любой машине скорой помощи, которая может выехать к внезапно умершему больному, должен находиться дефибриллятор и обученный персонал;
- обучение дефибрилляции должно быть одним из ключевых этапов подготовки врачей, медицинских сестер и других медицинских работников;
- дефибрилляторы должны находиться в общих больницах;
- необходимо продолжить изучение эффективности широкого использования автоматических внешних дефибрилляторов;
- повторные тренировки необходимо проводить по крайней мере каждые 6 мес. Обучение должны проводить сертифицированные инструкторы.
Источник: Мазур Н.А., «ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ» 2005
А так же в разделе «Реанимация в амбулаторных условиях »
- Предисловие
- Механизм возникновения аритмий
- Общие клинические методы обследования больных с подозрением на наличие пароксизмальной тахикардии
- Пароксизмальные наджелудочковые тахикардии
- Синусовая спонтанная тахикардия
- Синусоваяузловая реципрокная пароксизмальная тахикардия
- Фокальная (эктопическая) предсердная тахикардия
- Предсердная макро-ри-энтри тахикардия
- Предсердно-желудочковая узловая тахикардия
- Эктопическая (фокальная) тахикардия из атриовентрикулярного соединения
- Непароксизмальная реципрокная тахикардия из атриовентрикулярного соединения
- Пароксизмальная предсердно-желудочковая реципрокная тахикардия
- Фибрилляция и трепетание предсердий
- Желудочковые тахикардии
- Желудочковая тахикардия у больных без органического поражения сердца
- Синдром удлиненного QT (LQT)
- Синдром укороченного QT
- Аритмогенная правожелудочковая кардиомиопатия
- Синдром Бругада
- Трепетание и фибрилляция желудочков
- Внезапная смерть и ее профилактика
- Факторы риска возникновения фибрилляции желудочков у больных ИБС
- Профилактика ВСС у больных ИБС
- Гипертрофическая кардиомиопатия и риск ВСС
- Дилатационная кардиомиопатия, сердечная недостаточность и риск ВСС
- Клапанные пороки и риск внезапной смерти
- Аномалии отхождения коронарных артерий, мышечные мостики и риск внезапной смерти
- Нарушение функции проводящей системы сердца
- Внезапная смерть после аблации предсердно-желудочкового узла и после имплантации водителя ритма
- ВСС у людей со «здоровым» сердцем
- Антиаритмические препараты
- Выбор антиаритмической терапии, её безопасность и эффективность при длительном лечении
- Литература
- Приложение Алгоритмы дифференциальной диагностики и выбора терапии