17.8. Эпидемический паротит
Определение
Эпидемический паротит (синонимы: свинка, заушница, паротитная инфекция) — антропонозное вирусное инфекционное заболевание с воздушно-капельным механизмом передачи, встречающееся чаще всего у детей и характеризующееся преимущественным поражением слюнных желез, реже — других железистых органов (поджелудочная железа, яички, яичники и др.), а также центральной нервной системы (менингит, менингоэнцефалит), сопровождающееся симптомами умеренно выраженной интоксикации и обладающее склонностью к эпидемическому распространению.
Стандартное определение случая заболевания (СанПин М3 РФ, 2002) Эпидемический паротит характеризуется общей интоксикацией (слабость, недомогание, лихорадка) и одним или несколькими из следующих синдромов и симптомов:
• болезненное увеличение (распухание) одной или нескольких слюнных желез (одностороннее или двухстороннее) или резкие боли в эпигастральной области, тошнота, многократная рвота, напряженные мышцы живота, симптомы раздражения брюшины (панкреатит);
• у мужчин — сильные боли в области мошонки (чаше с одной стороны), иррадиирующие в нижние отделы живота, увеличение размеров яичка (орхит);
• у женщин — болезненность в подвздошной области (чаще с одной стороны) — оофорит;
• лихорадка до 39° С и выше, озноб, сильная головная боль, рвота, ригидность затылочных мышц, симптом Кернига и/или симптом Брудзинского — серозный менингит.
История
Эпидемический паротит был описан Гиппократом в V в. до н. э. Основополагающие исследования по эпидемическому паротиту в России были проведены И. Троицким (1887), который впервые показал, что эпидемический паротит не местное, а общее инфекционное заболевание.
Возбудитель
Возбудитель эпидемического паротита впервые выделен в 1934 г. Джонсоном и Гудпасчером (Johnson et Goodpasture). Это — полиморфный, РНК-содержащий вирус (mumps virus). Он обладает гемагглюгинирующей и гемолизирующей активностью в отношении эритроцитов человека, барана, морских свинок, а также аллергизирующими свойствами, которые используются в диагностических целях. Антигенная структура вируса стабильна и однородна, генетических рекомбинаций не обнаружено. Вирус малоустойчив к воздействию факторов внешней среды.
Механизм развития эпидемического процесса
Источник инфекции
Эпидемический паротит — антропоноз. Единственным источником возбудителя является больной человек.
Инкубационный период при эпидемическом паротите колеблется от 11 до 25 дней (чаще 15—18 дней).
Заразительный период начинается с последних дней инкубации и продолжается до окончания воспалительного процесса в слюнных железах. Больной особенно опасен для окружающих в период продрома и в первые 5—6 дней болезни. Длительность заразительного периода до 9 дней от начала болезни, после исчезновения клинических проявлений больной считается неопасным. Источниками инфекции могут быть больные не только с выраженными клиническими признаками болезни, но и люди со стертыми или бессимптомными формами эпидемического паротита.
Наличие лиц, имеющих антитела к антигенам вируса паротитной инфекции, среди непривитых и не болевших этой инфекцией детей в возрасте 1—3 (6,6% ) и школьников 8-18 лет (48,6%) подтверждает важную роль инаппарантных инфекций в формировании фактической иммунной прослойки среди населения и свидетельствует об интенсивности скрыто протекающего эпидемического процесса паротитной инфекции.
По имеющимся данным, до 40% случаев заболевания эпидемическим паротитом протекает в стертой и инаппарантной (бессимптомной) формах, эти случаи не регистрируются и, следовательно, их роль как источников инфекции не учитывается при организации и проведении противоэпидемических мероприятий.
Лица с инаппарантными или стертыми формами эпидемического паротита при отсутствии типичных манифестных случаев заболевания могут обеспечить непрерывность эпидемического процесса в коллективах, особенно в тех, где имеется высокая иммунная прослойка (вероятность появления бессимптомных форм в таких коллективах особенно высока).
Если стертые формы заболевания наблюдаются медицинскими работниками при отсутствии связей с манифестными формами паротита, то чаще всего они диагностируются как неспецифические лимфадениты, больные не подвергаются изоляции. При попадании таких больных в детские учреждения, там вслед за этими случаями, нередко одномоментно, может появиться несколько выраженных манифестных форм инфекции.
В типичных случаях заболевания эпидемическим паротитом поставить правильно диагноз нетрудно. Однако в годы активной специфической профилактики эпидемического паротита стали доминировать инап- парантные и стертые формы, поэтому источник инфекции сейчас удается выявить лишь в 45% случаев. Именно поэтому при определении случая должны включаться клинические, обязательно лабораторные критерии, а также, если возможно, эпидемиологические.
Подозрительным считают случай острого заболевания, при котором имеются один или несколько типичных клинических признаков эпидемического паротита, вероятным — случай острого заболевания, клинические признаки которого отвечают «Стандартному определению случая эпидемического паротита», а также имеется эпидемическая связь с другим подозрительным или подтвержденным случаем эпидемического паротита. Классифицированный как «подозрительный» или «вероятный» случай эпидемического паротита после лабораторного подтверждения диагноза считается «подтвержденным». Лабораторно подтвержденный случай необязательно должен отвечать клиническому определению случая (атипичные, стертые формы).
Механизм передачи
Основным механизмом передачи эпидемического паротита является воздушно-капельный. Возбудитель инфекции выводится во внешнюю среду с капельками слюны и внедряется в восприимчивый организм при оседании их на слизистой оболочке полости рта.
Капельный путь передачи при эпидемическом паротите имеет некоторые особенности в отличие от других инфекций с аналогичным путем передачи (грипп, корь, ветряная оспа и др.). При эпидемическом паротите вирус выделяется со слюной, что приводит к образованию крупных капель секрета. Кроме того, для клинической картины эпидемического паротита не характерны катаральные явления. Все это ведет к менее интенсивному рассеиванию инфекции, поэтому для осуществления передачи вируса эпидемического паротита необходим более тесный и продолжительный контакт с источником инфекции. Однако в тех случаях, когда эпидемический паротит сочетается с инфекциями, сопровождающимися катаральными явлениями, распространение вируса происходит значительно интенсивнее.
Некоторые исследователи считают, что в условиях вакцинопрофилак- тики эпидемического паротита существует вероятность возникновения врожденных форм этой инфекции.
Восприимчивость
Восприимчивость к эпидемическому паротиту высокая, однако сдвиг заболеваемости на более старшие возрастные группы, чем при других воздушно-капельных инфекциях, меньшая заболеваемость, чем при ветряной оспе и краснухе, свидетельствуют о меньших возможностях для эффективного заражения. После перенесения инфекции развивается полноценный и продолжительный иммунитет, повторные заболевания встречаются крайне редко.
Проявления эпидемического процесса
Интенсивность
Несмотря на широкое внедрение и достаточно высокую эффективность вакцины против эпидемического паротита, продолжают регистрироваться не только спорадические случаи, но и вспышки заболевания, особенно среди школьников. Данный факт приобретает особую актуальность, поскольку у подростков и особенно взрослых заболевание протекает значительно тяжелее, чем у детей, с более выраженным синдромом интоксикации. Кроме того, у женщин и особенно мужчин половозрелого возраста (у 20—30% заболевших мальчиков-подростков и 5% девочек) наблюдаются поражения половых желез (орхиты и оофориты), которые в дальнейшем нередко становятся причиной нарушения детородной функции и даже бесплодия. Наряду с бесплодием возможно развитие и других резидуальных явлений — хронического панкреатита (у 1 из 30 заболевших), сахарного диабета, хронического сиалоаденита, глухоты. Особенно опасно заболевание эпидемическим паротитом для беременных женщин в I триместре, так как при этом значительно возрастает смертность плода, обусловленная пролиферативным некрозом и васкулитом в плаценте. Борьба с эпидемическим паротитом требует особого внимания и в связи с поставленной ВОЗ задачей снизить к 2010 г. или ранее заболеваемость свинкой до уровня 1 на 100 тыс. населения.
Динамика
Эпидемический паротит распространен повсеместно с характерной для него неравномерностью распределения по территории, среди различных групп населения и во времени.
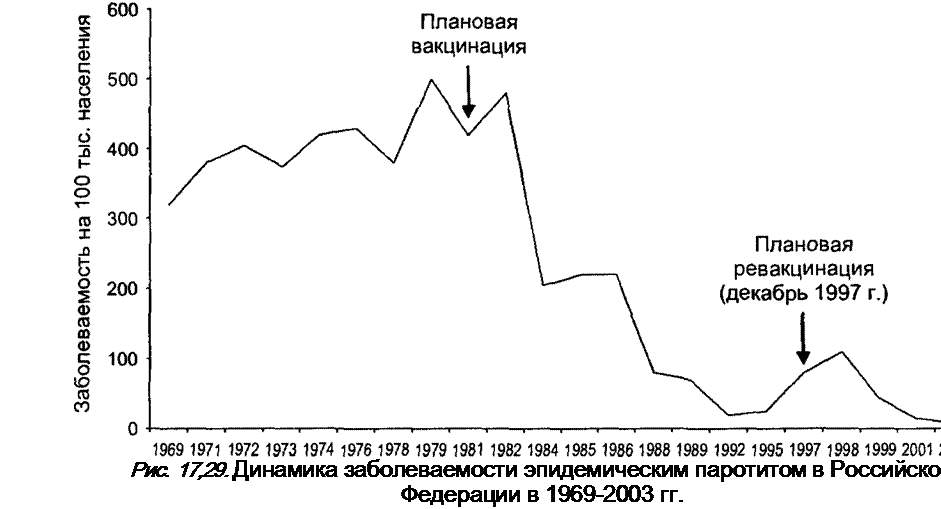
В динамике заболеваемости эпидемическим паротитом в России можно выделить три периода (рис. 17.29):
• первый — до вакцинации и первые годы после ее введения, средний показатель заболеваемости (за 30 лет до 1984 г.) 412,8 на 100 тыс. населения;
• второй — годы отчетливого проявления эффекта массовой иммунизации, заболеваемость, по сравнению с первым периодом,
снизилась в 4,7 раза (среднемноголетний показатель с 1984 по 1996 г. — 88,5 на 100 тыс. населения);
|
• третий — последние годы, когда заболеваемость эпидемическим паротитом несколько возросла и только в 2000—2003 гг. уровень ее значительно снизился.
В 1998 г. имел место один из самых интенсивных периодических подъемов заболеваемости, в целом по стране показатель составил 98,9 на 100 тыс. населения, а в отдельных субъектах Российской Федерации — от 200 до 400 на 100 тыс. населения (рис. 17.30). Это объясняется тем, что не во всех регионах обеспечивается вакцинация всего детского населения, а также — что, очевидно особенно существенно — неудовлетворительно поставлена система ревакцинации. Именно поэтому произошел сдвиг заболеваний на более старшие группы населения.
Сохранилась цикличность многолетней заболеваемости, что свидетельствует о несущественном влиянии социальных изменений на этот процесс. Периодичность в заболеваемости эпидемическим паротитом определяется как аэрозольным механизмом передачи этой инфекции, обеспечивающим быстрое вовлечение в эпидемический процесс всех восприимчивых лиц, так и иммунной прослойкой (коллективным иммунитетом), являющейся тормозом эпидемического процесса. Не выявлено никакой связи между многолетней динамикой заболеваемости эпидемическим паротитом и колебаниями уровня солнечной активности, как наиболее общего регулятора ритмики жизненных процессов на Земле.
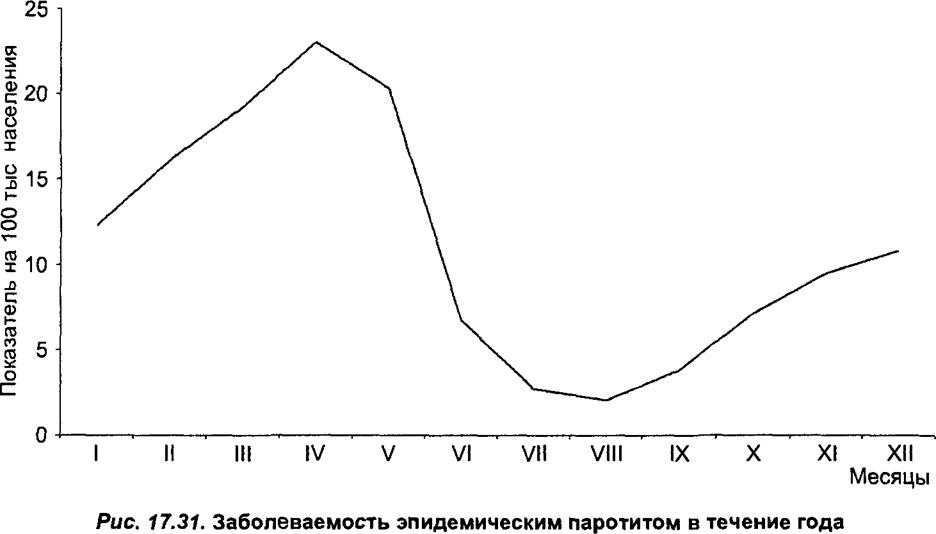
Заболеваемость паротитной инфекцией характеризуется выраженной сезонностью: минимальный уровень заболеваемости в летние месяцы, осеннее начало сезонного подъема, высокий уровень заболеваемости в зимне-весеннее время года и спад до минимального уровня летом (рис. 17.31 и 17.32).
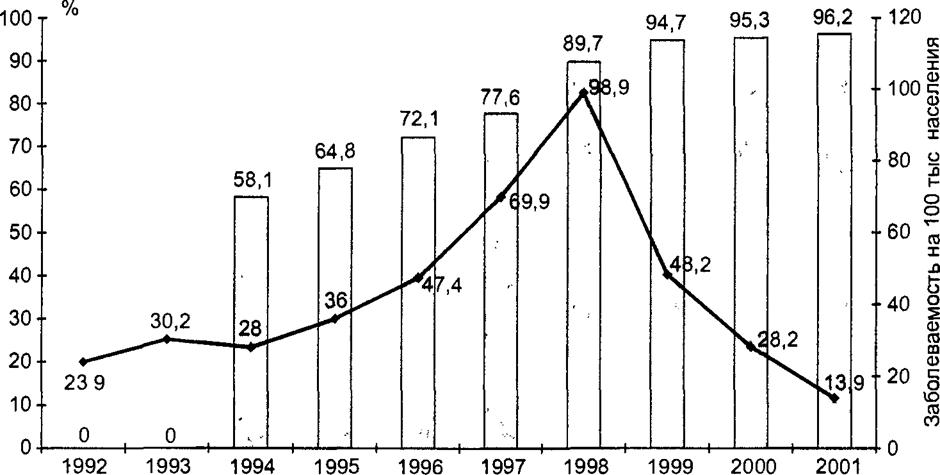
ПЗ своевременность охвата (%) прививками в возрасте 12 мес -4- заболеваемость на 100 тыс населения Рис. 17.30. Заболеваемость эпидемическим паротитом и своевременность охвата прививками в Российской Федерации в 1992-2001 гг. (Онищенко Г. Г., 2002 г.) |
Характер внутригодовой динамики заболеваемости различается в годы подъемов и снижений заболеваемости. Эти различия наиболее существенны в зимне-весенний или особенно в весенний период. В целом, периодические подъемы в системе многолетних циклов обусловлены резким повышением заболеваемости весной (см. рис. 17.31). Характерные колебания помесячной заболеваемости наблюдаются во всех возрастных группах. В формировании осенних подъемов заболеваемости принимают участие практически только дети из детских учреждений. Подъем заболеваемости в зимне-весенний период отмечается постоянно как среди детей, посещающих детские учреждения, так и среди детей домашнего воспитания. Ежегодно повторяющееся осеннее начало сезонных подъемов заболеваемости, обусловленное практически только заболеваемостью «организованных» детей, связано с действием социального фактора — началом общения детей в коллективах. С этим социальным фактором не связаны зимне-весенние подъемы заболеваемости среди детей домашнего воспитания, все изменения сезонности в годы подъемов по сравнению с годами снижения заболеваемости, а также подъемы заболеваемости среди детей из детских коллективов. Принято считать, что зимне-весенние и весенние подъемы заболеваемости связаны с действием в эти месяцы факторов погоды на общую иммунологическую реактивность. В последние годы наметилась тенденция в сторону заметного роста осеннего подъема (см. рис. 17.32). Это, по-видимому, объясняется, во-первых, уменьшением доли так называемых организованных детей, а во-вторых (это, вероятно, главное), нарушением в системе ревакцинации детей школьного возраста, что привело к вспышкам среди школьников, причем более всего — в осеннее время.
 |
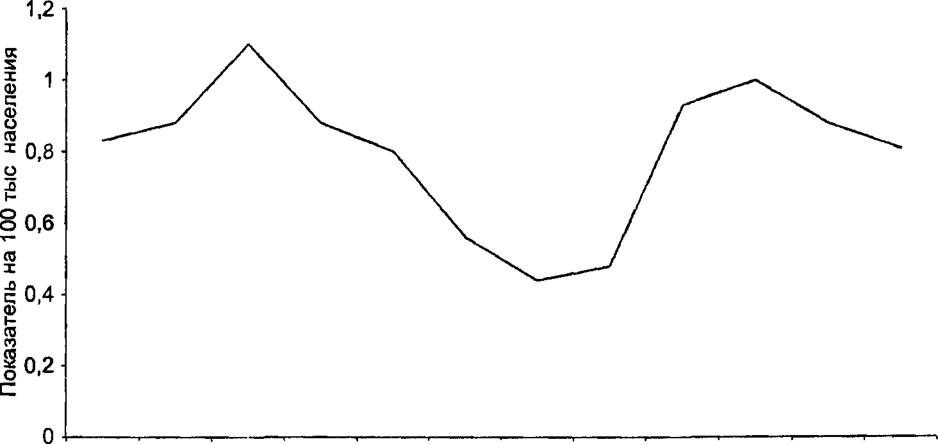
I II III IV V VI VII VIII IX X XI XII Месяцы Рис. 17.32. Помесячная заболеваемость эпидемическим паротитом в последние годы |
Структура
Эпидемический паротит издавна считается «детской» инфекцией и инфекцией организованных коллективов. Показатели заболеваемости городского населения, как и ранее, превышают показатели заболеваемости сельского населения, что объясняется не только большей плотностью населения в городах, но и более высоким уровнем медицинского обслуживания городского населения по сравнению с сельским.
До начала массовой иммунизации дети в возрасте до 14 лет составляли более 95% от общего числа заболевших эпидемическим паротитом. В условиях массовой плановой вакцинации возрастная структура заболевших претерпела существенные изменения. Удельный вес детей 3—6 лет
снизился с 50 до 29,5%. При этом среди заболевших существенно возросла доля детей 10—14 лет, значительно увеличился удельный вес молодежи в возрасте от 15 до 19 лет, более чем в 2 раза повысился удельный вес лиц в возрасте 20 лет и старше. В годы минимальной заболеваемости отличия в возрастной структуре заболевших паротитной инфекцией от таковой в довакцинальный период не столь существенны. Таким образом, вследствие проведения плановой вакцинации детей наблюдается выраженное «повзросление» эпидемического паротита, что прежде всего связано с недостаточной продолжительностью искусственного иммунитета после первичной вакцинации. Это «повзросление» с введением ревакцинации постепенно идет на убыль. Нарушения в режиме ревакцинации (обязательность, время, доза) опасны еще и тем, что появляется риск заболевания женщин и, следовательно, развития врожденных форм эпидемического паротита среди новорожденных. Закономерным следствием отсутствия антител к вирусу эпидемического паротита у части матерей является также то, что их новорожденные дети, не обладая пассивным (материнским) иммунитетом, не защищены от этой инфекции с момента рождения и могут активно вовлекаться в эпидемический процесс паротитной инфекции в течение первого года жизни.
В период массовой иммунизации детского населения заболеваемость все больше приобретает спорадический характер: в 78—95% очагов регистрируется лишь 1 случай эпидемического паротита. Очаговость обусловлена вспышками прежде всего в детских, подростковых учреждениях (школы, училища) и вузах.
В целом же массовая иммунизация против эпидемического паротита изменила основные характеристики эпидемического процесса этой инфекции: резко снизился уровень заболеваемости (в 2003 г. в РФ он составил 6,45 на 100 тыс. населения), увеличилась продолжительность эпидемических циклов до 7—8 лет, сгладились сезонные колебания заболеваемости, изменилась ее возрастная структура, уменьшилась очаговость.
^Факторы риска
Основной фактор риска — нарушения в системе вакцинации и ревакцинации.
Эпидемиологический надзор
Эпидемиологический надзор за паротитной инфекцией представляет собой постоянное наблюдение за эпидемическим процессом — оценку общей инцидентности, инцидентности в городских условиях и среди сельских жителей, возрастного распределения заболеваемости, слежение за привитостью населения (вакцинация и ревакцинация). Кроме того, специализированные учреждения оценивают иммунологическую структуру и циркуляцию возбудителя. Данные практических и научных учреждений позволяют разрабатывать прогноз и целенаправленные мероприятия.
Примером осуществления эпидемиологического надзора при эпидемическом паротите может служить приведенное ниже исследование.
35В
Для выяснения причин возникновения очагов эпидемического паротита с большим числом случаев в коллективах с высокой иммунной прослойкой были проведены серологические исследования у контактных детей в 20 очагах, зарегистрированных в средних школах Москвы. При документально определенной иммунной прослойке 95,8—97,0% фактическая иммунная прослойка оказалась значительно ниже — 57,9-68,7% (с учетом лиц с титрами антител в ИФА 1:100) и 21,0-54,9% (с условно защитными титрами антител).
Надо отметить, что иммунная прослойка обычно определяется путем расчета суммарного удельного веса в коллективе лиц, переболевших эпидемическим паротитом ранее, и лиц, привитых против этой инфекции. Однако, как показали проверочные иммунологические исследования, такой подход оказывается не всегда надежным. Так, при серологическом обследовании привитых школьников было выявлено 31,6% серонегативных лиц и 20,9% детей с низкими титрами антител. Среди обследованных контактных в очагах паротитной инфекции и перенесших эпидемический паротит 30,8±7,4% оказались серонегативными. По-видимому, диагноз паротитной инфекции у этих детей был поставлен ошибочно.
Профилактические и противоэпидемические мероприятия
Традиционно для профилактики эпидемического паротита рекомендуются изоляционные (не менее 9 дней) и режимно-ограничительные (наблюдение за соприкасавшимися в течение 21 дня с момента выявления первого больного) мероприятия.
Однако основным противоэпидемическим и профилактическим мероприятием с выраженной потенциальной эффективностью является иммунизация детей живой паротитной вакциной. Живая паротитная вакцина (ЖПВ) отечественного производства создана под руководством А. А. Смо- родинцева на основе аттенуированного штамма вируса паротита Л-3 (Ленинград-3), выращенного на культуре клеток японских перепелов. Вакцинация против эпидемического паротита осуществляется однократно в возрасте 12 мес моно- или ассоциированными препаратами. Ревакцинацию проводят также однократно в возрасте 6 лет перед поступлением ребенка в школу. Вакцинация возможна и зарубежными комбинированными вакцинами MMR и Приорикс, зарегистрированными в России.
В тех случаях, когда из-за противопоказаний невозможно в срочном порядке провести вакцинацию лицам, находившимся в контакте с больным эпидемическим паротитом (не привитым и не болевшим ранее паротитом детям в возрасте от 12—15 мес до 15 лет), пассивная иммунопрофилактика этой инфекции с помощью гомологичного противопаротитного иммуноглобулина является единственным средством предотвращения заболевания паротитом. Кроме того, донорский или (при наличии) проти- вопаротитный иммуноглобулин весьма эффективен для целей профилактики и лечения осложнений паротитной инфекции. У лиц, получивших вакцину против эпидемического паротита, вырабатывается противовирусный иммунитет, который защищает от заболевания паротитом более 80 % привитых и предотвращает развитие токсических форм заболевания и осложнений. Сформированный поствакцинальный иммунитет сохраняется не менее 6—8 лет.
Основной целью органов и учреждений здравоохранения, Государственной санитарно-эпидемиологической службы Российской Федерации в области борьбы с эпидемическим паротитом в настоящее время является неукоснительная реализация системы вакцинации и ревакцинации и снижение заболеваемости эпидемическим паротитом до уровня не более 5 на 100 тыс. населения к 2010 г.
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005
А так же в разделе «17.8. Эпидемический паротит »
- Глава 16 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ФЕКАЛЬНО-ОРАЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 16.1. Шигеллезы
- 16.2. Кишечные эшерихиозы
- 16.2. Брюшной тиф и паратифы А и В
- Холера
- 16.4. Ротавирусный гастроэнтерит
- 16.4. Полиомиелит
- 16.7. Энтеровирусные неполиомиелитные инфекции
- 16.4. Вирусный гепатит А (ВГА)
- 16.9. Вирусный гепатит Е
- 16.9. Протозойные кишечные инвазии
- 16.10.1. Амебиаз
- 16.10.2. Балантидиаз
- Криптоспоридиоз
- 16.10.3. Лямблиоз
- 16.9. Кишечные гельминтозы
- 16,12. Перкутанные гельминтозы
- Глава 17 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ВОЗДУШНО-КАПЕЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 17.1. Дифтерия
- 17.2. Коклюш
- 17. 3. Стрептококковые инфекции (стрептококкоз)
- 17.4. Менингококковая инфекция
- 17.5. Туберкулез
- 17.5. Грипп и острые респираторные заболевания (ОРЗ)
- 17.6.1. Парагриппозная инфекция
- 17.6.2. RS-инфекция
- 17.6.3. Коронавирусные инфекции
- 17.6.5. Аденовирусная инфекция
- 17.6.6 Микоплазмоз
- 17.6.7. Грипп
- 17.5. Корь
- 17.9. Инфекция, вызываемая вирусом варицелла-зостер: ветряная оспа и опоясывающий лишай
- 17.10. Краснуха
- Глава 18 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С КОНТАКТНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 18.1. ВИЧ-инфекция — СПИД
- 18.2. Вирусные гепатиты с контактным механизмом передачи
- 18.2.1. Вирусный гепатит В
- 18.2.2. Дельта-гепатит
- 18.2.3. Вирусный гепатит С
- 18.2.4. Вирусный гепатитС
- 18. 2. 5. Другие (предполагаемые) вирусные гепатиты