Глава 17 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ВОЗДУШНО-КАПЕЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
Воздушно-капельному механизму передачи соответствует локализация возбудителя в дыхательной системе организма.
Необходимо отметить, что существует несколько названий обсуждаемого механизма передачи. Наряду с приведенным в заголовке названием эта группа инфекций имеет наименования аэрогенных, аспирационных, аэрозольных, капельных.
Термин «аэрогенный» наименее удачен, поскольку воздух не создает, не генерирует эту группу болезней, а является только средой для передачи возбудителей Термин «аспирационный» также нельзя считать удачным: аспирация, вдыхание является только частью (третьей фазой) механизма передачи. Кроме того, понятие аспирации носит более универсальный характер — возможна аспирация возбудителей, существующих за счет иных механизмов передачи, а также различных химических и физических агентов, не имеющих отношения к воспроизведению инфекционного процесса. Название «аэрозольный» нельзя принять потому, что аэрозоли часто приводят к заболеваниям, которые не могут быть отнесены к эволюцион- но сформировавшимся инфекциям дыхательной системы. Так, во время Великой Отечественной войны была эпидемия туляремии среди военнослужащих и жителей прифронтовых районов (1942—1943 гг). В 75—80% случаев заболевание протекало как пневмония или бронхопневмония, поскольку заражение происходило из-за вдыхания при переборке снопов зерновых культур и сена твердофазных аэрозолей — пыли, содержащей высохшие выделения (моча, фекальные массы) мышевидных грызунов. Такая же ситуация имеет место при геморрагической лихорадке с почечным синдромом. Описаны хорошо диагностированные эпидемии Ку-ли- хорадки и бруцеллеза в результате вдыхания контаминированных твердофазных аэрозолей (пыли). В учреждениях, готовивших вакцину против сыпного тифа, пока не были приняты соответствующие меры безопасности ог аэрозольного заражения, среди персонала и посетителей отмечалась высокая заболеваемость сыпным тифом
Итак, термин «аэрозольный» не отражает специфику механизма передачи, которая сформировалась в процессе эволюции паразита, он имеет более широкий смысл.
Понятия «капельный» и «воздушно-капельный» по существу синонимы, однако капли могут образоваться не только в воздушной среде, поэтому термин «воздушно-капельный» более точно отражает суть явления. Воздушно-капельный механизм — это то, что обеспечивает сохранение паразитических видов, основной локализацией для которых стала дыхательная система. Заражение пылью (а не капельками) даже при туберкулезе наблюдается весьма редко — в очагах, где возможно заражение пылью, содержащей туберкулезную палочку, гораздо раньше люди успевают заразиться, вдыхая зараженные капельки. Пылевая фаза аэрозоля не в состоянии обеспечить сохранение паразитического вида — Mycobacterium tuberculosis.
На рис. 17.1 и 17.2 представлена схема воздушно-капельного механизма.
Человек при разговоре, особенно громком, при актах, сопровождающих патологию — кашле, чиханье, выбрасывает в воздух в виде капелек слизь, находившуюся на поверхности эпителия (первая фаза механизма передачи). За счет кинетической энергии выброса капельки слизи летят вперед на несколько метров (при громком разговоре) и даже до десятка метров (при чиханье, особенно при кашле). Пространство, в котором оказываются выброшенные капельки, проецируется на землю (пол) в виде эллипса, именуемого динамической проекцией. В зоне динамической проекции под действием гравитационных сил (притяжение Земли) происходит оседание капелек. Быстрее всего оседают крупные капельки (диаметром примерно 100 мк), хотя, обладая наибольшей кинетической энергией, они летят дальше всего. Процесс оседания ускоряется за счет агрегации (коагуляции) частиц и завершается в течение нескольких секунд — это срок существования капельной фазы аэрозоля. В зоне динамической проекции концентрация аэрозольных частиц (капелек) максимальная для каждого эпизода формирования аэрозолей и более или менее постоянная, поскольку оседание сопровождается уменьшением объема,
занятого аэрозолями. Наряду с оседанием наблюдается рассеивание мелких аэрозольных частиц (диаметр примерно 10 мк и меньше). Рассеивание сопровождается уменьшением концентрации аэрозольных частиц пропорционально квадрату расстояния, т. е., например, на расстоянии
3 м от места формирования аэрозоля концентрация уменьшается в 9 раз,
4 м — в 16 раз и т. д. (см. рис. 17.2).
Рассеивание продолжается до достижения постоянной (единой) концентрации для данного объема помещения, в условиях открытого пространства (вне помещений) рассеивание даже при отсутствии ветра ведет к очень быстрому падению концентрации до нулевого уровня. Эти мелкие частицы начинают по поверхности подсыхать, формируя так называемые ядрышки (внутри сохраняется влажный субстрат), затем полностью высыхают, превращаясь в пыль. Осевшие на поверхность капельки также высыхают и при движении воздуха (при уборке помещения и т. д.) могут формировать вторичные твердофазные аэрозоли — пыль (все разбираемые процессы характеризуют вторую фазу механизма передачи). Наряду с представленной достаточно принципиальной, хотя и весьма схематичной, трансформацией физического состояния аэрозоля (так называемым его «физическим распадом»), имеет место также «биологический распад», т. е. отмирание микроорганизмов, находящихся в аэрозольных частицах.
Вдыхание аэрозолей, содержащих микроорганизмы, ведет к заражению (третья фаза механизма передачи). Крупные аэрозольные частицы (примерно 100 мк) оседают в самых верхних отделах дыхательного тракта (носу и носоглотке), чем мельче аэрозольные частицы, тем они глубже проникают в дыхательную систему. Аэрозольные частицы размером менее 50 мк оседают не все: движение воздуха в дыхательном тракте ведет к тому, что часть мелких и, соответственно, легких частиц при выдохе удаляется. Чем мельче частицы, тем вероятность их удаления выше. Указанное обстоятельство весьма заметно сказывается на характере развития эпидемического процесса. Вероятность инфицирования при адаптации паразита к верхним отделам дыхательного тракта всегда выше, чем в тех случаях, когда вегетация паразита более всего возможна в нижних отделах, в частности в альвеолах. Именно поэтому при гриппе (особенно при появлении новых разновидностей вируса А), при кори в допрививочное время, при ветряной оспе и некоторых других заболеваниях эпидемический процесс развивается остро, бурно, а скажем, при микоплазменной инфекции, для которой более всего характерно развитие пневмонии, эпидемический процесс развивается сравнительно вяло, медленно, и уровень заболеваемости обычно не очень высок.
Воздушно-капельный механизм обеспечивает настолько быстрое перемещение паразита от донора к реципиенту (от источника инфекции до восприимчивого организма), что в эволюции большинства паразитов не произошло формирование устойчивых рас. Большинство микроорганизмов сохраняется во внешней среде всего несколько минут. Схематично дифференциация возбудителей инфекций дыхательного тракта по устойчивости во внешней среде представлена в табл. 17.1.
Некоторые возбудители, сохраняя устойчивость, могут терять вирулентность. Например, гемолитический стрептококк группы А во внешней среде очень быстро лишается поверхностной М-субстанции и, соответственно, вирулентности (так называемое «старение» возбудителя).
В табл. 17.2 показана принципиальная вероятность сохранения приведенных трех групп возбудителей в различных фазах аэрозоля.
Как известно, заболеваемость гриппом, корью (в допрививочное время), ветряной оспой, краснухой, менингококковой инфекцией (в последнем случае — если учитывать не только генерализованные манифестные формы) и другими болезнями, возбудители которых слабоустойчивы во внешней среде, занимает доминирующее положение в патологии (или инфицированное™ — менингококковая инфекция) дыхательных путей.
Заболеваемость дифтерией (допрививочное время), скарлатиной и стрептококковой ангиной, стафилококковой инфекцией дыхательных путей была всегда (даже если учесть носительство) ниже (или иногда равнялась) заболеваемости вышеназванными нозоформами. Инцидентность (не превалентность) при туберкулезе также уступает инцидентности при нозоформах, вызванных слабоустойчивыми возбудителями.
Все приведенные данные указывают на то, что устойчивость возбудителя во внешней среде при инфекциях дыхательных путей не имеет принципиального значения: заражение происходит на достаточно близком расстоянии чрезвычайно быстро, т. е. практически только капельной фазой аэрозоля. Надо, правда, заметить, что и капельная фаза с увеличением расстояния между источником инфекции и восприимчивыми людьми, как уже сказано, постепенно теряет свое значение. На стр. 112 показано, что в условиях домашнего общения при дифтерии соотношение носители : больной составляет 6:1, при общении в школе 47:1. Таким образом, с увеличением расстояния существенно возрастает вероятность при инфицировании стать носителем (заражение малыми дозами), а не заболеть. По-видимому, за счет уменьшения объема пространства, занятого капельной фазой, по мере увеличения расстояния между источником инфекции и восприимчивым организмом, снижается уровень инфицирующих дозировок, а затем и вероятность заражения. Рассеивание мелкодисперсных аэрозолей сопровождается быстрым и резким уменьшением концентрации аэрозольных частиц («ядрышек») и, соответственно, микроорганизмов. Это сводит к минимуму и даже к нулю значение мелких рассеянных частиц в эффективном (т. е. ведущем к развитию инфекционного процесса) заражении людей. Капельная фаза аэрозоля настолько опасна, что даже при туберкулезе практически все заражаются сразу при встрече с источником инфекции, последующее заражение контаминированной пылью (осевшими в зоне динамической проекции на поверхность и затем высохшими капельками) вполне реально, но оно, как правило, запаздывает. Впрочем, вполне возможно заражение пылью и после удаления источника инфекции, хотя весь эпидемиологический опыт показывает наибольшую опасность именно тесного общения с больным, который выделяет туберкулезную палочку. Но, как уже говорилось, не заражение пылью обеспечивает сохранение паразитического вида — туберкулезной палочки. Следует остановиться также на особенности заражения при натуральной оспе. Опасность заражения окружающих появляется при тесном общении с больным примерно с 5—6-го дня после начала заболевания, тогда, когда происходит вскрытие энантем на поверхности эпителия верхних отделов дыхательного тракта (чаще всего носоглотки), т. е. капельной фазой аэрозоля. Наблюдались также случаи заражения как бы на расстоянии, т. е. без очевидных контактов с больным оспой. Это происходило при переборке белья больных, в частности имели место прачечные очаги при возникновении завозных эпидемий оспы (Брайтон, Москва и др.). Однако в этих случаях заражение происходит из-за формирования вторичных твердофазных аэрозолей, которые имеют иное происхождение (не результат выделения слизи из дыхательного тракта). На белье больных сохраняется материал пораженного кожного эпителия после подсыхания и слущивания элементов сыпи, в которых содержится вирус. Такой способ заражения — дополнительный, не обязательный для сохранения паразитического вида. Таким образом, если говорить о сущности механизма передачи, который сформировался в процессе эволюции инфекций дыхательных путей и обеспечивает сохранение паразитических видов, то мы должны говорить не вообще об аэрозольном механизме, а воздушно-капельном. При этом, нет сомнения, надо учитывать возможность заражения при туберкулезе пылью, так же, как иметь в виду опасность заражения пылью при туляремии, Ку-лихорадке и некоторых других заболеваниях, имеющих иной механизм передачи.
Воздушно-капельный механизм передачи в современном обществе действует настолько быстро, настолько эффективно, что большинство людей встречаются с возбудителем уже в первые годы жизни. При многих инфекциях дыхательных путей, для которых характерно после перенесения заболевания развитие стойкого и достаточно надежного иммунитета, поражаются главным образом дети (дети — группа риска), поэтому часто эти инфекции называют «детскими» (рис. 17.3, 17.4 и табл. 17.3).
Условность этого термина очевидна: если по тем или иным причинам взрослые в предшествовавшей жизни избежали заражения, то при первой же встрече с возбудителем в дозировках, обеспечивающих эффективное заражение, они заболевают, причем часто очень тяжело.
Для воздушно-капельных инфекций характерна сезонность: активизация эпидемического процесса начинается осенью, главным образом за счет роста (появления) заболеваемости в детских коллективах. Этот подъем заболеваемости населения продолжается зимой, весной он может быть особенно выраженным, затем наступает существенное падение заболеваемости. В этом сезонном подъеме проглядываются два этапа: осенний (осенне-зимний) и весенний (иногда поздне-зимний — весенний). Старт первому этапу дает формирование после летних отпусков коллективов, особенно детских (социальный этап), второй этап можно назвать биологическим, он обусловлен падением резистентности организма, прежде всего снижением иммунологической реактивности (рис. 17.5).
На рис. 17.5 представлена динамика заболеваемости менингококко- вой инфекцией, носительства и уровня антител против менингококков в крови здоровых людей в показателях наглядности (исходная точка — сентябрь). Приведенные кривые отражают динамику, но не позволяют сопоставить истинные уровни: носительство из-за чрезвычайно высокой интенсивности циркуляции возбудителя возможно представить в процентах (при менингококковой инфекции уровень носительства достигает 10% и даже выше при моментном обследовании), инцидентность, к счастью, не высока — обычно даже в неблагополучные годы не более 8—10 случаев на 100 тыс. населения в год. При менингококковой инфекции очень быстро идет проэпидемичивание за счет чрезвычайно активного носительства. Из рис. 17.5 можно видеть, что возможности проэпидемичивания подвержены сезонным колебаниям: на фоне роста уровня носительства зимой, уже в январе и особенно весной, несмотря на энергичное стимулирование иммунитета, титры антител в крови населения падают, и как следствие — растет заболеваемость.
Как уже указывалось, в связи с тем, что население более всего уязвимо в отношении инфекций с воздушно-капельным механизмом передачи (этот механизм как бы наиболее адекватен современному обществу), заболеваемость этой группой не управляемых с помощью средств специфической профилактики нозоформ наибольшая (рис. 17.6).
Как известно, в группе воздушно-капельных инфекций отчетливо проявляется их ранговое значение в заболеваемости населения. Так, в допри- вивочное время самая высокая инцидентность была при кори, затем следовала инцидентность при ветряной оспе, потом при краснухе и т. д. Это явление нередко объяснялось особой «летучестью» вируса кори и некоторыми другими фантастическими предположениями. Между тем, объяснение может быть простым: чем интенсивнее происходит выделение возбудителя источником инфекции (высока концентрация возбудителя в слизи, высокое количество выделяемой слизи) и чем меньше при этом инфици
рующая доза, ведущая к манифестации инфекционного процесса, тем выше инцидентность. Значительные возможности к распространению заболеваний ведут к проэпидемичиванию населения, что проявляется в цикличности многолетней динамики эпидемического процесса (рис. 17.7).
Заболеваемость в годы подъема, как оказалось, чаще всего связана с сезонным подъемом, причем со вторым его этапом (рис. 17,8), по-видимому, популяционный иммунитет становится ненадежным именно в это время.
Необходимо отметить, что существует несколько названий обсуждаемого механизма передачи. Наряду с приведенным в заголовке названием эта группа инфекций имеет наименования аэрогенных, аспирационных, аэрозольных, капельных.
Термин «аэрогенный» наименее удачен, поскольку воздух не создает, не генерирует эту группу болезней, а является только средой для передачи возбудителей Термин «аспирационный» также нельзя считать удачным: аспирация, вдыхание является только частью (третьей фазой) механизма передачи. Кроме того, понятие аспирации носит более универсальный характер — возможна аспирация возбудителей, существующих за счет иных механизмов передачи, а также различных химических и физических агентов, не имеющих отношения к воспроизведению инфекционного процесса. Название «аэрозольный» нельзя принять потому, что аэрозоли часто приводят к заболеваниям, которые не могут быть отнесены к эволюцион- но сформировавшимся инфекциям дыхательной системы. Так, во время Великой Отечественной войны была эпидемия туляремии среди военнослужащих и жителей прифронтовых районов (1942—1943 гг). В 75—80% случаев заболевание протекало как пневмония или бронхопневмония, поскольку заражение происходило из-за вдыхания при переборке снопов зерновых культур и сена твердофазных аэрозолей — пыли, содержащей высохшие выделения (моча, фекальные массы) мышевидных грызунов. Такая же ситуация имеет место при геморрагической лихорадке с почечным синдромом. Описаны хорошо диагностированные эпидемии Ку-ли- хорадки и бруцеллеза в результате вдыхания контаминированных твердофазных аэрозолей (пыли). В учреждениях, готовивших вакцину против сыпного тифа, пока не были приняты соответствующие меры безопасности ог аэрозольного заражения, среди персонала и посетителей отмечалась высокая заболеваемость сыпным тифом
Итак, термин «аэрозольный» не отражает специфику механизма передачи, которая сформировалась в процессе эволюции паразита, он имеет более широкий смысл.
Понятия «капельный» и «воздушно-капельный» по существу синонимы, однако капли могут образоваться не только в воздушной среде, поэтому термин «воздушно-капельный» более точно отражает суть явления. Воздушно-капельный механизм — это то, что обеспечивает сохранение паразитических видов, основной локализацией для которых стала дыхательная система. Заражение пылью (а не капельками) даже при туберкулезе наблюдается весьма редко — в очагах, где возможно заражение пылью, содержащей туберкулезную палочку, гораздо раньше люди успевают заразиться, вдыхая зараженные капельки. Пылевая фаза аэрозоля не в состоянии обеспечить сохранение паразитического вида — Mycobacterium tuberculosis.
На рис. 17.1 и 17.2 представлена схема воздушно-капельного механизма.
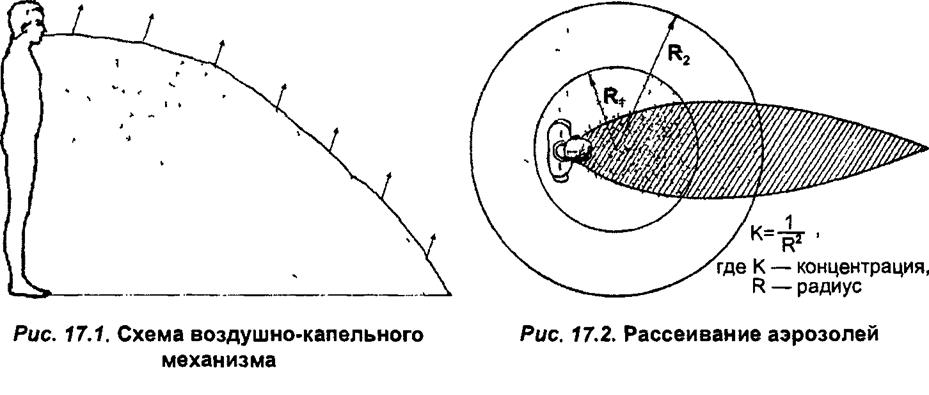 |
Человек при разговоре, особенно громком, при актах, сопровождающих патологию — кашле, чиханье, выбрасывает в воздух в виде капелек слизь, находившуюся на поверхности эпителия (первая фаза механизма передачи). За счет кинетической энергии выброса капельки слизи летят вперед на несколько метров (при громком разговоре) и даже до десятка метров (при чиханье, особенно при кашле). Пространство, в котором оказываются выброшенные капельки, проецируется на землю (пол) в виде эллипса, именуемого динамической проекцией. В зоне динамической проекции под действием гравитационных сил (притяжение Земли) происходит оседание капелек. Быстрее всего оседают крупные капельки (диаметром примерно 100 мк), хотя, обладая наибольшей кинетической энергией, они летят дальше всего. Процесс оседания ускоряется за счет агрегации (коагуляции) частиц и завершается в течение нескольких секунд — это срок существования капельной фазы аэрозоля. В зоне динамической проекции концентрация аэрозольных частиц (капелек) максимальная для каждого эпизода формирования аэрозолей и более или менее постоянная, поскольку оседание сопровождается уменьшением объема,
занятого аэрозолями. Наряду с оседанием наблюдается рассеивание мелких аэрозольных частиц (диаметр примерно 10 мк и меньше). Рассеивание сопровождается уменьшением концентрации аэрозольных частиц пропорционально квадрату расстояния, т. е., например, на расстоянии
3 м от места формирования аэрозоля концентрация уменьшается в 9 раз,
4 м — в 16 раз и т. д. (см. рис. 17.2).
Рассеивание продолжается до достижения постоянной (единой) концентрации для данного объема помещения, в условиях открытого пространства (вне помещений) рассеивание даже при отсутствии ветра ведет к очень быстрому падению концентрации до нулевого уровня. Эти мелкие частицы начинают по поверхности подсыхать, формируя так называемые ядрышки (внутри сохраняется влажный субстрат), затем полностью высыхают, превращаясь в пыль. Осевшие на поверхность капельки также высыхают и при движении воздуха (при уборке помещения и т. д.) могут формировать вторичные твердофазные аэрозоли — пыль (все разбираемые процессы характеризуют вторую фазу механизма передачи). Наряду с представленной достаточно принципиальной, хотя и весьма схематичной, трансформацией физического состояния аэрозоля (так называемым его «физическим распадом»), имеет место также «биологический распад», т. е. отмирание микроорганизмов, находящихся в аэрозольных частицах.
Вдыхание аэрозолей, содержащих микроорганизмы, ведет к заражению (третья фаза механизма передачи). Крупные аэрозольные частицы (примерно 100 мк) оседают в самых верхних отделах дыхательного тракта (носу и носоглотке), чем мельче аэрозольные частицы, тем они глубже проникают в дыхательную систему. Аэрозольные частицы размером менее 50 мк оседают не все: движение воздуха в дыхательном тракте ведет к тому, что часть мелких и, соответственно, легких частиц при выдохе удаляется. Чем мельче частицы, тем вероятность их удаления выше. Указанное обстоятельство весьма заметно сказывается на характере развития эпидемического процесса. Вероятность инфицирования при адаптации паразита к верхним отделам дыхательного тракта всегда выше, чем в тех случаях, когда вегетация паразита более всего возможна в нижних отделах, в частности в альвеолах. Именно поэтому при гриппе (особенно при появлении новых разновидностей вируса А), при кори в допрививочное время, при ветряной оспе и некоторых других заболеваниях эпидемический процесс развивается остро, бурно, а скажем, при микоплазменной инфекции, для которой более всего характерно развитие пневмонии, эпидемический процесс развивается сравнительно вяло, медленно, и уровень заболеваемости обычно не очень высок.
Воздушно-капельный механизм обеспечивает настолько быстрое перемещение паразита от донора к реципиенту (от источника инфекции до восприимчивого организма), что в эволюции большинства паразитов не произошло формирование устойчивых рас. Большинство микроорганизмов сохраняется во внешней среде всего несколько минут. Схематично дифференциация возбудителей инфекций дыхательного тракта по устойчивости во внешней среде представлена в табл. 17.1.
| Таблица 17.1
Характеристика некоторых возбудителей инфекций дыхательных путей в отношении устойчивости во внешней среде
|
Некоторые возбудители, сохраняя устойчивость, могут терять вирулентность. Например, гемолитический стрептококк группы А во внешней среде очень быстро лишается поверхностной М-субстанции и, соответственно, вирулентности (так называемое «старение» возбудителя).
В табл. 17.2 показана принципиальная вероятность сохранения приведенных трех групп возбудителей в различных фазах аэрозоля.
| Таблица 17.2
Сохранение возбудителей инфекций дыхательных путей в различных фазах аэрозоля
|
Как известно, заболеваемость гриппом, корью (в допрививочное время), ветряной оспой, краснухой, менингококковой инфекцией (в последнем случае — если учитывать не только генерализованные манифестные формы) и другими болезнями, возбудители которых слабоустойчивы во внешней среде, занимает доминирующее положение в патологии (или инфицированное™ — менингококковая инфекция) дыхательных путей.
Заболеваемость дифтерией (допрививочное время), скарлатиной и стрептококковой ангиной, стафилококковой инфекцией дыхательных путей была всегда (даже если учесть носительство) ниже (или иногда равнялась) заболеваемости вышеназванными нозоформами. Инцидентность (не превалентность) при туберкулезе также уступает инцидентности при нозоформах, вызванных слабоустойчивыми возбудителями.
Все приведенные данные указывают на то, что устойчивость возбудителя во внешней среде при инфекциях дыхательных путей не имеет принципиального значения: заражение происходит на достаточно близком расстоянии чрезвычайно быстро, т. е. практически только капельной фазой аэрозоля. Надо, правда, заметить, что и капельная фаза с увеличением расстояния между источником инфекции и восприимчивыми людьми, как уже сказано, постепенно теряет свое значение. На стр. 112 показано, что в условиях домашнего общения при дифтерии соотношение носители : больной составляет 6:1, при общении в школе 47:1. Таким образом, с увеличением расстояния существенно возрастает вероятность при инфицировании стать носителем (заражение малыми дозами), а не заболеть. По-видимому, за счет уменьшения объема пространства, занятого капельной фазой, по мере увеличения расстояния между источником инфекции и восприимчивым организмом, снижается уровень инфицирующих дозировок, а затем и вероятность заражения. Рассеивание мелкодисперсных аэрозолей сопровождается быстрым и резким уменьшением концентрации аэрозольных частиц («ядрышек») и, соответственно, микроорганизмов. Это сводит к минимуму и даже к нулю значение мелких рассеянных частиц в эффективном (т. е. ведущем к развитию инфекционного процесса) заражении людей. Капельная фаза аэрозоля настолько опасна, что даже при туберкулезе практически все заражаются сразу при встрече с источником инфекции, последующее заражение контаминированной пылью (осевшими в зоне динамической проекции на поверхность и затем высохшими капельками) вполне реально, но оно, как правило, запаздывает. Впрочем, вполне возможно заражение пылью и после удаления источника инфекции, хотя весь эпидемиологический опыт показывает наибольшую опасность именно тесного общения с больным, который выделяет туберкулезную палочку. Но, как уже говорилось, не заражение пылью обеспечивает сохранение паразитического вида — туберкулезной палочки. Следует остановиться также на особенности заражения при натуральной оспе. Опасность заражения окружающих появляется при тесном общении с больным примерно с 5—6-го дня после начала заболевания, тогда, когда происходит вскрытие энантем на поверхности эпителия верхних отделов дыхательного тракта (чаще всего носоглотки), т. е. капельной фазой аэрозоля. Наблюдались также случаи заражения как бы на расстоянии, т. е. без очевидных контактов с больным оспой. Это происходило при переборке белья больных, в частности имели место прачечные очаги при возникновении завозных эпидемий оспы (Брайтон, Москва и др.). Однако в этих случаях заражение происходит из-за формирования вторичных твердофазных аэрозолей, которые имеют иное происхождение (не результат выделения слизи из дыхательного тракта). На белье больных сохраняется материал пораженного кожного эпителия после подсыхания и слущивания элементов сыпи, в которых содержится вирус. Такой способ заражения — дополнительный, не обязательный для сохранения паразитического вида. Таким образом, если говорить о сущности механизма передачи, который сформировался в процессе эволюции инфекций дыхательных путей и обеспечивает сохранение паразитических видов, то мы должны говорить не вообще об аэрозольном механизме, а воздушно-капельном. При этом, нет сомнения, надо учитывать возможность заражения при туберкулезе пылью, так же, как иметь в виду опасность заражения пылью при туляремии, Ку-лихорадке и некоторых других заболеваниях, имеющих иной механизм передачи.
Воздушно-капельный механизм передачи в современном обществе действует настолько быстро, настолько эффективно, что большинство людей встречаются с возбудителем уже в первые годы жизни. При многих инфекциях дыхательных путей, для которых характерно после перенесения заболевания развитие стойкого и достаточно надежного иммунитета, поражаются главным образом дети (дети — группа риска), поэтому часто эти инфекции называют «детскими» (рис. 17.3, 17.4 и табл. 17.3).
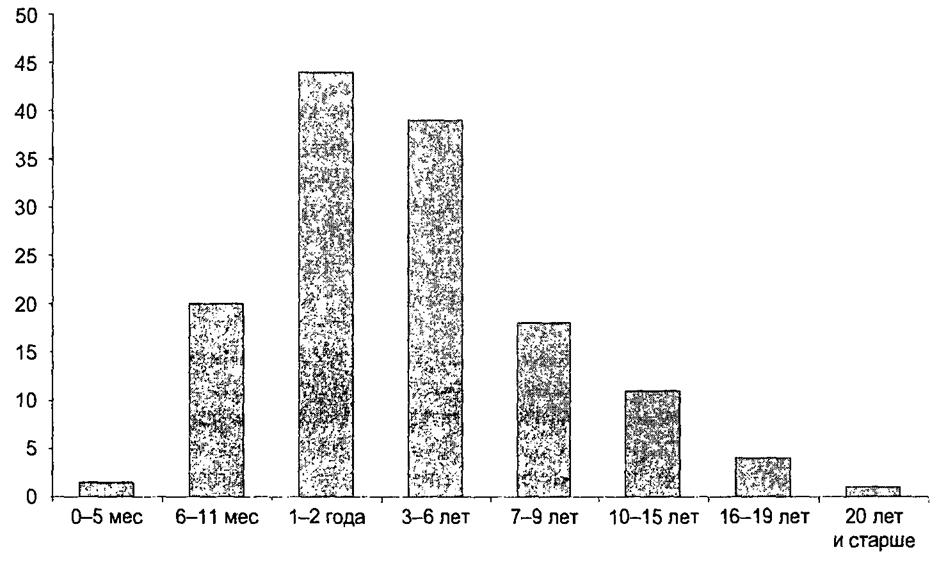
Рис. 17.3. Возрастная заболеваемость краснухой в Ленинграде в 1975-1976 гг. (Р. X. Яфаев, А. К. Русанова) |
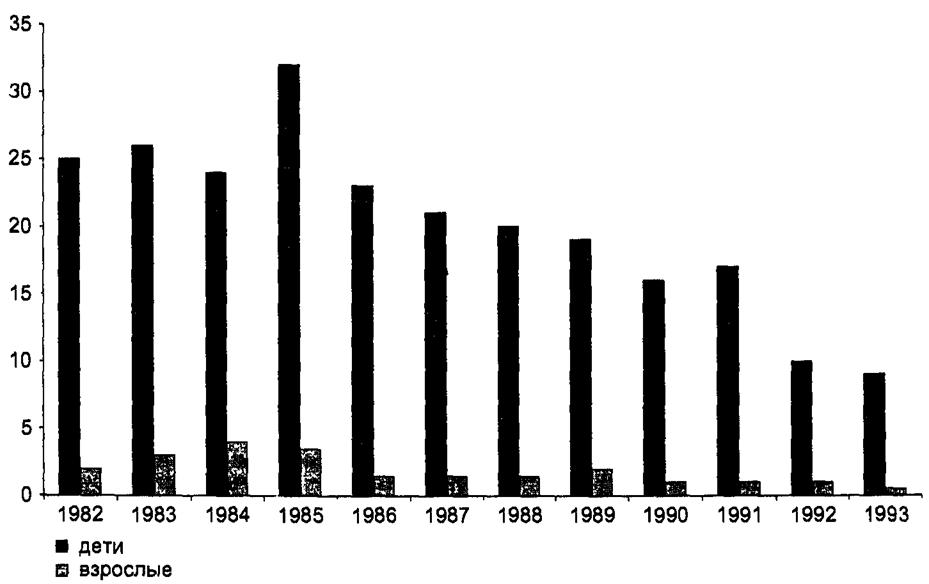
Рис. 17.4. Заболеваемость менингококковой инфекцией в Ленинграде в 1982-1993 гг. ВУЗ |
| Таблица 17.3
Возрастная заболеваемость в Выборгском районе Ленинграда скарлатиной, паротитом и ветряной оспой в 1965-1975 гг. (на 100 тыс. населения соответствующей возрастной категории)
|
Условность этого термина очевидна: если по тем или иным причинам взрослые в предшествовавшей жизни избежали заражения, то при первой же встрече с возбудителем в дозировках, обеспечивающих эффективное заражение, они заболевают, причем часто очень тяжело.
Для воздушно-капельных инфекций характерна сезонность: активизация эпидемического процесса начинается осенью, главным образом за счет роста (появления) заболеваемости в детских коллективах. Этот подъем заболеваемости населения продолжается зимой, весной он может быть особенно выраженным, затем наступает существенное падение заболеваемости. В этом сезонном подъеме проглядываются два этапа: осенний (осенне-зимний) и весенний (иногда поздне-зимний — весенний). Старт первому этапу дает формирование после летних отпусков коллективов, особенно детских (социальный этап), второй этап можно назвать биологическим, он обусловлен падением резистентности организма, прежде всего снижением иммунологической реактивности (рис. 17.5).
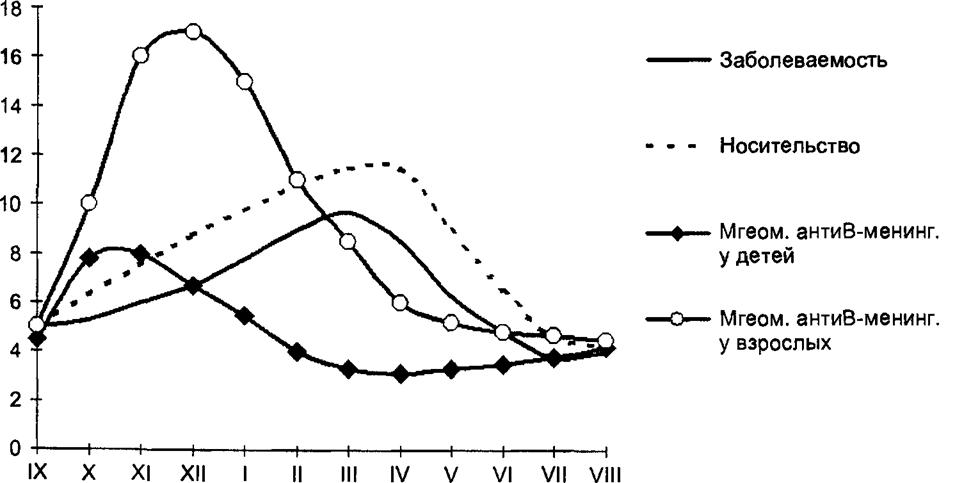
Рис. 17.5. Менингококковая инфекция: заболеваемость, носительство и среднегеометрические титры антител (Ленинград, 1980-1981 гг.) |
На рис. 17.5 представлена динамика заболеваемости менингококко- вой инфекцией, носительства и уровня антител против менингококков в крови здоровых людей в показателях наглядности (исходная точка — сентябрь). Приведенные кривые отражают динамику, но не позволяют сопоставить истинные уровни: носительство из-за чрезвычайно высокой интенсивности циркуляции возбудителя возможно представить в процентах (при менингококковой инфекции уровень носительства достигает 10% и даже выше при моментном обследовании), инцидентность, к счастью, не высока — обычно даже в неблагополучные годы не более 8—10 случаев на 100 тыс. населения в год. При менингококковой инфекции очень быстро идет проэпидемичивание за счет чрезвычайно активного носительства. Из рис. 17.5 можно видеть, что возможности проэпидемичивания подвержены сезонным колебаниям: на фоне роста уровня носительства зимой, уже в январе и особенно весной, несмотря на энергичное стимулирование иммунитета, титры антител в крови населения падают, и как следствие — растет заболеваемость.
Как уже указывалось, в связи с тем, что население более всего уязвимо в отношении инфекций с воздушно-капельным механизмом передачи (этот механизм как бы наиболее адекватен современному обществу), заболеваемость этой группой не управляемых с помощью средств специфической профилактики нозоформ наибольшая (рис. 17.6).
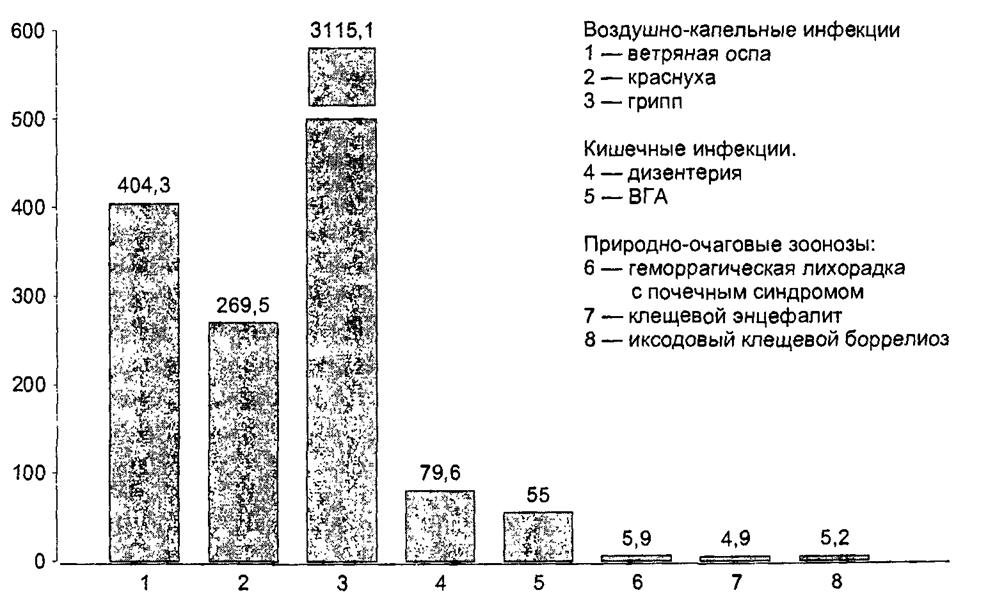
Рис. 17.6. Средняя заболеваемость 1996-2002 гг. |
Как известно, в группе воздушно-капельных инфекций отчетливо проявляется их ранговое значение в заболеваемости населения. Так, в допри- вивочное время самая высокая инцидентность была при кори, затем следовала инцидентность при ветряной оспе, потом при краснухе и т. д. Это явление нередко объяснялось особой «летучестью» вируса кори и некоторыми другими фантастическими предположениями. Между тем, объяснение может быть простым: чем интенсивнее происходит выделение возбудителя источником инфекции (высока концентрация возбудителя в слизи, высокое количество выделяемой слизи) и чем меньше при этом инфици
рующая доза, ведущая к манифестации инфекционного процесса, тем выше инцидентность. Значительные возможности к распространению заболеваний ведут к проэпидемичиванию населения, что проявляется в цикличности многолетней динамики эпидемического процесса (рис. 17.7).
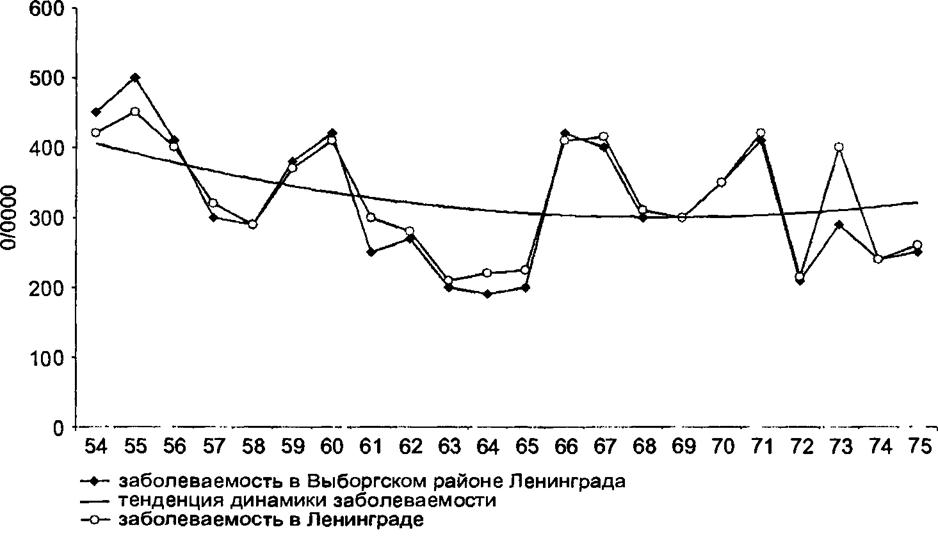
Рис. 17.7. Заболеваемость скарлатиной за 22 года в Выборгском р-не Ленинграда и в Ленинграде |
Заболеваемость в годы подъема, как оказалось, чаще всего связана с сезонным подъемом, причем со вторым его этапом (рис. 17,8), по-видимому, популяционный иммунитет становится ненадежным именно в это время.
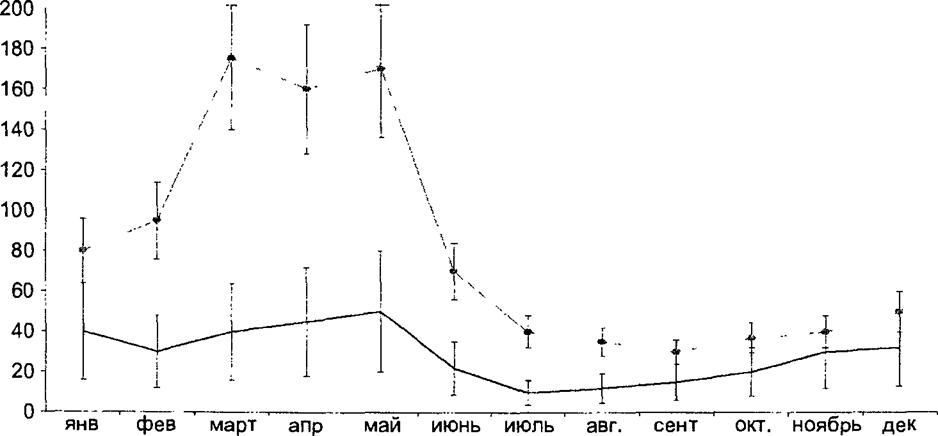
Примечание. Вертикальные линии определяют доверительные интервалы. Различия достоверны, если линии не совмещаются, т. е в феврале—августе (р<0,05) Рис. 17.8. Сезонность эпидемического паротита в годы эпидемических подъемов и снижения заболеваемости |
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005
А так же в разделе «Глава 17 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ВОЗДУШНО-КАПЕЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ »
- Глава 16 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ФЕКАЛЬНО-ОРАЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 16.1. Шигеллезы
- 16.2. Кишечные эшерихиозы
- 16.2. Брюшной тиф и паратифы А и В
- Холера
- 16.4. Ротавирусный гастроэнтерит
- 16.4. Полиомиелит
- 16.7. Энтеровирусные неполиомиелитные инфекции
- 16.4. Вирусный гепатит А (ВГА)
- 16.9. Вирусный гепатит Е
- 16.9. Протозойные кишечные инвазии
- 16.10.1. Амебиаз
- 16.10.2. Балантидиаз
- Криптоспоридиоз
- 16.10.3. Лямблиоз
- 16.9. Кишечные гельминтозы
- 16,12. Перкутанные гельминтозы
- 17.1. Дифтерия
- 17.2. Коклюш
- 17. 3. Стрептококковые инфекции (стрептококкоз)
- 17.4. Менингококковая инфекция
- 17.5. Туберкулез
- 17.5. Грипп и острые респираторные заболевания (ОРЗ)
- 17.6.1. Парагриппозная инфекция
- 17.6.2. RS-инфекция
- 17.6.3. Коронавирусные инфекции
- 17.6.5. Аденовирусная инфекция
- 17.6.6 Микоплазмоз
- 17.6.7. Грипп
- 17.5. Корь
- 17.8. Эпидемический паротит
- 17.9. Инфекция, вызываемая вирусом варицелла-зостер: ветряная оспа и опоясывающий лишай
- 17.10. Краснуха
- Глава 18 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С КОНТАКТНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 18.1. ВИЧ-инфекция — СПИД
- 18.2. Вирусные гепатиты с контактным механизмом передачи
- 18.2.1. Вирусный гепатит В
- 18.2.2. Дельта-гепатит
- 18.2.3. Вирусный гепатит С
- 18.2.4. Вирусный гепатитС
- 18. 2. 5. Другие (предполагаемые) вирусные гепатиты