ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: ГИПЕРАКТИВНЫИ МОЧЕВОЙ ПУЗЫРЬ
Девочка П., 8 лет, впервые поступила в отделение оперативной уронефрологии в связи с изменениями в анализах мочи (выраженная лейкоцитурия). У девочки отмечалось учащенное мочеиспускание до
УЗИ почкек: почки симметричны, размеры с обеих сторон 87x32 мм, лоханка справа 13 мм, мочеточник в верхней трети 3 мм. Левая лоханка 12 мм, мочеточник в верхней трети 3 мм. Кровоток с обеих сторон равномерный, прослеживается до капсулы. При проведении урофлоу- метрии отмечалось увеличение скорости мочеиспускания, остаточная моча не превышала 10% от эффективного объема. Цистометрия: гиперрефлекторный адаптированный мочевой пузырь, эффективный объем 100 мл (норма 150—200 мл) (рис. 29.1).
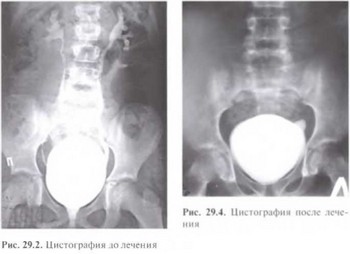
Двустороннее расширение коллекторной системы послужило показанием для проведения цистографии. При проведении цистографии выявлен двусторонний смешанный пузырно-мочеточниковый рефлюкс 3—4-й степени (рис. 29.2).
При проведении цистоскопии выявлены явления хронического буллезного цистита, устья мочеточников в типичном месте, овальные, широкие, полностью смыкаются. При проведении кардиоинтервало- графии с целью определения состояния вегетативной нервной системы отмечалось умеренное преобладание парасимпатического ее отдела.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Гиперактивный мочевой пузырь характеризуется:
• поллакиурией — частым мочеиспусканием в течение дня, более 8 раз;
Расстройства мочеиспускания, проявляющиеся учащенным мочеиспусканием, недержанием мочи, в том числе с ургентными позывами, являются очень частыми жалобами в детском возрасте. Проблема социальной дезадаптации ребенка с синдромом «мокрых штан ишек», тяжел ые инфекционные осложнения со стороны мочевыделительной системы, а также пузырно-мочеточниковый рефлюкс, который может сопровождать данное состояние, обусловливают актуальность проблемы.
Поллакиурия сочетается с уменьшением эффективного объема мочевого пузыря ниже нормативных показателей. Важнейшим признаком поллакиурии как патологического симптома является отсутствие остаточной мочи, что устанавливается в процессе инструментального обследования (катетеризация мочевого пузыря или УЗИ после акта мочеиспускания).
Ургентные позывы диагностируют в том случае, когда больной предъявляет жалобы на периодически появляющиеся неодолимые желания помочиться. Если ребенок не может подавить позыв на мочеиспускание, возникает ургентное недержание мочи.
При наличии всех перечисленных симптомов и энуреза можно говорить о полном синдроме нарушения мочеиспускания.
После проведенного обследования была назначена терапия. Девочка получала оксибутинин по 2,5 мг 2 раза в день в течение 1 мес, физиотерапию — озокеритовые аппликации (числом 8) на область мочевого пузыря; интерференционные токи на область мочевого пузыря и подъягодичную складку (числом 10), а также антибактериальную терапию, направленную на купирование инфекции мочевыводящих путей.
После одного курса лечения у девочки отмечалось урежение мочеиспускания до 9—10 раз в сутки с увеличением эффективного объема мочевого пузыря. Приурофлоуметрии наметилась тенденция к нормализации скоростных характеристик мочеиспускания. Через 3 мес ребенок получил повторный курс физиотерапии (озокеритовые аппликации, интерференц-терапия), курс М-холинолитиков (оксибутинин по 2,5 мг 2 раза в день) в течение месяца.
При контрольном обследовании через 6 мес от момента первичного поступления количество мочеиспусканий — 7-9 раз в сутки, средний эффективный объем мочевого пузыря увеличился на 54% (рис. 29.3). Анализ ритма мочеиспускания с использованием квали- метрических таблиц свидетельствует о выраженной положительной динамике. Количество баллов — 2, что относится к легкой степени нарушения мочеиспускания.
В анализах мочи воспалительных явлений нет, при контрольной цистоскопии определяются единичные буллы. При цистографии пузырно-мочеточниковый рефлюкс не определяется (рис. 29.4).
Цистометрия: норморефлекторный мочевой пузырь. Объем мочевого пузыря — 220 мл.
500
450
400
350
300
250
200
150
100
50
0.
180
160
140
120
100*
80
60
40'

Рис. 29.1. Цистометрия до лечения
- 13 раз в сутки, уменьшение среднего эффективного объема мочевого пузыря на 58%. Дневного недержания и энуреза не было. При оценке ритма мочеиспускания с помощью квалиметрических таблиц у девочки выявлена средняя степень нарушения мочеиспускания (18 баллов).
УЗИ почкек: почки симметричны, размеры с обеих сторон 87x32 мм, лоханка справа 13 мм, мочеточник в верхней трети 3 мм. Левая лоханка 12 мм, мочеточник в верхней трети 3 мм. Кровоток с обеих сторон равномерный, прослеживается до капсулы. При проведении урофлоу- метрии отмечалось увеличение скорости мочеиспускания, остаточная моча не превышала 10% от эффективного объема. Цистометрия: гиперрефлекторный адаптированный мочевой пузырь, эффективный объем 100 мл (норма 150—200 мл) (рис. 29.1).
Двустороннее расширение коллекторной системы послужило показанием для проведения цистографии. При проведении цистографии выявлен двусторонний смешанный пузырно-мочеточниковый рефлюкс 3—4-й степени (рис. 29.2).
При проведении цистоскопии выявлены явления хронического буллезного цистита, устья мочеточников в типичном месте, овальные, широкие, полностью смыкаются. При проведении кардиоинтервало- графии с целью определения состояния вегетативной нервной системы отмечалось умеренное преобладание парасимпатического ее отдела.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Гиперактивный мочевой пузырь характеризуется:
• поллакиурией — частым мочеиспусканием в течение дня, более 8 раз;
- ургентностью — неожиданным, непреодолимым, императивным позывом к мочеиспусканию;
- ургентным недержанием мочи — эпизодом непроизвольной потери мочи, следующим сразу за эпизодом ургентности;
- энурезом (ночным недержанием).
Расстройства мочеиспускания, проявляющиеся учащенным мочеиспусканием, недержанием мочи, в том числе с ургентными позывами, являются очень частыми жалобами в детском возрасте. Проблема социальной дезадаптации ребенка с синдромом «мокрых штан ишек», тяжел ые инфекционные осложнения со стороны мочевыделительной системы, а также пузырно-мочеточниковый рефлюкс, который может сопровождать данное состояние, обусловливают актуальность проблемы.
Поллакиурия сочетается с уменьшением эффективного объема мочевого пузыря ниже нормативных показателей. Важнейшим признаком поллакиурии как патологического симптома является отсутствие остаточной мочи, что устанавливается в процессе инструментального обследования (катетеризация мочевого пузыря или УЗИ после акта мочеиспускания).
Ургентные позывы диагностируют в том случае, когда больной предъявляет жалобы на периодически появляющиеся неодолимые желания помочиться. Если ребенок не может подавить позыв на мочеиспускание, возникает ургентное недержание мочи.
При наличии всех перечисленных симптомов и энуреза можно говорить о полном синдроме нарушения мочеиспускания.
После проведенного обследования была назначена терапия. Девочка получала оксибутинин по 2,5 мг 2 раза в день в течение 1 мес, физиотерапию — озокеритовые аппликации (числом 8) на область мочевого пузыря; интерференционные токи на область мочевого пузыря и подъягодичную складку (числом 10), а также антибактериальную терапию, направленную на купирование инфекции мочевыводящих путей.
После одного курса лечения у девочки отмечалось урежение мочеиспускания до 9—10 раз в сутки с увеличением эффективного объема мочевого пузыря. Приурофлоуметрии наметилась тенденция к нормализации скоростных характеристик мочеиспускания. Через 3 мес ребенок получил повторный курс физиотерапии (озокеритовые аппликации, интерференц-терапия), курс М-холинолитиков (оксибутинин по 2,5 мг 2 раза в день) в течение месяца.
При контрольном обследовании через 6 мес от момента первичного поступления количество мочеиспусканий — 7-9 раз в сутки, средний эффективный объем мочевого пузыря увеличился на 54% (рис. 29.3). Анализ ритма мочеиспускания с использованием квали- метрических таблиц свидетельствует о выраженной положительной динамике. Количество баллов — 2, что относится к легкой степени нарушения мочеиспускания.
В анализах мочи воспалительных явлений нет, при контрольной цистоскопии определяются единичные буллы. При цистографии пузырно-мочеточниковый рефлюкс не определяется (рис. 29.4).
Цистометрия: норморефлекторный мочевой пузырь. Объем мочевого пузыря — 220 мл.
500
450
400
350
300
250
200
150
100
50
0.
180
160
140
120
100*
80
60
40'

Рис. 29.1. Цистометрия до лечения


Источник: Под ред. проф. А.В. Гераськина, «Детская хирургия: клинические разборы» 2011
А так же в разделе « ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: ГИПЕРАКТИВНЫИ МОЧЕВОЙ ПУЗЫРЬ »
- «МОКНУЩИЙ» ПУПОК: НЕОБЛИТЕРИРОВАННЫЙ ОМФАЛО-МЕЗЕНТЕРИАЛЬНЫЙ ПРОТОК
- БОЛЕВОЙ АБДОМИНАЛЬНЫМ СИНДРОМ: ДИВЕРТИКУЛ подвздошной кишки (ДИВЕРТИКУЛ МЕККЕЛЯ)
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ИНОРОДНЫЕ ТЕЛА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА, ОСЛОЖНЕННОЕ ТЕЧЕНИЕ
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: КИСТА ЯИЧНИКА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: КИШЕЧНАЯ ИНВАГИНАЦИЯ
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ЭНТЕРОКИСТОМА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ДВУСТОРОННЯЯ НЕФРОБЛАСТОМА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ГИДРОНЕФРОЗ. ЛАПАРОСКОПИЧЕСКАЯ ПЛАСТИКА ПИЕЛОУРЕТЕРАЛЬНОГО СЕГМЕНТА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: НАГНОИВШАЯСЯ СОЛИТАРНАЯ КИСТА ПОЧКИ
- болевой абдоминальный СИНДРОМ: РУБЦОВЫЙ СТЕНОЗ МОЧЕТОЧНИКА
- АМПУТАЦИЯ ПОЛОВОГО ЧЛЕНА
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: ОСТЕОИД-ОСТЕОМА БЕДРА
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: ФИБРОЗНАЯ ОСТЕОДИСПЛАЗИЯ (БОЛЕЗНЬ ЛИХТЕНСТАЙНА-БРАЙЦЕВА)
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: юношеский эпифизеолиз
- БОЛЬ В ОБЛАСТИ ПЛЕЧЕВОГО СУСТАВА: ХОНДРОСАРКОМА ПЛЕЧЕВОЙ КОСТИ
- БОЛЬ И ДЕФИГУРАЦИЯ В ОБЛАСТИ КЛЮЧИЦЫ: САРКОМА ЮИНГА
- БРОНХООБСТРУКТИВНЫЙ СИНДРОМ: АХАЛАЗИЯ ПИЩЕВОДА
- ВРОЖДЕННЫЙ ложный СУСТАВ ключицы
- ГАСТРОШИЗИС
- ДИСПЛАСТИЧЕСКИЙ ВЫВИХ НАДКОЛЕННИКА
- ДИСПЛАСТИЧЕСКИЙ СКОЛИОЗ: КОРРЕКЦИЯ С ПОМОЩЬЮ ДВУХПЛАСТИНЧАТОГО ЭНДОКОРРЕКТОРА
- ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ У НОВОРОЖДЕННОГО: КИСТА ПРАВОГО ЛЕГКОГО
- ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ:СОСУДИСТОЕ КОЛЬЦО ТРАХЕИ
- ЗАСТАРЕЛОЕ ПОВРЕЖДЕНИЕ МОНТЕДЖИ
- ЗАСТАРЕЛОЕ ПОВРЕЖДЕНИЕ СУХОЖИЛИИ СГИБАТЕЛЯ 5-го ПАЛЬЦА ЛЕВОЙ КИСТИ
- ИНОРОДНОЕ ТЕЛО СРЕДОСТЕНИЯ: ТОРАКОСКОПИЧЕСКОЕ УДАЛЕНИЕ
- ИНОРОДНЫЕ ТЕДА ЖЕДУДКА
- ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: РАБДОМИОСАРКОМА МОЧЕВОГО ПУЗЫРЯ
- ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: ДВУСТОРОННИЙ МЕГАУРЕТОР
- КИСТА БРЮШНОЙ ПОЛОСТИ, ОСЛОЖНИВШАЯСЯ ЭНТЕРОКОЛИТОМ
- КИСТА БРЮШНОЙ ПОЛОСТИ: ГИГАНТСКАЯ КИСТА ЯИЧНИКА
- ЛИМФАНГИОМА БРЮШНОЙ ПОЛОСТИ
- КИШЕЧНАЯ НЕПРОХОДИМОСТЬ У НОВОРОЖДЕННОГО: ИЗОЛИРОВАННЫЙ ЗАВОРОТ подвздошной кишки
- КИШЕЧНОЕ КРОВОТЕЧЕНИЕ: ПСЕВДООПУХОЛЬ ПРЯМОЙ кишки
- КОЖНАЯ ФОРМА СИНДАКТИЛИИ В СТАРШЕМ ВОЗРАСТЕ
- КРЕСТЦОВО-КОПЧИКОВАЯ КИСТА
- НЕДЕРЖАНИЕ МОЧИ: ЭКТОПИЯ МОЧЕТОЧНИКА
- НЕРЕНГЕНКОНТРАСТНОЕ ИНОРОДНОЕ ТЕЛО МЯГКИХ ТКАНЕЙ
- ОПУХОЛЕВИДНОЕ ОБРАЗОВАНИЕ ОБЛАСТИ ШЕИ: ЛИМФАНГИОМА
- ОПУХОЛЕВИДНОЕ ОБРАЗОВАНИЕ ОБЛАСТИ ЩЕКИ:БЫСТРОРАСТУЩАЯ ГЕМАНГИОМА
- ФИБРОМАТОЗ ГЕМИТОРАКСА И ПОЯСНИЧНОЙ ОБЛАСТИ СПРАВА С ПРОРАСТАНИЕМ В ПОЗВОНОЧНЫЙ КАНАЛ
- ПАРАФИМОЗ
- ПЕРЕЛОМ КЛЮЧИЦЫ
- ПОСТТРАВМАТИЧЕСКАЯ АЛОПЕЦИЯ: РЕЗУЛЬТАТ ЛЕЧЕНИЯ С ИСПОЛЬЗОВАНИЕМ МЕТОДА БАЛЛОННОЙ ДЕРМАТЕНЗИИ
- ПУПОЧНАЯ ГРЫЖА, АБЕРРАНТНЫЙ СОСУД ПУПОЧНОЙ ОБЛАСТИ
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ПЕРЕКРУТ ЯИЧКА
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ПЕРЕКРУТ ЯИЧКА У НОВОРОЖДЕННОГО
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ТЕРАТОМА ЯИЧКА