Лечение
Ортопедическое лечение окклюзионно-артикуляционного синдрома следует проводить по определенной схеме, которая включает: устранение причины, вызвавшей заболевание, мио- гимнастику, выравнивание окклюзионных взаимоотношений с применением ортодонтических и ортопедических аппаратов, протетнчееких мероприятий в комплексе с физиотерапией.
Лечение различных форм патологии у данной группы больных необходимо проводить с учетом возраста пациента, этиологии, патогенеза, давности заболевания, степени деформации прикуса и смещения нижней челюсти.
При лечении больных е дисфункцией височно-нижнечелюстных суставов, наступившей вскоре после потери дистальной опоры (через 6—-8 месяцев), патологические симптомы могут исчезнуть при полном восстановлении зубных рядов зубными протезами с восстанов-
лснисм высоты прикуса. Суставные головки при этом занимают срслшпюс или несколько переднее положение, и суставная июль в верхнем и заднем отделах на рентгенограммах увеличивается. При снижении высоты прикуса без дистального сдвига нижней челюсти ортопедическое лечение необходимо проводить небной пластинкой е накуеочной площадкой во фронтальном от деле, и после пейромышечной иерее тройки (в течение трех месяцев) лечение завершается протезированием зубов.
Одного лишь восстановления высоты прикуса недостаточно для устранения патоло- I ических симптомов. Нели после потери моляров и премоляров протезирование нс проводилось в течение длительней о времени (год. два и i. д.). то к окклюзионно-артикуляционному синдрому присоединяются признаки нейромускудярного синдрома. Поэтому в подобных случаях только зубное протезирование не всегда дает положительный результат. Лечение следует проводить в два папа. На первом этапе проводится мпотерапня и нейромышечная перестройка при помощи накуеочной пластинки, а затем полное восстановление зубных рядов с
... 65 -
фиксацией несъемного ограничивающего аппарата в ооласти j зуоов с люоои стороны на
- 6 месяцев. 11осле лечения снимается шарнир е ограничителем, ось и направляющее кольцо сошлифовываютея. и зубные протезы остаются для постоянного пользования. При концевых дефектах аппарат можно фиксировать па клыках и премолярах, а дефекты восстанавливать частичными съемными протезами.
При снижающемся прикусе в результате повышенной стираемости зубов наблюдается дистальный сдвиг нижней челюсти. Последний чаше возникает у пациентов с прогна- тиче-ским и глубоким травматическим прикусом. В подобных случаях, кроме повышения высоты прикуса, следус! выдвинуть нижнюю челюсть вперед, установив ее в оптимально удобном положении для пациента. У данной категории больных перед лечением пока зано применение диагностической функциональной пробы. Больного для этого просят выдвинуть нижнюю челюсть так. чтобы фронтальные з\оы верхней челюсти перекрывали нижние на 1—2 мм и имели клип акт с нижними. Установив нижнюю челюсть в таком конструктивном прикусе. больного просят производить верткальиое движение. У большинства пациентов боль и щелканье в височно-нпжнечелюст ном eye шве прекращаются.
Лечение у этих пациентов следует начинать с миогимпастики в течение месяца, а затем изготовит ь небную пластинку с наклонной плоскост ью во фронтальном отделе, причем при припасовке последней необходимо следить, чт обы де зокклюзионная щель в област и жевательных зубов не превышала 1 -1.5 мм. так как при длительном пользовании пластин
кой е наличием большой дезокклюзионной щели при трансформации жевательного давления в области боковых зубов возможно погружение суставных головок вверх и дистально. Такой пластинкой пациенты пользуются в течение 3 6 месяцев, при более коротких сроках поль
зования ею может наступить рецидив.
При привычном латеральном положении нижней челюсти, обусловленном неравномерной стираемостью твердых тканей зубов, часто присоединяются гппертонуе и асинхронное сокращение жевательных мыши. Наблюдаются и изменения в соотношении зубных рядов. В начале боковая окклюзия носит принужденный (функциональный) характер, затем наступает декомпенсация в жевательной мускулат уре и возникают морфолог ические изменения в зубных рядах. В дальнейшем патологическая окклюзия стабилизируется.
Ортопедическое лечение эффективно у тех больных, у которых нижняя челюсть в положении от носи тельного физиологического покоя устанавливает ся по средней линии либо самостоятельно, либо е помощью специального приема (функциональной пробы № 2 или 5).
При рептгеполо1 ичееком исследовании в подобных случаях может быть асимметричное положение мыщелков в суставных ямках. Особенно отчетливо эта разница видна на снимке анфас, г. е. в переднезаднем снимке черепа. Костные структуры суставных элементов в большинстве случаев имеют- ровные очертания.
У пациентов в возрасте до 25 лет лечение проводится следующим образом: вначале проводятся специальные гимнастические упражнения, заключающиеся в смешении нижней челюсти в противоположную сторону с гиперкоррекцией, по Ю—15 минут 2 3 раза в день в течение 1 2
месяцев. Миогимнастические упражнения проводятся с надавливанием ладонью руки пациента на боковую поверхность нижней челюсти в подбородочном отделе па стороне смещения. Таким путем челюсть устанавливалась в правильное положение и удерживалась до появления чувства легкого утомления. Затем на рабочей стороне укрепляется коронковая шина с металлической наклонной плоскостью с установлением нижней челюсти по средней линии. При наличии дезокклюзионной щели на балансирующей стороне шириной до 1.5 2 мм она нс замешается протезами, а при щели
шире 2 мм необходимо изготовить пластмассовую каппу на все боковые зубы.
Лечение проводится методом дробной дезокклюзии. Пластмассовая каппа через две педели, после некоторого ослабления боковой мышечной тяги, пришлифовывается с целью создания дезокклюзии в пределах 1.5—2 мм. При подобной терапии достигается зубоальвеолярное внедрение на рабочей стороне и зубоальвеолярное удлинение на балансирующей. Подобные мероприятия проводятся до полной сошлифовки жевательной поверхности каппы и металлических коронок. При необходимости лечение завершается рациональным зубным протезированием.
Если у некоторых молодых больных при лечении шиной с наклонной плоскостью и каппой методом дробной дезокклюзии в течение длительного времени (5—6 месяцев) достигается незначительная морфологическая перестройка, то лечение подобных больных следует завершать протезированием с помощью несъемных конструкций с литой жевательной поверхностью с пластмассовой облицовкой с вестибулярной стороны, либо комбинированными коронками по Рубинову, а при дезокклюзионной щели в пределах I 1,5 мм — несъемными протезами с литой жевательной поверхностью или металлокерамическими протезами. При концевых дефектах лучше изготавливать бюгельные протезы с фарфоровыми либо литыми искусственными зубами. Протезирование проводится с созданием плотного фиссуробугоркового контакта па всем протяжении зубных рядов.
В качестве иллюстрации к сказанному приводим краткую выписку из истории болезни. Больная ГЕ, 18 лет (история болезни № 2351)- 3 октября 1975 г. обратилась на кафедру ортопедической стоматологии с жалобами на тупую боль, щелканье в левом височно-нижнечелюстном суставе и на асимметрию лица за счет смешения подбородка вправо (рис. 85, А). Два года тому назад больная получила ушиб челюсти локтем. Через две недели появилось щелканье в левом височно-нижнечелюстном суставе. Щелканье вначале было непостоянным, редким, затем участилось, стало постоянным. Через год у больной появилась боль в левом височно-нижнечелюстном суставе и смещение подбородка вправо. Обратилась за помощью к стоматологу по месту жительства с диагнозом артрит височно-нижнечелюстного сустава, лечилась консервативно в районной поликлинике.
Лицо асимметричное за счет смещения подбородка вправо. Высота нижней трети лица незначительно снижена. При пальпации области суставов правый и левый мыщелки определялись в суставных ямках. Экскурсия левого мыщелка значительно превалировала над движениями правого. Правый мыщелок производил больше шарнирные движения. Отмечались щелканье и тупая боль в левом суставе во время движений нижней челюсти. При открывании рта нижняя челюсть смещалась вправо. Средняя линия нижней челюсти в положении центральной окклюзии смещена вправо на ширину нижнего центрального резца. При пальпации латеральных крыловидных мышц отмечается болезненность левой мышцы. Зубная форму-
87654321 i12345678 п
ла _ .. --г:- —' Прикус перекрестный вследствие привычной латероггозиции ниж-
87654321112345678 к к
пей челюсти. Повышенная етираемость зубов справа.
На рентгенограммах в положении центральной окклюзии мыщелки расположены асимметрично в суставных ямках. Справа верхнезадняя суставная щель несколько увеличена, слева отмечается незначительное сужение верхнепередпего отдела суставной щели. Костная структура суставных поверхностей не изменена. При максимально открытом рте правый мыщелок находится на вершине суставного бугорка, а левый - в верхней трети заднего ската (рис. 86).
Качественный анализ элеклромиограмм больной П. показал, что в обеих височных мыш- [IV]
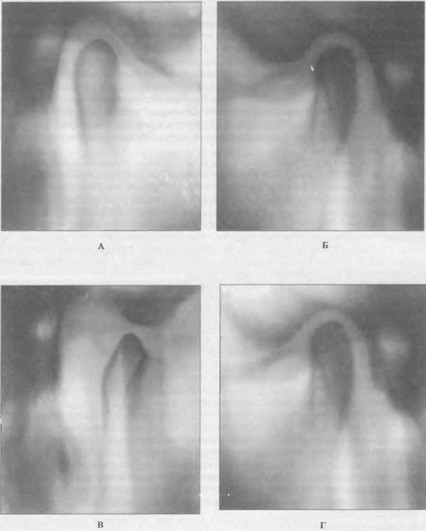
Рис. 86. Томограммы правого (А) и левого (Б) височно-нижнечелюстных суставов в положении центральной окклюзии больной П. до лечения. Диагноз: левосторонний окклюзионно-артикуляционный синдром ВНЧС.
Томограммы правого (В) и левого (Г) нижнечелюстных суставов при максимально открытом рте больной П. до лечения.
А - в положении центральной окклюзии правый мыщелок занимает незначительно переднее положение в суставных ямках.
Б - левый мыщелок находится в центре суставной ямки.
В, Г - при максимально открытом рте мыщелки расположены ближе к вершинам суставных бугорков.
Объяснение в тексте.
пах отсутствует четкое чередование фат активности и покоя. Фата покоя при акте жевания в этих мыпшах отсутст вует, мышцы находятся в постоянно возбужденном сосюяпни с амплитудой колебаний биопотенциалов в пределах SO- 120 мкВ. В обеих собственно жевательных мышцах отмечае гея чс i кое чередование фа з ак! ивнос ти и покоя. Фа за биоэлект рического покоя на 0,16-0,18 сек. больше бпоэ. icki рпческой ак1ивноетп. Отношение времени биоэлектрической активности и покоя, т.е. коэффициент "К” равен 0.67 в правой мышце и 0.60 в девой собственно жевательной мышце.
Амплитуда колебаний биопотенциалов при акне жевания в среднем равна в правой височной мышце 180 мкВ. в правой coocibchiio жевательной - 190 мкВ. в девой височной -
350 мкВ. а в левой собственно жевательной мышне - 330 мкВ. При максимальном сжат ии челюстей ни зкий вольтаж осцилляции отмечается в правой височной и левой собственно жевательной мышце.
Анали з элект ромиограмм пока зал. что. несмотря на одностороннее поражение сустава, от- утсчастся нарушение рнт ма и сократительной способное ! и жевательных мышц обеих сторон, что говорит, как уже отмечалось, о сопряженном действии симметричных труни мышц.
На основе клинико-рентгенологических данных у больной II. установлен диагноз: левосторонний окклюзионно-артикуляционный синдром. ВНЧС латеропозицня нижней челюсти па фоне нейромускуляриого синдрома.
При применении функциональной пробы Ат 5 нижняя челюст ь в положении относительного физиологического покоя устанавливаемся но средней линии лица, а при сомкнутых зубных рядах в срединном положении нижней челюсти шмонается дезокклюзионная щель в области жевательных зубов справ;!. 11рп применении функциональной пробы .Vj 2 боль, щелканье устраняют ея.
При применен пн функшюпа плюй пробы Л'т 5 ппжняя чедюсп, в еосюянии покоя устанавливалась на средней линии, а при смыкании челюстей вновь смешалась на свое привычное латеральное положение.
Лечение было направлено на перестройку нервно-мышечною комплекса, выравнивание окклюзионно-артикуляционных взаимоотношении челюстей и установление мыщелков в оптимально удобное положение в суставных ямках. В течение одного месяца проводилась миогим- настика. затем была изготовлена несъемная коронковая шина е наклонной плоскост ью на |4567 зубы и нижняя челюсть была установлена по средней линии .лица. Справа возникала дезок- клюзионпая щель, которая была устранена иротетичееки. Больная пользовалась шиной в течение 6 месяцев (рис. 85, В). Кроме орюпедичеекого лечения проводился электрофорез е 5 % раствором йодистою калия, массаж. После снятия ортопедическою аппарата патологические симптомы исчезли. Мыщелки двигались синхронно. Смешения челюсти не наблюдалось (рис. 85, Д). Лечение завершено рациональным нро!езироваиием зубов. На томограммах в положении центральной окклюзии мыщелки занимали срединное положение в суставных ямках. При максимально открытом рте правый мышелок достигал вершины суставного бугорка, а левый - несколько не доходил вершины бугорка (рис. 87). Костная структура суставных поверхностей не изменена.
Качественный анализ электромпо! рамм больной Г1. в процессе лечения показал, что через 2 месяца после наложения ортопедического аппарата четче стали дифференцироваться фазы биоэлектрической активности и покоя как в височных, гаки в собственно жевательных мышцах. Бели до 1счения фаза биоэлектрическою покоя при акте жевания превалировала над фазой биоэлектрической активности, то после фиксации аппарата разницы но времени не было. Коэффициент “К" значительно увеличился но сравнению с таковым до лечения. В правой височной мышце он равен 1.0! (норма 1.17). в правой собственно жевательной - 1.05 (норма 1.46), в левой височной составлял 1.31. в левой собственно жевательной - 0.71. Что касается сократительной способности мышц, ю особых изменений не произошло. Линн» в правой собственно жевн!етыюп мышце о1мечаегея незначительное увеличение амплитуды осцилляций в среднем на 33 мкВ по сравнению с исходной величиной. Особых изменений в амплитуде биопотенциалов при максимальном сжати челюстей в положен и и цетральной окклюзии не обнаружено.
17
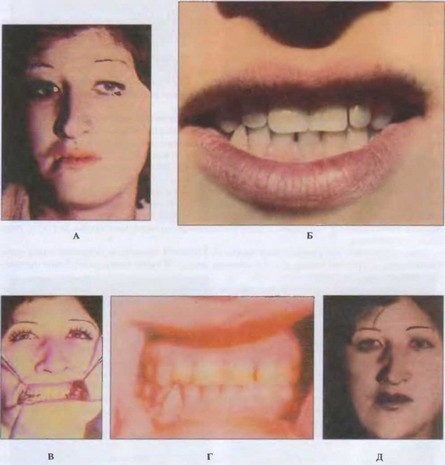
Рис. 85. Фото больной П. до, в процессе и после лечения.
А -фото больной П. до лечения. Отмечается асимметрия липа за счет смещения подбородка вправо. Б - соотношение зубных рядов до лечения в положении центральной окклюзии. Средняя линия нижней челюсти смещена вправо.
В - больная в процессе лечения коронковой шиной с металлической наклонной плоскостью.
Г — соотношение зубных рядов после лечения. Дезокклюзионная щель восполнена металлокерамическими коронками. Средние линии обеих челюстей совпадают.
Д - больная после лечения. Асимметрия лица устранена.
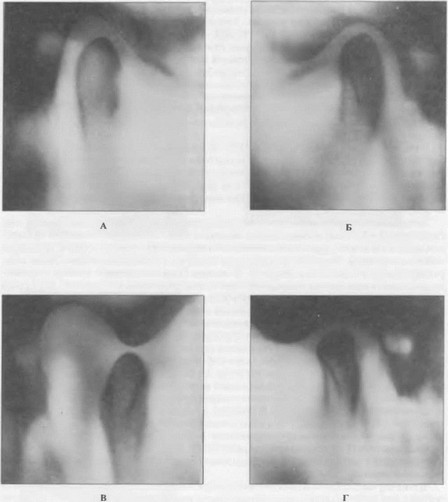
Рис. 87. Томограммы больной П. правого (А) и левого (Б) височно-нижнечелюстных суставов в положении центральной окклюзии, томограммы правого (В) и левого (Г) височно-нижнечелюстных суставов при максимально открытом рте после лечения. Объяснение в тексте.
Через 6 месяцев от начала лечения и после рационального протезирования анализ элект- ромиограмм показал значительное увеличение сократительной способности как в височных. uik и в собственно жевательных мышцах. Амплитула начальная, максимальная и конечная превышает исходную величину на 50 140 мкВ.
Увеличение амплитуды биопотенциалов отмечается и при максимальном сжатии челюстей. Несмотря на улучшение сократительной способности обеих височных мышц, а также левой собственно жевательной мышцы, в фазе биоэлектрического покоя отмечаются отдельные осцилляции биопотенциалов. Эти данные еше раз подтверждают, что при лечении латеральных сдвигов с металлической наклонной плоскостью нижней челюсти перестройка и окончательная нормализация функциональной деятельности мышц происходит в течение длительного времени, лечение подобных больных должно проводиться не менее 6—8 месяцев (рис. 85, Д).
У лиц в возрасте старше 25 лет трудно рассчитывать на значительную морфологическую перестройку костной ткани и прикуса. Поэтому план ортопедического лечения у этих пациентов в значительной мере должен отличаться от плана мероприятий предыдущей группы больных. Здесь можно рассчитывать лишь на адаптационные изменения в зубочелюстной системе. После функциональной перестройки мышечно-связочного аппарата лечение следует завершать зубным протезированием.
Лечение этой ipyrnibi больных проводится следующим образом. После завершения курса мио- гимнастики (1-2 месяца) устанавливается несъемная шина с наклонной плоскостью па балансирующей стороне (откуда сместилась челюсть) и пластмассовая каппа на рабочей стороне (куда сместилась челюсть). Последняя плотно должна прилегать к зубам-антагонистам. Этими аппаратами пациенты пользуются в течение 6- 8 месяцев. Продолжительность лечения установлена на основании клинических наблюдений и электромиографичееких исследований. В эти сроки обычно завершается функциональная перестройка нейромышечного комплекса.
В случаях, когда при установлении нижней челюсти по средней линии лица возникает обратное перекрытие боковых зубов верхней челюсти щечными буграми нижних на рабочей стороне и дезокклюзия на балансирующей, необходимо предварительное ортодонтическое лечение. Последнее проводится при помощи расширяющейся пластинки на верхнюю челюсть с сегментарным распилом в области жевательных зубов, подлежащих перемещению в вестибулооральном направлении. На балансирующей стороне дезокклюзион- ная щель заполняется окклюзионной накладкой из пластмассы, от которой вниз отходит наклонная плоскость. Последняя скользит по щечной поверхности нижних жевательных зубов и удерживает челюсть в срединном положении. Суставные головки принимаю! срединное положение в суставных ямках. Результаты лечения бывают стабильными, когда они окончательно закрепляются зубным протезированием. Более короткие сроки пользования лечебными аппаратами (1 3 месяца) чреваты рецидивами, и пижняя челюсть даже после зубного
протезирования с соответствующей моделировкой бугров вновь смешается в исходное латеральное положение.
13 этих случаях желательно изготавливать цельнолитые или металлокерамические зубные протезы несъемную конструкцию протезов с литой жевательной поверхностью. Лечение окклюзионно-артикуляционного синдрома и латеропозиции нижней челюсти, обусловленных скользящим прикусом, направлено прежде всего на устранение скользящего момента, назначение гимнастических упражнений с целью ослабления боковой мышечной тяги. Далее в зависимости от возраста, давности заболевания, формы и степени деформации прикуса, наличия или отсутствия вывиха нижней челюсти проводится соответствующее целенаправленное ортопедическое лечение.
При сочетании аномалии прикуса с окклюзионно-артикуляционным синдромом, вывихом, подвывихом нижней челюсти лечение проводится одновременно с применением ограничивающих и ортодонтических аппаратов (рис. 88). Лечение дисфункциональных состояний височно-нижнечелюстного сустава при снижающемся прикусе с явлениями бруксизма проводилось при помощи повышающих прикус капп, которые изготавливаются на весь зуб-
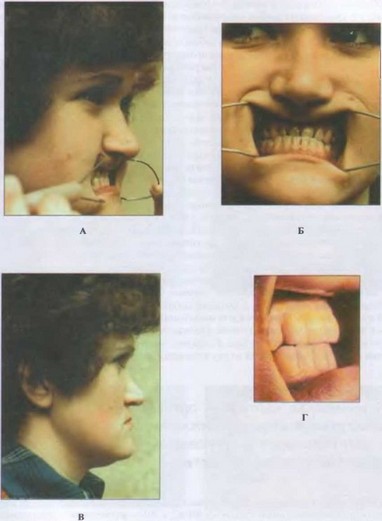
Рис. 88. Фотографии больной А-вой. Диагноз: двусторонний окклюзионно-артикуляционный дисфункциональный синдром, ложная прогения.
А, Б - соотношение зубных рядов в профиль и анфас до лечения.
В — в профиль после ортодонтического и протетического лечения.
Г — соотношение зубных рядов после лечения.
ной ряд нижней челюсти или на боковые зубы с обеих сторон. При помощи капп восстанавливается нормальная высота прикуса и челюсть устанавливается в правильное положение. Каппой больные пользуются в течение 3 —6 месяцев. Одновременно проводится новокаино- вая блокада и применяются слабые миорелаксапты. Повышая прикус, каппа способствовала разгрузке сустава, а новокаиновая блокада приводит к разрыву патологической цепи: мышцы — ЦНС — мышцы, миорелаксапты ослабляют тонус жевательных мышц. Лечение длится в течение 3—6 месяцев и заканчивается протезированием.
До и после лечения больным проводят томографическое исследование височно-нижнечелюстных суставов с закры тым и открытым ртом. У лиц с аномалиями прикуса и латерогнатией кроме томографии проводится телерентгенографическое исследование черепа анфас и в профиль. На томограммах после лечения с закрытым ртом у большинства (99.7 %) больных суставная щель имее г равномерную ширину в верхнем, переднем и заднем отделах. На томограммах с широко открытым ртом у всех больных суставные головки находятся в суставных ямках, доходят до вершины суставного бугорка или до верхней трети заднего ската суставного бугорка. Телерентгенограммы позволяют наглядно судить о результатах лечения в динамике. О нормализации деятельност и жевательных мышц судят по данным электромиографии.
Из больных с окклюзионно-артикуляционным синдромом височно-нижнечелюстного сустава непосредственные положительные результаты лечения достигнуты у большинства. У всех этих пациентов исчезли боли в суставах, жевательных мышцах, боли в лине, глоссалгии. парестезии, утомляемост ь мышц, головные боли, щелканье, хруст и другие неприятные ощущения в суставе, нарушения симметрии лица. Лишь у 7 пациентов нам не удалось полностью устранить дисфункции височно-нижнечелюстного сустава: у них сохранилось глухое щелканье в суставах.
Многие больные после лечения не выполняют рекомендаций врача не открывать широко рот (при позевывании, откусывании от большого куска и т. д.). не принимать твердую пишу. Поэтому после проведения лечения необходим инструктаж. При лечении зубов, производстве внутриротовых рентгеновских снимков, обследовании ЛОР-органов. экстракции зубов, зондировании желудка и т. д. больные, прошедшие лечение дисфункциональных состояний сустава, должны предупреждать медицинский персонал, что их суставы предрасположены к дисфункции, что они в течение длительного времени лечились по поводу патологии височно-нижнечелюстного сустава. Это до некоторой степени насторожит врача, избавит пациентов от грубых манипуляций во рту и значительно сократит число рецидивов.
А так же в разделе «Лечение »
- Строение височно-нижнечелюстного сустава
- Капсула сустава
- Функциональная анатомия ВНЧС
- Анатомия мыщелка ВНЧС
- Движение мыщелка относительно мениска
- Фазы движения нижней челюсти в норме
- Движение нижней челюсти с мениском при вывихе нижней челюсти
- Морфогенез височно-нижнечелюстного сустава
- Материал и методы исследования
- Эмбриональный период
- Четырнадцать недель
- Двадцать — двадцать три недели
- Двадцать пять — двадцать шесть недель
- Возрастная эволюция и отдельные формы проявления патологии височно-нижнечелюстного сустава
- Годовалый возраст
- Два — четыре года
- Девять — десять лет
- Двенадцать — четырнадцать лет
- Обсуждение результатов морфологического исследования височно-нижнечелюстных суставов в возрастном аспекте
- Глава II ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНЫХ СУСТАВОВ
- Методика обследования больных с заболеваниями ВНЧС
- Функциональные пробы
- Дополнительные методы исследования
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ) височно-нижнечелюстных суставов
- Электромиография жевательных мышц
- Электромиостимуляция жевательных мышц
- Дисфункциональные состояния ВНЧС
- Нейромускулярный дисфункциональный синдром
- Окклюзионно-артикуляционный синдром
- Клиника
- Рентгенологическая характеристика височно-нижнечелюстного сустава при окклюзионно-артикуляционном синдроме
- Клиническая картина и ортопедическое лечение дисфункций височно-нижнечелюстных суставов с сагиттальными и трансверзальными сдвигами нижней челюсти
- Клиника дисфункций ВНЧС с сагиттальными сдвигами нижней челюсти
- Клиника дисфункций височно-нижнечелюстных суставов с трансверзальными сдвигами нижней челюсти
- Лечение больных с дисфункциями ВНЧС и с сагиттальными и трансверзальными сдвигами нижней челюсти
- Ортопедическое лечение дисфункций ВНЧС с косой окклюзионной плоскостью и деформацией лица
- Ортопедическое лечение привычных вывихов и подвывихов нижней челюсти
- Задний вывих нижней челюсти
- Привычные вывихи и подвывихи у детей и подростков
- Рентгенологические методы исследования
- Электромиостимуляция жевательных мышц у детей и подростков
- Клиническая картина вывиха нижней челюсти
- Клиническая картина дисфункций височно-нижнечелюстного сустава с сагиттальными и трансверзальными сдвигами нижней челюсти у детей и подростков
- Ортопедическое лечение детей в дошкольном возрасте с привычными вывихами и подвывихами нижней челюсти
- Ортопедическое лечение детей в школьном возрасте с привычными вывихами и подвывихами нижней челюсти
- Ортопедическое лечение детей и подростков с привычными вывихами внутрисуставного мениска
- Вывихи внутрисуставного мениска
- Классификация вывиха мениска ВНЧС
- Клиника легковправимых вывихов мениска ВНЧС
- Клиника трудновправимого вывиха мениска ВНЧС
- Клиника невправимых вывихов мениска
- Лечение вывихов мениска височно-нижнечелюстного сустава
- Лечение трудновправимого вывиха мениска ВНЧС
- Лечение невправимого вывиха мениска ВНЧС
- Парафункция жевательных, мимических мышц и мышц языка
- Этиология и патогенез
- Классификация парафункций жевательных мышц
- Клиника парафункций жевательных мышц в сочетании с патологией ВНЧС
- Лечение больных с парафункцией мышц, поднимающих нижнюю челюсть
- Лечение больных с гипертрофией жевательных мышц
- Лечение больных с парафункцией мышц, опускающих нижнюю челюсть
- Ортопедическое лечение парафункций мышц языка