Около 70% всех ФП приходится на возраст 65-85 лет при близкой частоте у мужчин и женщин (рисунок 225). Повышение частоты аритмии связано с такими факторами риска аритмии, как дисфункция левого желудочка и сердечная недостаточность, артериальная гипертензия, ИБС.
ФП является независимым фактором риска смертности (Benjamin E.J., et al., 1998). У лиц старших возрастных групп значительно чаще (58-67%) встречается постоянная форма ФП (Chugh S.S., et al., 2001).
С возрастом увеличивается доля ФП среди причин инсультов и, соответственно, необходимость в антикоагулянтной терапии (рисунок 226). Не случайно, в критерии выбора антикоагулянтов CHADS2 включен возраст gt;75 лет и тесно ассоциированные с возрастом заболевания.
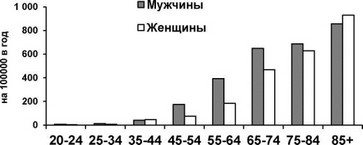
Возраст
Рис. 225. Частота ФП и возраст (Sacco R., et al., 1998).
Обе стратегии ведения пациентов с ФП - контроль ритма с помощью антиаритмических препаратов и контроль ЧСС с помощью медикаментозной блокады АВ проведения - показали близкие результаты. У пожилых и стариков наличие заболеваний сердца, склонность к стойкому течению, повышенный риск побочных эффектов препаратов позволяют в большинстве случаев предпочесть контроль ЧСС с адекватной антикоагулянтной терапией. Например, лечение амиодароном пожилых пациентов ассоциируется с увеличением частоты имплантации ЭКС в 2,1 раза (Vidal E., et al., 2003).
Повышеный риск побочных эффектов препаратов, сложности в подборе дозы, сниженная приверженность объясняют факт получения адекват
ного лечения у пожилых и стариков менее, чем в половине случаев (Dolder C.R., et al., 2007).
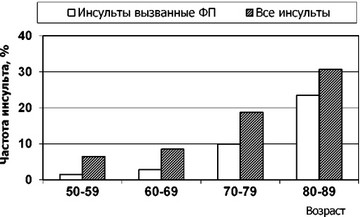
Рис. 226. Частота инсультов и возраст (Reid J.R., et al., 2005).
Важно отметить, что несмотря на возрастание риска геморрагических осложнений у стариков, варфарин снижает смертность и существенно превосходит аспирин в качестве средства профилактики тромбоэмболических осложнений и должен быть назначен, если имеется возможность ежемесячно контролировать МНО (Aronow W.S., et al., 1999; Mant J., et al., 2007; Hylek E.M., et al., 2007; Ruiz Ortiz M., et al., 2011). Более того, частота побочных эффектов аспирина существенно выше (33% vs 6%, р=0,002), чем у варфарина среди пациентов старше 80 лет (Rash A., et al., 2007).
Планируя лечения оральными антикоагулянтами следует также оценить частоту падений у пациентов преклонного возраста (Sellers M.B., Newby L.K., 2011).
Планируя инвазивное лечение ФП с помощью радиочастотной катете- роной абляции следует учитывать повышенный риск осложнений у пожилых и снижение эффективности лечения.
Желудочковые аритмии
Желудочковые аритмии встречаются у пожилых и стариков достаточно часто, особенно при сердечно-сосудистых заболеваниях (рисунки 227, 228) и при проведении холтеровского мониторирования (Aronow W.S., et al., 2002). По данным эпидемиологических исследований более 80% внезапных сердечных смертей развивается у лиц старше 65 лет.
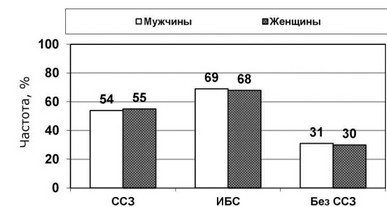
Рис. 227. Частота сложных желудочковых аритмий у лиц старше 70 лет (Aronow W.S., et al., 2002). ССЗ - сердечно-сосудистые заболевания.
Важно знать, что сложные желудочковые экстрасистолии и неустойчивая ЖТ у пациентов без заболевания сердца не влияют на риск ИБС, внезапной смерти и общую смертность и в бессимптомных случаях лечения не требуется (Kirkland J.L., et al., 1989; Fleg J.L., et al., 1992).
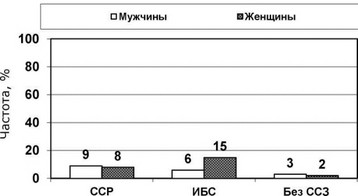
Рис. 228. Частота желудочковых тахикардий у пациентов после 70 лет (Aronow W.S., et al., 2002). ССЗ - сердечно-сосудистые заболевания.
При наличии заболеваний сердца (ИБС, дисфункция левого желудочка, сердечная недостаточность) желудочковые аритмии (сложные экстрасистолии, устойчивая и неустойчивая ЖТ), выявляемые при
холтеровском мониторировании, являются индикатором повышенного риска коронарных событий и внезапной смерти (Aronow W.S., et al., 1988, 1991). В этой связи необходимо активное лечение основного заболева-
ния, включая бета-адреноблокаторы. Последние у лиц старшего возраста с ИБС снижают частоту аритмии, внезапную и общую смертность (Friedman L.M., et al., 1986; Aronow W.S., et al., 1994). При необходимости можно назначить соталол или амиодарон.
В большинстве исследований по первичной профилактике внезапной смерти с помощью ИКД результаты не зависели от возраста (Daubert J.P., et al., 2006). Например, у пациентов после инфаркта миокарда с дисфункцией левого желудочка снижение смертности после имплантации кардиовертера-дефибриллятора в возрасте после 75 лет было аналогично таковой у пациентов менее 65 лет (-68%) (Moss A.J., et al., 2002). Однако в недавнем исследовании ИКД не принесли существенной пользы пациентам после 80 лет (Mezu U., et al., 2011).
Госпитальная летальность после имплантации кардиовертеро- дефибрилляторов после 80 лет повышалась, а специальных рандомизированных исследований в этой группе не проводилось (Swindle J.P., et al., 2010).
ФП является независимым фактором риска смертности (Benjamin E.J., et al., 1998). У лиц старших возрастных групп значительно чаще (58-67%) встречается постоянная форма ФП (Chugh S.S., et al., 2001).
С возрастом увеличивается доля ФП среди причин инсультов и, соответственно, необходимость в антикоагулянтной терапии (рисунок 226). Не случайно, в критерии выбора антикоагулянтов CHADS2 включен возраст gt;75 лет и тесно ассоциированные с возрастом заболевания.

Возраст
Рис. 225. Частота ФП и возраст (Sacco R., et al., 1998).
Обе стратегии ведения пациентов с ФП - контроль ритма с помощью антиаритмических препаратов и контроль ЧСС с помощью медикаментозной блокады АВ проведения - показали близкие результаты. У пожилых и стариков наличие заболеваний сердца, склонность к стойкому течению, повышенный риск побочных эффектов препаратов позволяют в большинстве случаев предпочесть контроль ЧСС с адекватной антикоагулянтной терапией. Например, лечение амиодароном пожилых пациентов ассоциируется с увеличением частоты имплантации ЭКС в 2,1 раза (Vidal E., et al., 2003).
Повышеный риск побочных эффектов препаратов, сложности в подборе дозы, сниженная приверженность объясняют факт получения адекват
ного лечения у пожилых и стариков менее, чем в половине случаев (Dolder C.R., et al., 2007).

Рис. 226. Частота инсультов и возраст (Reid J.R., et al., 2005).
Важно отметить, что несмотря на возрастание риска геморрагических осложнений у стариков, варфарин снижает смертность и существенно превосходит аспирин в качестве средства профилактики тромбоэмболических осложнений и должен быть назначен, если имеется возможность ежемесячно контролировать МНО (Aronow W.S., et al., 1999; Mant J., et al., 2007; Hylek E.M., et al., 2007; Ruiz Ortiz M., et al., 2011). Более того, частота побочных эффектов аспирина существенно выше (33% vs 6%, р=0,002), чем у варфарина среди пациентов старше 80 лет (Rash A., et al., 2007).
Планируя лечения оральными антикоагулянтами следует также оценить частоту падений у пациентов преклонного возраста (Sellers M.B., Newby L.K., 2011).
Планируя инвазивное лечение ФП с помощью радиочастотной катете- роной абляции следует учитывать повышенный риск осложнений у пожилых и снижение эффективности лечения.
Желудочковые аритмии
Желудочковые аритмии встречаются у пожилых и стариков достаточно часто, особенно при сердечно-сосудистых заболеваниях (рисунки 227, 228) и при проведении холтеровского мониторирования (Aronow W.S., et al., 2002). По данным эпидемиологических исследований более 80% внезапных сердечных смертей развивается у лиц старше 65 лет.

Рис. 227. Частота сложных желудочковых аритмий у лиц старше 70 лет (Aronow W.S., et al., 2002). ССЗ - сердечно-сосудистые заболевания.
Важно знать, что сложные желудочковые экстрасистолии и неустойчивая ЖТ у пациентов без заболевания сердца не влияют на риск ИБС, внезапной смерти и общую смертность и в бессимптомных случаях лечения не требуется (Kirkland J.L., et al., 1989; Fleg J.L., et al., 1992).

Рис. 228. Частота желудочковых тахикардий у пациентов после 70 лет (Aronow W.S., et al., 2002). ССЗ - сердечно-сосудистые заболевания.
При наличии заболеваний сердца (ИБС, дисфункция левого желудочка, сердечная недостаточность) желудочковые аритмии (сложные экстрасистолии, устойчивая и неустойчивая ЖТ), выявляемые при
холтеровском мониторировании, являются индикатором повышенного риска коронарных событий и внезапной смерти (Aronow W.S., et al., 1988, 1991). В этой связи необходимо активное лечение основного заболева-
ния, включая бета-адреноблокаторы. Последние у лиц старшего возраста с ИБС снижают частоту аритмии, внезапную и общую смертность (Friedman L.M., et al., 1986; Aronow W.S., et al., 1994). При необходимости можно назначить соталол или амиодарон.
В большинстве исследований по первичной профилактике внезапной смерти с помощью ИКД результаты не зависели от возраста (Daubert J.P., et al., 2006). Например, у пациентов после инфаркта миокарда с дисфункцией левого желудочка снижение смертности после имплантации кардиовертера-дефибриллятора в возрасте после 75 лет было аналогично таковой у пациентов менее 65 лет (-68%) (Moss A.J., et al., 2002). Однако в недавнем исследовании ИКД не принесли существенной пользы пациентам после 80 лет (Mezu U., et al., 2011).
Госпитальная летальность после имплантации кардиовертеро- дефибрилляторов после 80 лет повышалась, а специальных рандомизированных исследований в этой группе не проводилось (Swindle J.P., et al., 2010).
