Наиболее информативным методом диагностики функции синусового узла является холтеровское мониторирование. По мнению большинства экспертов при дисфункции синусового узла должен присутствовать хотя бы один признак хронотропной недостаточности синусового узла (Issa Z., Miller J.M., Zipes D.P., 2009):
¦ Синусовая брадикардия lt;40 в мин днем, постоянная или периодическая.
¦ Синусовые паузы gt;3 с в дневное время.
Брадиаритмия в ночное время нередкое явление, особенно у молодых, и может достигать 35-40 в мин с паузами до 2 с и даже более. Клиническое значение ночной брадиаритмии недостаточно установлено.
У тренированных спортсменов повышена активность n.vagus, поэтому нередко регистрируется ЧСС днем в диапазоне 40-50 в мин, а ночью ЧСС может снижаться до 30 в мин и появиться синусовые паузы или АВ блокада 2 степени продолжительностью до 3 с.



Рис. 155. Синусовая пауза продолжительностью 7 с при СССУ.
Скорость записи 25 мм/сек.
Появлении на ЭКГ длительных интервалов без комплексов P-QRS может быть связано как с нарушением образования импульсов в синусовом узле (остановка синусового узла), так и замедлением проведения импульсов из синусового узла (синоатриальная блокада). Эти состояния часто практически невозможно отличить без прямой регистрации импульсов синусового узла. Поскольку тактика лечения не зависит от формы синусовой брадикардии, то для описания можно использовать термин «синусовые паузы».
Помимо обязательных критериев возможны факультативные признаки: замещающие ритмы и комплексы, длительная постэкстрасистолическая пауза, АВ блокада, неадекватное повышение ЧСС при физической нагрузке, НЖТ.
Замещающие ритмы и комплексы. В случае выраженного нарушения генерации импульсов в синусовом узле, тяжесть состояния определяется частотой замещающих водителей ритма. Обычно частота предсердного водителя ритма бывает достаточной для удовлетворительного самочувствия пациентов при обычных нагрузках, а проблемы возникают при дисфункции вторичного водителя ритма.
Нередко у детей, подростков и спортсменов наблюдается миграция водителя ритма по предсердиям и АВ узлу (рисунок 156). Как правило, это признак ваготонии и рассматривается как нормальный электрокардиографический феномен.

Рис. 156. Миграция водителя ритма по предсердиям у молодого человека
18 лет.
АВ блокада. СССУ в 10-20% сопровождается нарушением АВ проведения. Оценка АВ проведения очень важна при выборе режима электрокардиостимуляции.
Длительная постэкстрасистолическая пауза. В 50% желудочковых аллоритмий выявляется связь с дисфункцией синусового узла. Нужно отличать синусовую брадикардию от блокированной предсердной экстра- систолии (рисунок 157). Иногда бигимения маскирует дисфункцию синусового узла (рисунок 158).

Рис. 157. Блокированная предсердная экстрасистола, симулирующая синусовую паузу.
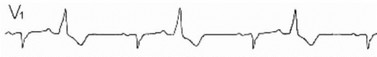
Рис. 158. Желудочковая бигимения при СССУ. Скорость записи 25
мм/сек.
Неадекватное повышение ЧСС в ответ на физическую нагрузку или стресс. Если при физической нагрузке высокой интенсивности нет заметного возрастания ЧСС (lt;90 в мин), то следует заподозрить СССУ. Наличие хронотропной недостаточности определяют в случае если при тесте с физической нагрузкой максимальная ЧСС не превышает величины 0,7*(220-возраст).
Наджелудочковые тахиаритмии. При синусовой брадиаритмии в 30% случаев встречаются НЖТ, обычно в форме ФП. Значительно реже наблюдается трепетание предсердий и другие предсердные тахикардии. Высокую частоту такого сочетания связывают с поражением предсердий и частотно-зависимым характером возникновения аритмии. Поэтому нужно взять за правило рассматривать любую впервые выявленную предсердную тахикардию, как возможное проявление синдрома бради- тахикардии.
При ФП наличие немедикаментозной АВ блокады усиливает подозрение относительно патологии синусового узла, поскольку в 10-20% СССУ имеется бинодальное поражение. Особенно важно это иметь ввиду при планировании кардиоверсии.
Отметим, что симптомная брадикардия обычно развивается у пациентов с поражением синусового узла и достаточно редко наблюдается при вторичной дисфункции синусового узла.
Диагностика нейрорегуляторного влияния
Симпатическая и парасимпатическая нервная система могут усиливать и маскировать дисфункцию синусового узла. Для уточнения степени влияния ВНС на функцию синусового узла используют вегетативные тесты (рисунок 159). Результаты тестов помогают в дифференциальной диагностике первичной и вторичной дисфункции синусового узла. Если после вегетативной блокады показатели функции синусового узла нормализуются, то имеет место вторичная (внешняя) дисфункция синусового узла.
а V.

Рис. 159. Проба Вальсальвы. А - исходная ЭКГ.
Б - на выдохе регистрируется синусовая пауза 1580 мсек.
Тест с атропином
Препарат, блокирующий влияние ацетилхолина, вызывает, при нормально функционирующем синусовом узле синусовую тахикардию.
Проба с атропином осуществляется следующим образом. Утром через 1,5 ч после еды пациент приходит в лабораторию и лежит на кушетке 15 мин. Затем регистрируется ЭКГ и вводится атропин внутривенно в дозе 0,02 мг/кг. Действие атропина начинается через 25 с и достигает пика ко 2-3 мин.
Проба считается положительной, если ЧСС не достигла 90 в мин и/или прирост ЧСС составил lt;25%. Если ЧСС не достигла 90 в мин, а прирост ЧСС составил gt;25%, это свидетельствует о значимом участии функционального (вагусного) компонента при наличии органического поражения синусового узла.
Важно знать, что возможно усиление брадикардии при подкожном введении атропина или внутривенном введении малых доз препарата (lt;0,5 мг). Такой парадоксальный эффект вначале действия препарата обусловлен стимуляцией вагусных центров и периферических рецепторов, которая тем больше, чем меньше доза препарата.
Нам встретилась парадоксальная реакция на адекватную дозу (1,4 мг) атропина, введенного внутривенно. У пациента с вагусной дисфункцией синусового узла (при велоэргометрии синусовая тахикардия 150 в мин) через 1 мин появилась выраженная синусовая брадикардия с АВ диссоциацией и ритмом из АВ соединения с частотой 40-44 в мин.
Адекватный прирост ЧСС после атропинизации не позволяет полностью исключить органическое поражение синусового узла. В этих случаях дополнительную информацию может дать полная вегетативная блокада.
Полная вегетативная блокада
Блокада симпатических и парасимпатических влияний помогает определить собственную хронотропную активность синусового узла, так называемую истинную ЧСС. Подготовка к пробе не отличается от описанной в предыдущем разделе. Пробу проводят следующим образом: вначале внутривенно вводят пропранолол 0,2 мг/кг со скоростью 1 мг/мин, затем через 10 мин вводят атропин в дозе 0,04 мг/кг за 2 мин. Через 4 мин после введения атропина регистрируют собственную ЧСС, которая обычно остается стабильной до 30 мин. Рассчитывают истинную ЧСС по формуле: 118,1 - (0,57*возраст) (Jose A.D., Collison D., 1970). У пациентов до 40 лет допустимые колебания ЧСС находятся в диапазоне ±18%, а после 40 лет - в диапазоне ±14%.
Если имеется органическое поражение синусового узла, то регистрируется ЧСС ниже расчетного уровня. Чувствительность метода составляет 43%.
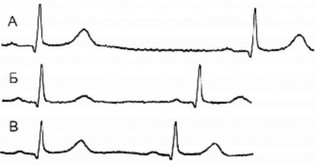
Рис. 160. Вегетативные тесты. Исходная ЭКГ (А).
Полная вегетативная блокада (Б). Проба с атропином (В).
Рассмотрим результаты тестов с атропином и полной вегетативной блокадой у пациента весом 100 кг, представленные на рисунке 160. Исходно ЧСС была равна 38 в мин (А). После введения внутривенно 2 мг атропина ЧСС возросла до 66 в мин, с приростом в 56% (В). Для достижения полной вегетативной блокады синусового узла на следующий день пациенту ввели внутривенно 4 мг атропина и 20 мг пропранолола. Через 5 мин зарегистрирована ЧСС 48 в мин (Б), в то время как истинная расчетная ЧСС составила 90 в мин.
Таким образом, очевидно имелось органическое поражение синусового узла, поскольку ЧСС после введения атропина и истинная ЧСС были явно ниже нормальных показателей. В то же время отмечается значимая роль вагусной активности, о чем свидетельствует прирост ЧСС 56% в ответ на атропин.
Подобные результаты вегетативного тестирования мы неоднократно наблюдали в своей практике. По-видимому, несмотря на значительное структурное поражение, чувствительность синусового узла к хронотроп- ным влияниям сохраняется или даже возрастает.
