Синдром кардиостимулятора встречается в 7-10% случаев и обусловлен снижением сердечного выброса. Синдром проявляется застойной сердечной недостаточностью, понижением АД вплоть до шока, значительными колебаниями АД. Следствием гемодинамической нестабильности может быть нарушение мозгового кровообращения (головокружение, обморок, головная боль, нарушения зрения и слуха), стенокардия.
Среди причин снижения сердечного выброса отмечают следующие:
- Асинхронность работы предсердий и желудочков. В этом случае снижается ударный объем крови на 35-50%. Такая ситуация встречается при стимуляции в режиме VVI у 20-30% пациентов. Для устранения причины перепрограммируют ЭКС с режима VVI на режим VAT, VDD, DVI, DDD.
- Ретроградное проведение импульса к предсердиям. В этом случае происходит разряд синусового узла и отсутствует эффективная предсердная систола в нужное время. Таков механизм синдрома при двухкамерной стимуляции в режиме DDD. Ретроградное ВА проведение 1:1 можно выявить у 60% пациентов с дисфункцией синусового узла и у 40% пациентов с полной АВ блокадой. Осложнение может появиться в различные сроки после имплантации ЭКС. Для предотвращения ВА проведения повышают частоту электростимуляции.
- Несоответствие частоты ЭКС и оптимальной ЧСС для данной физической нагрузки. Во время физической нагрузки при имплантированном
ЭКС сердечный выброс может возрасти в среднем на 60% (с 5,9 до 8,8 л/мин), а молодым и физически активным пациентам необходимо повышение на 100-300%. В этом случае показана имплантация ЭКС, модулируемого по частоте (AAIR, VVIR, DDDR).
Для диагностики синдрома кардиостимулятора рекомендуют использовать одновременное суточное мониторирование ЭКГ и АД (Kargul W., et al., 1996).
Аритмии
Круговая тахикардия кардиостимулятора
При двухкамерной электростимуляции в режиме DDD предсердная экстрасистола может привести в стимуляции желудочков с ретроградным ВА проведением импульса и возбуждением предсердий с последующей электростимуляцией желудочков и формированием круговой тахикардии (рисунок 154). Другой вариант развития тахикардии связан с желудочковой экстрасистолой, ретроградным возбуждением предсердий с последующей стимуляцией желудочков и далее ретроградным возбуждением предсердий и т.д.
Для коррекции данного осложнения перепрограммируют ЭКС:
- Повышают верхний предел частоты в расчете на блокаду ретроградного проведения.
- Снижают чувствительность ЭКС к предсердному сигналу, если амплитуда ретроградного возбуждения меньше амплитуды синусового возбуждения.
- Уменьшают продолжительность предсердно-желудочковой стимуляции.
- Увеличивают рефрактерный период детекции предсердного возбуждения.
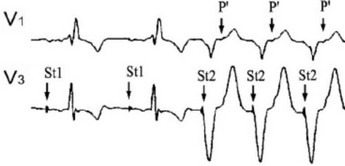
Рис. 154. Круговая тахикардия. St1- стимуляция предсердий, St2- стимуляция желудочков, P’-ретроградное возбуждение предсердий.
Индуцированная желудочковая тахикардия
В случае двухкамерной электрокардиостимуляции возбуждение предсердий во время предсердной тахикардии или крупноволнистых форм фибрилляции и трепетания предсердий воспринимается ЭКС и запускается стимуляция желудочков, что приводит к ЖТ или даже ФЖ.
Инфекционные осложнения
В течение 6 лет наблюдения A.L.Chamis и соавт. (2001) выявили инфекцию электрического устройства у 45,4% пациентов с имплантированными ЭКС или кардиовертерами-дефибрилляторами. Причем, в 60% случаев доказанной инфекции аппарата не было местных симптомов инфекционного воспаления. В большинстве случаев (70-75%) бактериемии, чаще вызванной Staphylococcus aureus, источником является именно инфекция электрического устройства. Для снижения риска ранней инфекции электрического устройства и последующих осложнений рекомендуют профилактическую антибиотикотерапию (Da Costa A., et al., 1998).
Тромбообразование на проводниках
Почти у 30% пациентов при внутрисерденой эхокардиографии выявляют мобильные тромбы на проводниках электрических имплантированных устройств - ЭКС и кардиовертеров-дефибрилляторов ( Supple G.E., et al., 2011). Нельзя исключить возможное повышение риска легочной тромбоэмболии.
Оценка зависимости пациента от ЭКС
Предложена классификация степени зависимости пациента от ЭКС, основанная на оценке ЭКГ после отключения ЭКС (таблица 68).
Таблица 68
Классификация зависимости от ЭКС (Behrens M., et al,1985)
|
Класс |
Характеристика |
|
1 класс |
Асистолия gt;5 с. |
|
2 класс |
Асистолия 2-5 секунд с последующим синусовым ритмом, желудочковым ритмом (при полной АВ блокаде) или ФП. |
|
3 класс |
Синусовый или замещающий ритм с частотой около 30 в мин. |
|
4 класс |
Синусовый или замещающий ритм с частотой выше 40 в мин. |
Около 70% пациентов с имплантированными ЭКС попадают в 3-4 класс и мало зависят от ЭКС.
Контроль за состоянием ЭКС
К работе пациентам рекомендуют приступать через 1-1,5 мес после имплантации ЭКС. За этот период происходит инкапсуляция головки электрода и ЭКС, привыкание пациента к прибору. Пациентам с имплантированными ЭКС противопоказаны следующие ситуации:
- Электротерапия, чрескожная нейростимуляция, лучевая терапия, диатермия.
- Прижигание электрокаутерами во время операции можно проводить не ближе 15 см до электродов.
- Магнитно-резонансная томография.
- Литотрипсия.
- Проверка металлических предметов в аэропортах.
- Прикладывание к области ЭКС бытовых электроприборов. Сотовые телефоны рекомендуют держать на расстоянии более 25 см от корпуса ЭКС.
- Электрическая дуга сварочного аппарата, плавильные печи, радиопередатчики, телепередатчики, высоковольтные линии, неправильно заземленные или закрытые электрические устройства.
По данным ряда исследований у пациентов с ЭКС и ИКД можно использовать магнитно-резонансную томографию мозга, сердца и позвоночника с напряженностью магнитного поля 1,5 тесла (Naehle C.P., et al.. 2011). Для повышения безопасности пациентов рекомендуют предварительно перепрограммировать устройства, а после процедуры вернуться к исходным настройкам.
Кроме того, в редких случаях возможно нарушение функционирования имплантированных электрических устройств (ЭКС, ИКД, нейростимуляторы), связанное с рентгеновским излучением во время проведения компьютерного томографического исследования (FDA, 2008).
Периодически показано либо посещение учреждения, контролирующего работу ЭКС, либо транстелефонная передача ЭКГ для оценки функции ЭКС (таблица 69).
Таблица 69
Режим контроля функции ЭКС (Hayes D.L., Zipes D.P., 2001)
|
Интервал |
Контроль |
|
Однокамерный ЭКС |
|
|
1 месяц |
Каждые 2 недели |
|
2 -36 месяц |
Каждые 8 недель |
|
С 37 месяца до истощения батарейки |
Каждые 4 недели |
|
Двухкамерный ЭКС |
|
|
1 месяц |
Каждые 2 недели |
|
2-6 месяц |
Каждые 4 недели |
|
7-72 месяц |
Каждые 8 недель |
|
C 73 месяца до истощения батарейки |
Каждые 4 недели |
